Anesthésie du coronarien

Conférences d'actualisation 1997, p. 197-209.
© 1997 Elsevier, Paris, et SFAR
Anesthésie du coronarien
JJ Lehot, M George, V Piriou
Service d'anesthésie-réanimation, hôpital cardiovasculaire et pneumologique L Pradel, BP Lyon
Montchat, 69394 Lyon cedex 03
POINTS ESSENTIELS
· La maladie coronarienne, symptomatique ou non, est une complication de l'athérosclérose.
Elle est donc très fréquente chez les patients subissant une chirurgie vasculaire.
· La gravité à court et à long terme des accidents myocardiques périopératoires (infarctus, angor
instable, insuffisance cardiaque aiguë, troubles du rythme, décès de cause cardiaque) justifie
une politique de prévention.
· En chirurgie vasculaire les facteurs prédictifs, par ordre décroissant de ces complications
sont : angor patent, diabète sucré, insuffisance cardiaque, âge supérieur ou égal à 70 ans et
antécédents d'infarctus. En revanche, un pontage coronaire dans les cinq ans qui précèdent chez
un patient asymptomatique diminue le risque d'accident. D'autres facteurs de risque peuvent
être présents : hypercholestérolémie, hypertension artérielle, tabagisme et insuffisance rénale
chronique.
· Le risque est variable en fonction du type de chirurgie : élevé en chirurgie artérielle ou en
chirurgie majeure urgente, intermédiaire en chirurgie thoracique, abdominale ou orthopédique,
et faible en chirurgie céphalique, cervicale, ophtalmologique ou endoscopique.
· Le coronarien doit bénéficier d'une prise en charge périopératoire adaptée au risque encouru.
Les bêta-bloquants ont montré leur efficacité. Modifications tensionnelles et tachycardie
peuvent engendrer une ischémie myocardique prolongée précédant un infarctus.
· La période postopératoire présente un risque maximal à cet égard. Jusqu'à présent, l'incidence
des infarctus était sous-estimée en raison des difficultés diagnostiques : infarctus indolores,
absence fréquente d'ondes Q, perturbations enzymatiques liées à la chirurgie. Le dosage de
troponine semble actuellement contributif.
La maladie coronarienne est une des toutes premières causes de mortalité en France. Aux Étas-
Unis, 12 % des opérés en chirurgie non cardiaque sont coronariens [1] ; 50 000 par an
présentent un infarctus périopératoire, dont 20 000 sont mortels. La fréquence et la gravité des
accidents myocardiques périopératoires (infarctus, angor instable, insuffisance cardiaque aiguë,
troubles du rythme, décès d'origine cardiaque) justifient donc une véritable politique de

prévention puisque des patients de plus en plus âgés subissent des interventions à risque. Nous
n'aborderons que le problème du patient coronarien en chirurgie non cardiaque.
ACCIDENTS MYOCARDIQUES PÉRIOPÉRATOIRES
L'infarctus myocardique représente l'accident le plus fréquent. Sa physiopathologie est triple : a)
baisse des apports en oxygène au myocarde par diminution de la pression de perfusion
myocardique, spasme coronarien, hypoxémie, ou anémie sévère ; b) augmentation de la demande
myocardique en oxygène par tachycardie ou augmentation de l'inotropisme lors des stimulations
sympathiques ; c) thrombus intracoronaire par rupture de plaque provoquée par une tachycardie
ou une poussée d'hypertension artérielle. Le volume de la plaque ne semble pas prédictif de la
survenue de la thrombose.
Il est probable que les deux premiers mécanismes provoquent une ischémie myocardique
précédant la survenue de l'infarctus, alors que le dernier induirait d'emblée un infarctus.
Ces infarctus sont le plus souvent indolores, postopératoires dans 98 % des cas et surviennent
dans les sept premiers jours postopératoires, en particulier durant les deux premiers. La majorité
de ces infarctus est sous-endocardique, sans onde Q [2] avec une mortalité au moins égale à
celle provoquée par les infarctus transmuraux avec onde Q. Ceci explique la sous-estimation de
ces accidents en l'absence de critère enzymatique fiable tel que le dosage de la troponine I [3] .
En chirurgie non cardiaque, ces accidents myocardiques expliquent la majorité des décès durant
les quatre premiers jours postopératoires. Leur fréquence est maximale en chirurgie artérielle ou
en urgence, et intermédiaire en chirurgie thoracique, abdominale ou orthopédique, mais avec des
variations en fonction des centres [4] . À l'opposé, la chirurgie ophtalmologique ou les actes
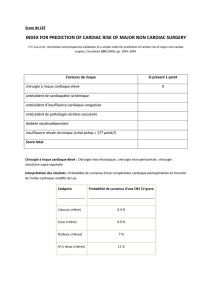
réalisés par endoscopie semblent les moins à risque [4] [5] (tableau I) .
Tableau I. Stratification du risque cardiaque pour intervention non cardiaque d'après
Eagle et al [5] .
Risque élevé (souvent supérieur à 5 %) *
· Chirurgie majeure en urgence, en particulier chez le vieillard
· Chirurgie aortique et autres interventions vasculaires majeures
· Chirurgie vasculaire périphérique
· Chirurgie longue avec modifications hydroélectrolytiques et/ou hémorragie
Risque intermédiaire (généralement inférieur à 5 %)
· Endartériectomie carotidienne
· Céphalique ou cervicale

· Intrapéritonéale ou intrathoracique
· Orthopédique
· Prostate
Risque faible (généralement inférieur à 1 %) **
· Endoscopies
· Gestes superficiels
· Cataracte
· Mammaire
* incidence combinée des décès de cause cardiaque et des infarctus myocardiques ; ** ne
nécessite généralement pas d'exploration cardiaque préopératoire.
La chirurgie vasculaire est particulièrement à risque car : a) beaucoup de facteurs contribuant aux
artériopathies périphériques sont aussi des facteurs de risque coronarien ; b) la présentation
habituelle de la maladie coronarienne peut être modifiée par la limitation à l'exercice imposée par
l'âge et la claudication intermittente ; c) la chirurgie artérielle majeure est souvent longue et peut
provoquer des fluctuations liquidiennes importantes, des modifications des conditions de charge
cardiaque, de la pression artérielle, de la fréquence cardiaque et de la thrombogénicité.
Les accidents myocardiques périopératoires ne sont pas moins fréquents pour les pontages sous-
inguinaux qu'en chirurgie de l'aorte abdominale [6] [7] , mais les complications cardiaques à
long terme sont plus nombreuses après chirurgie vasculaire périphérique, probablement en raison
du plus grand nombre de facteurs de risque [6] [7] .
La survenue d'un accident myocardique périopératoire est associée à 75 % de décès dans les 800
jours après la chirurgie contre 12 % chez les patients indemnes [8] .
DIAGNOSTIC PRÉOPÉRATOIRE DE CORONAROPATHIE
La maladie coronarienne est patente en présence d'antécédents d'infarctus ou d'angor. Un
infarctus récent (3 à 6 mois) est classiquement associé à une surmortalité périopératoire par
récidive [9] , en particulier pour une chirurgie abdominale haute ou intrathoracique qui dure plus
de trois heures [9] . Rao et al [10] rapportent une réduction considérable de cette mortalité
associée à l'utilisation d'un monitorage hémodynamique périopératoire invasif. Récemment,
Tiplick et Lowenstein [11] ont suggéré sur des données bibliographiques, que le bénéfice du
report de l'intervention pendant plusieurs mois après un infarctus n'était pas prouvé. Un infarctus
récent demanderait la même évaluation que pour les autres patients coronariens [5] .
La présence d'un angor doit faire préciser sa sévérité, l'intensité de l'effort éventuellement
déclenchant, et sa stabilité. Un angor sévère, survenant pour un effort minime ou au repos, ou
aggravé récemment, incite à pratiquer une coronarographie en vue d'une revascularisation.

L'absence d'angor n'exclut pas la présence d'une coronaropathie avec ischémie silencieuse,
surtout chez les patients ne pouvant effectuer un effort physique ou chez les diabétiques.
L'ECG de repos 12 dérivations a une sensibilité, et à un moindre degré, une spécificité
relativement faibles pour détecter l'insuffisance coronarienne [12] . Cependant, la présence
d'extrasystoles ventriculaires chez le coronarien a un intérêt pronostique [4] [13] . La
radiographie thoracique de face peut montrer une cardiomégalie qui signe une fraction d'éjection
ventriculaire gauche inférieure à 40 %, ou un oedème interstitiel [14] .
FACTEURS DE RISQUE CORONARIENS
L'âge, le diabète sucré, l'hypercholestérolémie, l'hypertension artérielle (et l'hypertrophie
ventriculaire gauche), ainsi que le tabagisme sont des facteurs de risque importants de la maladie
coronarienne. Le risque est cependant variable en fonction du sexe, la femme ayant une
incidence faible de maladie coronarienne avant la ménopause. En général, la coronaropathie
survient au moins 10 ans plus tard chez la femme que chez l'homme. La femme diabétique a un
risque accru équivalent à celui de l'homme diabétique du même âge [5] . Une artériopathie
carotidienne ou périphérique est souvent associée. Un anévrisme de l'aorte abdominale est plus
souvent associé à une coronaropathie qu'une sténose du carrefour aortique [15] . D'autres
facteurs sont parfois retenus : insuffisance rénale chronique, hypertriglycéridémie, élévation du
LDH-cholestérol, du taux de lipoprotéine a, diminution du HDL-cholestérol, obésité, sédentarité,
hyperfibrinogénémie, hypothyroïdie, antécédents familiaux. La présence d'une anémie chez des
patients à risque cardiovasculaire refusant les transfusions augmente considérablement le risque
opératoire [16] .
EXAMENS SPÉCIALISÉS
Chez les patients asymptomatiques cumulant plusieurs facteurs de risque, mais dont la capacité
d'effort ne peut être évaluée, des examens spécialisés peuvent être demandés avant une
intervention à risque et si un geste de revascularisation myocardique est envisageable.
Épreuve d'effort
L'épreuve d'effort est de réalisation simple, non invasive et peu onéreuse. Cependant, les patients
ayant une artériopathie périphérique, une coxarthrose, une gonarthrose, une insuffisance
respiratoire, ne réaliseront pas d'effort maximal. L'effort submaximal risque de fournir un résultat
faussement négatif. Les examens suivants sont des méthodes alternatives intéressantes chez les
patients sélectionnés sur leurs facteurs de risque.
Scintigraphie au thallium-dipyridamole
La mise en évidence d'une « redistribution » du thallium s'accompagne, dans une méta-analyse,
d'un risque relatif d'accident cardiaque périopératoire de 5,2 par rapport aux sujets ne présentant
pas de redistribution [17] . Cette valeur est de 3,9 dans une méta-analyse spécifique à la
chirurgie vasculaire [18] . Cependant, réalisée systématiquement avant chirurgie de l'aorte

abdominale, cet examen n'ajoute rien aux éléments cliniques pour prédire le risque d'accident
cardiaque non mortel [19] .
Un modèle bayesien a été développé en chirurgie vasculaire en attribuant un coefficient de
gravité, par ordre décroissant, à l'angor, le diabète, l'insuffisance cardiaque, l'âge supérieur à 70
ans, aux antécédents d'infarctus, et un coefficient de réduction du risque aux patients ayant subi
un pontage coronaire depuis moins de 5 ans [7] . Les résultats de la scintigraphie au thallium-
dipyridamole ne modifierait que la stratification des patients à risque « intermédiaire », c'est-à-
dire ceux ayant un risque d'infarctus ou de décès d'origine cardiaque, allant de 5 à 15 % [7] . La
taille et le nombre de zones présentant une redistribution doivent être pris en compte [18] . La
présence d'un défect persistant signe un infarctus et s'accompagne d'un risque précoce inférieur
mais d'un risque à long terme (1 à 3 ans) supérieur [18] .
Cet examen est contre-indiqué en cas d'angor instable, d'infarctus récent, d'hyper-réactivité
bronchique ou de traitement en cours par théophylline [5] .
Ventriculographie isotopique au technétium
Elle permet le calcul de la fraction d'éjection ventriculaire gauche, et non le diagnostic de
coronaropathie. Une fraction d'éjection inférieure à 35 % prédit cependant la survenue d'un
accident myocardique en chirurgie vasculaire avec un risque relatif de 3,7 [17] .
ECG ambulatoire
La mise en évidence d'une ischémie myocardique par décalage du segment ST durant un
enregistrement de 24 heures est possible chez 18 % des patients devant subir une chirurgie
vasculaire périphérique [20] . Le risque relatif moyen d'accident myocardique périopératoire est
alors de 2,7 [17] . Cet examen est impossible chez 10 % des patients à cause d'anomalies du
segment ST à l'état basal (bloc de branche gauche, traitement digitalique, hypertrophie
ventriculaire].
Échocardiographie d'épreuve (ou dite de « stress »)
L'échographie transthoracique simple réalisée systématiquement chez des patients coronariens ou
à risque coronarien n'est pas contributive en chirurgie non cardiaque [21] . L'échocardiographie
pratiquée durant l'administration de fortes doses de dobutamine (20 à 40 g · kg-1 · min-1) peut
mettre en évidence la détérioration de la contraction d'un segment myocardique à risque
ischémique. Cette épreuve peut être sensibilisée par l'administration d'atropine. Le risque relatif
moyen en cas de positivité va de 8,1 [17] à 14,4 [18] .
Les limites de cet examen sont une échogénicité transpariétale insuffisante chez 10 % des sujets
et un risque de fibrillation ventriculaire d'environ un pour 1 000. La substitution de la
dobutamine par de l'arbutamine administrée sous rétrocontrôle de la fréquence cardiaque et de la
pression artérielle donnerait des résultats supérieurs à l'épreuve d'effort [22] . À l'inverse,
l'amélioration de la cinétique d'un territoire infarci sous faible dose de dobutamine (10 g · kg-
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
1
/
15
100%