Dossier 1 Vous recevez nuitamment aux urgences pour un

Dossier 1
Vous recevez nuitamment aux urgences pour un tableau aigu de fièvre et d’asthénie un patient de 40
ans sans antécédents en dehors d’une splénectomie post-traumatique il y a 15 ans et d’un tabagisme.
L’examen clinique retrouve une TA à 11/7, une tachycardie à 115, une polypnée à 25 par minute ;
l’auscultation montre un foyer de crépitants en base droite ; il n’y a pas d’anomalie abdominale,
neurologique, cutanée ou autre. Il ne fait pas état de circonstances particulières (voyage, ...).
1) Prescrivez votre 1er bilan paraclinique.
Bilan étiologique : hémocultures 3 séries aéro-anaérobie sur une période de 1 à 3 heures
Antigénurie Legionella
Bandelette urinaire +/- ECBU
radiographie pulmonaire
TGO, TGP, GT, bilirubine
Retentissement : GDS
ionogramme sanguin et créatininémie
hémogramme+formule
bilan de coagulation : TP-TCA
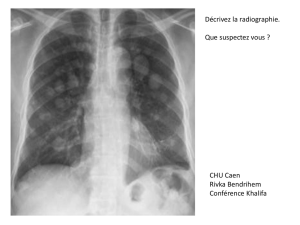
2) La radiographie pulmonaire est la suivante. Quel germe devez-vous évoquer en 1er lieu ? Pourquoi ?
Comment ferez-vous le diagnostic ? Quel traitement appliqueriez-vous dans l’hypothèse de ce germe ?
Pneumocoque (pneumopathie systématisée aiguë fébrile dans un contexte de splénectomie ; étiologie
grave à évoquer d’emblée, risque supérieur d’évolution vers le choc septique sur ce terrain).
Diagnostic : hémocultures (antigènes solubles pneumococciques peu fiables ; cytobactériologie des
crachats d’interprétation difficile)
Antibiothérapie bactéricide en urgence après les hémocultures: amoxicilline (antibiothérapie de 1ère
intention de la pneumonie non grave) ; si allergie : levofloxacine ou pristinamycine.
3) Au sein des examens pratiqués en 1, l’antigènurie Legionella pneumophila sérogroupe 1 est positif le
matin. Sur quels arguments cliniques et biologiques auriez-vous pu suspecter ce germe sur les données
initiales ? Votre prise en charge en est-elle modifiée par rapport aux décisions prises en 2) ?
Troubles des fonctions supérieures, troubles digestifs (dont diarrhées, douleurs abdominales),
insuffisance rénale, cytolyse hépatique, rhabdomyolyse
Les bétalactamines sont inefficaces sur les intracellulaires ; traitement par macrolide (ex :
érythromycine), ou fluoroquinolones si réanimation ou immunodépression (ex : levofloxacine).
Traitement en urgence. Déclaration obligatoire.
4) L’évolution sous traitement est finalement favorable, les signes cliniques initiaux disparaissant.
Cependant, au 9ème puis au 10ème jour, le patient présente une diarrhée, puis des douleurs abdominales
importantes et une reprise de la fièvre. Qu’évoquez-vous ? Quelles procédures diagnostiques décidez-
vous ? Quelle prise en charge proposez-vous ?
Douleurs abdominales et diarrhée fébriles, sous antibiotique : on suspecte une colite
pseudomembraneuse à Clostridium difficile
Diagnostic :
par recherche du germe (détection antigénique de la GDH, culture) et de ses toxines (PCR,
culture en condition toxinogène) à partir des selles,
par la TDM abdominale pour affirmer morphologiquement la colite,
par coloscopie éventuelle pour affirmer le type de colite (aspect macroscopique, biopsies)
Isolement contact et antibiothérapie en urgence par métronidazole per os (voire vancomycine per os) ;
arrêt de l’antibiotique responsable.
5) Vous revoyez le patient 1 mois après sa sortie de l’hôpital. Avez-vous des recommandations à lui
faire ? Des examens ?
Vaccination antipneumococcique et anti-Haemophilus, voire anti-méningocoque si risque d’exposition
Port d’une carte de splénectomisé ; conseil de consulter pour toute fièvre ; conseil de prophylaxie
antibiotique si plaie
radiographie pulmonaire pour vérifier l’absence d’image anormale à distance de la pneumopathie chez
ce patient fumeur : recherche d’une néoplasie bronchique

Dossier 2
Vous recevez en consultation aux urgences une femme de 75 ans que son mari amène pour fièvre,
asthénie et céphalées, le tout évoluant depuis 3 jours. Ses antécédents consistent en un diabète sous
metformine et une HTA sous bisoprolol. A l’examen, vous retrouvez une T° à 40, une TA à 13/8, une
fréquence cardiaque à 70 ; il n’y a pas d’anomalie à l’examen cardiaque, pulmonaire ou cutané ; vous
notez une sensibilité de l’hypochondre droit ; la patiente est très asthénique, a du mal à se prêter à votre
examen, et ses propos sont incohérents, puisqu’elle se croit en 1985 et n’a plus de souvenir du voyage
au Sénégal dont elle et son mari sont rentrés il y a 10 jours. Le reste de l’examen neurologique est
normal. Les céphalées sont intenses, mais sans syndrome méningé.
1) Mentionnez vos deux principales hypothèses diagnostiques et les examens nécessaires pour les
explorer.
Encéphalopathie aiguë fébrile : on évoque :
Encéphalite herpétique : car 1ère étiologie en France de l’adulte immunocompétent, et gravité
- PL : méningite (pléiocytose, hyperprotéinorachie) lymphocytaire normoglycorachique ; pas de germe à
l’ED ou à la culture ; PCR HSV positive
- EEG : atteinte bi/monotemporale avec anomalies en pointes-ondes triphasiques
- IRM : inflammation (hypersignal T2) du parenchyme cérébral
Neuropaludisme : car exposition récente, et gravité
- frottis sanguin (et autres tests) : présence de Plasmodium falciparum
- PL normale
- imagerie cérébrale normale
2) Expliquez le traitement de chacune de ces hypothèses.
Encéphalite herpétique : urgence thérapeutique ; hospitalisation, discuter passage en réa ; traitement
antiviral par aciclovir IV 10 mg/kg/8h 21 jours
Neuropaludisme : urgence thérapeutique, passage en réanimation
- artesunate IV : traitement initial recommandé officiellement depuis 2013, pour l’instant encore en ATU
- ou quinine par voie IV 8mg/kg/8h 10 jours (après ECG) ; précédé d’une dose de charge à 16 mg/kg
- supplémentation glucose IV (5 ou 10%) car risque d’hypoglycémie / hypersécrétion d’insuline
- relai PO dès que possible
- surveillance des effets indésirables (acouphènes, aggravation de l’hémolyse, troubles du rythme
cardiaque, troubles visuels …)
3) Les examens que vous avez fait pratiquer invalident ces hypothèses, et d’autres examens vous
orientent vers le diagnostic d’angiocholite. D’ailleurs, pendant l’échographie abdominale, la radiologue
vous appelle car la patiente est difficilement réveillable ; sur place, vous notez que sa tension est à 7/4,
avec une tachycardie à 90. Que craignez-vous ? Quelle prise en charge proposez-vous ?
Choc septique (hypotension < 9 dans un contexte d’angiocholite)
Urgence thérapeutique ; Prise en charge en réanimation ; monitoring FC, Sa02, TA
Remplissage par cristalloïdes ou macromolécules 20-40 ml/kg (et arrêter -bloquants !)
Amine vasopressive par voie IV si remplissage insuffisant : noradrénaline
Antibiothérapie IV adaptée ; en l’occurrence : C3G (ceftriaxone) + ornidazole + amikacine
Chirurgie pour lever l’obstacle et draîner les collections purulentes
Arrêt metformine car risque d’acidose lactique
4) La situation nécessite finalement son transfert en réanimation et son intubation. Au 6ème jour, alors
que l’angiocholite a bien évolué sous antibiotiques et après geste chirurgical, la patiente présente à
nouveau une fièvre. Quelles peuvent en être les causes ?
Propre à la réanimation et à la période post-opératoire :
- pneumonie de ventilation (Pseudomonas, staphylocoque, entérobactéries, …) (acquise en per-
opératoire ou après)
- infection sur cathéter veineux, artériel ou urinaire
- thrombose veineuse, MTE
- infection du site opératoire
Fièvre sous ATB :
- allergie médicamenteuse (J6 = un peu tôt)
- résistance du germe, ou dose ATB insuffisante, ou pas de diffusion de l’antibiotique au site voulu
- colite pseudomembraneuse (J6 = un peu tôt)

Dossier 3
Vous recevez aux urgences un patient de 22 ans qu’un ami a retrouvé inconscient à domicile. Il est
fébrile, sa tension est à 11/5, ne réagit que peu aux stimulations, même douloureuses ; vous notez une
raideur de nuque franche. L’examen ne retrouve par ailleurs pas de signes de focalisation, et pas
d’anomalie cutanée. La ponction lombaire retrouve des arguments pour une méningite purulente ;
l’examen direct du LCR montre des cocci Gram négatif.
1) Quels sont les caractéristiques d’un LCR de méningite purulente ? De quel germe pensez-vous qu’il
s’agisse ?
Pléiocytose (leucocytes >5/mm3, et généralement >1000) ; majorité de polynucléaires ;
hyperprotéinorachie (>0.45g/l) ; hypoglycorachie (<1/2 glycémie) ; éventuellement germe à la coloration
de Gram
CGN : méningocoque = Neisseria meningitidis
2) Décrivez votre prise en charge concernant ce patient.
- Hospitalisation en réanimation ; urgence thérapeutique
- Antibiothérapie bactéricide active sur le méningocoque par voie IV à bonne dose pour atteindre des
concentrations efficaces dans le compartiment méningé : C3G : ceftriaxone 70-100 mg/kg ou cefotaxime
200 mg/kg ; pendant 5 à 7 jours
- Corticothérapie par dexaméthasone : 10mg/6h, 4 jours, à débuter en même temps que l’antibiothérapie
- Isolement respiratoire (levé après 24h de céphalosporine IV)
- Déclaration obligatoire
3) Sa famille chez qui il a passé le WE est dans la salle d’attente. Que leur proposez-vous ?
Antibioprophylaxie par rifampicine 2 jours (ou ciprofloxacine DU) pour les personnes vivants sous le
même toit et ayant vu le patient depuis moins de 10 jours
Vaccination pour les personnes vivant sous le même toit.
4) Et pour la fac de droit où s’opère l’essentiel de sa vie sociale ?
pas de chimioprophylaxie sauf pour les « amis intimes » et le(s) flirt(s) (circulaire DGS)
5) Alors que vous tentez de répondre gentiment au 5ème appel de l’administration de ladite fac, un
externe vient vous voir parce qu’il vient de se piquer avec l’aiguille qui venait de lui servir pour son 1er
« gaz du sang » chez votre patient. Que devez-vous faire ?
1) prévenir une transmission HBV ou HIV
- sérologies VIH (en urgence), VHC et VHB chez le patient ; si sérologie VHC+, faire la CV VHC ; si Ag
HBs+, faire CV VHB
- traitement antirétroviral si patient VIH+ : trithérapie de 28 jours à débuter le + tôt possible dans les 48
heures
- Ig anti-Ag HBs (+vaccin anti-HBV) si patient porteur et victime non protégée par un taux d’Ac>10 UI
2) documenter précocément une infection chez le sujet exposé
- sérologie HIV, HBV, HCV à J0 (= pour avoir référence), puis 1 mois et 3 mois
- suivi rapproché de la charge virale VHC si le patient avait une CV VHC détectable
- pour permettre une prise en charge optimale
pour le méningocoque : pas de danger

Dossier 4
Vous recevez en maladies infectieuses un patient de 50 ans pour une fièvre à 38°C évoluant depuis 15
jours. Le patient a des antécédents d’HTA et de bronchite chronique post-tabagique. L’anamnèse ne
retrouve pas d’élément marquant, en dehors d’une biopsie de prostate il y a 1 mois pour une image
anormale. A l’examen, vous notez une probable arthrite de la 1ère métacarpophalangienne droite, une
nodosité sensible du gros orteil droit, et un souffle systolique au foyer mitral.
1) Que suspectez-vous ? Pourquoi ?
endocardite infectieuse subaiguë mitrale
- Fièvre au long cours
- Foyer infectieux possiblement secondaire à la bactériémie
- Probable faux panaris d’Osler du gros orteil (phénomène immunologique à manifestation cutanée)
- souffle cardiaque : lésion valvulaire
- porte d’entrée avec délai compatible : biopsie de prostate
2) Comment confirmerez-vous votre hypothèse ? Que recherchez-vous précisément sur le plan
morphologique ?
Recherche de critères majeurs et mineurs à la clinique, la biologie et l’échographie cardiaque : Critères
majeurs :
- hémoc positives à germes classiques d’EI : streptocoques oraux, Streptococcus bovis, entérocoque,
staphylocoques, HACEK ; ou sérologie Coxiella positive
- végétation, abcès myocardique ou apparition d’une insuffisance valvulaire à l’écho cœur
Critères mineurs :
- hémoc + à autres germes
- ATCD valvulaire
- valvulopathie à l’écho cœur
- fièvre
- phénomènes vasculaires : emboles, infarcissement, anévrysme mycotique
- phénomènes immunologiques (faux panaris d’Osler, purpura …)
EI certaine : à l’autopsie ; à la chirurgie ; ou 2M ; ou 1M + 3m ; ou 5m
EI possible : 1M + 1m ; ou 3m
3) Le laboratoire de ville (qui a prélevé le patient la veille à l’initiative du médecin traitant) vous appelle
pour vous dire que les hémocultures sont positives à cocci gram positif en chaînette. Quel traitement
proposez-vous ?
traitement d’une endocardite infectieuse à streptocoque (ou entérocoque) :
- biantibiothérapie synergique bactéricide en urgence : association de 1ère intention :
- amoxicilline : meilleur anti-streptococcique
- gentamycine : pour améliorer la bactéricidie (synergie des associations pénicilline-aminoside)
- par voie IV
- recommandations européennes : bithérapie 2 semaine(s), ou amoxicilline seul 4 semaines (à
moduler selon la sensibilité du streptocoque)
- discuter chirurgie de remplacement valvulaire
- si végétation > 10 mm, surtout si emboles récents
- si dysfonction valvulaire majeure
- si abcès myocardique
- si inefficacité tu traitement médical (sepsis persistant, pas de négativation des hémocultures)
- éviter anticoagulants à dose curative
4) Quels conseils donnez-vous au patient pour éviter que cette affection se reproduise ?
antibioprophylaxie par amoxicilline ou lincosamide (clindamycine) si geste à risque (essentiellement
dentaire) ; port d’une carte.

Dossier 5
Le service d’hématologie vous appelle pour demander d’accueillir dans le service de maladies
infectieuses un patient qui présente une fièvre 10 jours après chimiothérapie pour un lymphome, avec à
la biologie faite en ville une agranulocytose. A l’arrivée, l’examen clinique est normal (en dehors de la
fièvre).
1) Quel bilan pratiquez-vous ?
Etiologique : hémocultures 3 séries aéro-anaérobie (veines périphériques et voie centrale)
ECBU
radiographie pulmonaire
TGO, TGP, GT, bilirubine
Retentissement : ionogramme sanguin et créatininémie
Hémogramme + formule
bilan de coagulation
2) Quel traitement proposez-vous ?
Antibiothérapie : molécules bactéricides (pas de PNN pour faire le travail, donc pas d’ATB
bactériostatique) ; bithérapie pour disposer d’un spectre large (BGN + streptocoques voire
entérocoques) et pour limiter l’apparition de résistances ; tenant compte du site infecté patent s’il existe
et des antécédents microbiologiques du patient (infection à germe multiR antérieure)
ex : coAmoxiclav-FQ ; C3G-imidazolé ; C3G-aminoside … voire molécules à plus large spectre si
nécessaire (ATCD de germe multirésistant) : imipénème, uréidopénicilline +/- tazobactam
Facteur de croissance de la lignée granuleuse : G-CSF
3) A quelles conditions l’hospitalisation n’est-elle pas indispensable ?
Agranulocytose prévisible de courte durée
Absence de signes de gravité : sepsis grave ou choc, atteinte neurologique, purpura nécrotique,
péritonite, atteinte respiratoire, insuffisance rénale …
Patient non seul à domicile
Patient proche d’un recours médical
 6
6
 7
7
 8
8
1
/
8
100%