PHYSIOLOGIE RENALE

Cours du lundi 13 février 06 la chollet’s team
3 – FACTEURS INFLUENCANT LA VENTILATION ALVEOLAIRE
E = VT x f =0.5 x 12 = 6L/min
A = ( VT - VDanat ) . f = 0.35 x 12 = 4.2L/min
a – FREQUENCE VENTILATOIRE
Respiration profonde :
E = 1L x 6 = 6 L/min
A = 0.85 x 6 = 5.1 L/min
Si on respire plus lentement avec des Vt plus importants = plus efficace.
Respiration superficielle :
E = 0.25L x 24 = 6 L/min
A = 2.4 L/min
Si on respire plus rapidemant avec desVt moins imporatants =moins efficace.
Respiration très superficielle :
E = 0.15 x 40 = 6 L/min
A = (0.15 - 0.15) x 40 = 0 L/min (c’est une situation qui n’arrive jamais en raison
de la régulation).C’est rincer l’espace mort.
Au cours d’un exercice musculaire on augmente l’ensemble de la ventilation ;Vt,f,Va
La ventilation est la plus efficace avec une fréquence égale à 12.
b – CAPACITE RESIDUELLE FONCTIONNELLE
La CRF est le volume dans lequel vient se diluer le VT.
Il est utile de mesurer le coefficient de ventilation alvéolaire :
CVA = VT – VDanat ≈ 12٪
CRF
A chaque ventilation, on renouvelle environ 12% de la CRF.
Dans l’emphysème la CRF augmente et le renouvellement de l’air est diminué.
c – ESPACE MORT ALVEOLAIRE
VDphysio = VDanat + VDalv
VDalv Correspond à tout l’air qui va dans les alvéoles qui ne sont pas reliée à des
capillaires. Cet espace est très faible chez le sujet normal et peut être négligé.
Dans le cas de l’embolie pulmonaire, des vaisseaux se bouchent, donc de nombreuses
alvéoles ne reçoivent plus de sang et l’espace mort alvéolaire augmente et n’est plus
négligeable.
4 – INEGALITE DE DISTRIBUTION DE L’AIR INSPIRE
L’air inspiré se répartit dans le volume mort anatomique, le volume mort alvéolaire et
les alvéoles au sein desquelles la répartition n’est pas uniforme.
Les sommets du poumon, en position verticale sont moins bien ventilés que les bases.
En effet, en position verticale, la courbe de compliance montre que les sommets se
remplissent moins bien.
Au repos les alvéoles du sommet sont plus ouvertes qu’au niveau des bases, la
CRF des alvéoles du sommet est supérieure à celles des bases.

PHYSIOLOGIE RESPIRATOIRE PCEM2
2
Les alvéoles du sommet contiennent plus d’air et reçoivent moins d’air qui va se diluer
dans un volume plus grand.
Le bacille de Koch (tuberculose) choisit ces zones mal ventilées en priorité pour se
développer. On le retrouve donc plus souvent localisé aux sommets qu’aux bases

PHYSIOLOGIE RESPIRATOIRE PCEM2
3
III - ECHANGES ALVEOLO - CAPILLAIRES OU HEMATO – ALVEOLAIRES
A -DEFINITION ET MISE EN EVIDENCE
Les échanges alvéolo – capillaire ou hémato – alvéolaires sont le passage des gaz
depuis l’air alvéolaire jusque dans le sang capillaire de la circulation pulmonaire sans préjuger
du sens de passage des gaz.
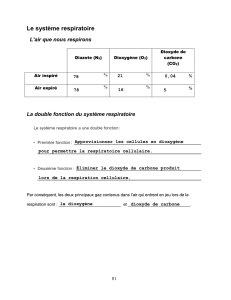
Composition des gaz :
O2
CO2
N2
Air inspiré
21%
0.04%
78%
Air expiré
17%
4%
78%
Le sang veineux mêlé est un mélange de tout le sang de l’organisme, on le trouve dans
l’artère pulmonaire.
L’hématose est l’ensemble des changements des propriétés physico-chimiques du sang
lors de la traversée des poumons à savoir :
o l’enrichissement en O2
o l’appauvrissement en CO2
o la diminution température
o le fait qu’il devient plus rouge
Il devient du sang dit artérialisé.
B – MECANISMES DES ECHANGES
1 – PROCESSUS DE DIFFUSION
Les échanges se font par un processus purement physique de diffusion en fonction
d’un gradient de pression partielle. C’est donc un phénomène passif ; plus il y a de différence
entre alvéole et sang veineux mêlé, plus les échanges sont importants.
Le gradient est le moteur de ces échanges. Mais les structures anatomo histologiques
opposent une certaine resistance.
RPP
R
P
VCA
PA – PC = gradient
Le débit dépend –de la différence de pression
-des résistances opposées au passage des gaz
2 – TRAJET DES GAZ

PHYSIOLOGIE RESPIRATOIRE PCEM2
4
Les gaz passent tout d’abord la membrane alvéolo – capillaire puis poursuivent
jusqu’à l’hémoglobine (Hb) des globules rouges.
La membrane alvéolo – capillaire est constituée d’un liquide alvéolaire, d’un
épithélium, d’une membrane basale epithéliale, d’une membrane basale endotheliale et de
l’endothelium vasculaire. Il s’agit de la première resistance franchie par l’oxygene c’est une
resistance de type membranaire :Rm
Puis l’oxygene doit franchir le plasma, la membrane du GR et se combiner a l’hemoglobine.
C’est la résistance sanguine :Rs
La fixation de l’oxygène sur les globules rouges se fait avec une certaine vitesse qu’on
ne peut dépasser ; ainsi, la quantité d’O2 emportée par les globules rouges dépend de la
quantité d’hémoglobine.=facteur purement sanguin intervenant dans la respiration.
La capacité de diffusion est l’inverse de la résistance, c’est la conductance (ductance
of lungs) DL.
R
1
DL
LCA Dx ) P - (P V
C- FACTEURS CONDITIONNANT LES ECHANGES
1 – CAPACITE DE DIFFUSION DL
a – DEFINITION
)P-(P V
DCA
L
Elle est exprimée en ml/min/mmHg
C’est un volume de gaz par unité de temps pour une variation de différence de
pressions égales à l’unité.
b – FACTEURS CONDITIONNANT LA CAPACITE DE DIFFUSION
RL = R membranaire + R sanguine
1/DL = 1/DM + 1/DS
DM et DS sont des capacités de transfert.
- CAPACITE DE TRANSFERT MEMBRANAIRE DM
Elle dépend des caractéristiques du gaz et de la membrane.
- CARACTERISTIQUES DU GAZ

PHYSIOLOGIE RESPIRATOIRE PCEM2
5
La solubilité () ;plus un gaz est soluble plus il diffuse facilement .
le CO2 est 25 fois plus soluble que l’O2.
Le poids moléculaire (PM), plus il est grand, moins bien passe le gaz ; le CO2 passe
20 fois plus facilement que l’O2.
- CARACTERISTIQUES DE LA MEMBRANE
La surface, si S augmente, le passage augmente. Ex :70 metres carré d’alvéoles
L’épaisseur, si e augmente, le passage diminue Ex :0,5 a 1 micrometre d’épaisseur
En pathologie, c’est essentiellement le facteur S/e qui sera touché.
e
S
PM
D L
PM : Poids Moléculaire
- CAPACITE DE TRANSFERT DU SANG DS
Elle est fonction de la vitesse de combinaison du gaz avec l’Hb, c’est une constante
pour un gaz donné. DS = θ x VC
Avec θ = vitesse de combinaison et VC = volume capillaire
c – MESURE DE LA CAPACITE DE DIFFUSION DL
)P-(P
V
D
22
2
2O CO A
O
O L
2
O
V
= O2 qui rentre – O2 qui sort, est égal à la fraction d’O2 x ventilation
On ne peut pas mesurer PC O2 on va donc utiliser le CO à très faible concentration. De plus PC
O2 varie en permanence.
- On sait mesurer
CO
V
- PA CO calculé en analysant l’air en fin d’expiration.
- PC CO est nulle ou négligeable car CO a une affinité très élevé pour Hb donc dès que CO
arrive dans le sang il est pris en charge par l’Hb il n’exerce alors aucune pression partielle
dans le capillaire. (On considère que tout le CO se fixe sur l’Hb).
CO A
CO
CO L P
V
D
Comment extrapoler à O2 en sachant que VC et θ sont les mêmes dans les 2 cas.
e
S
PM
D
CO
CO
CO L
et
e
S
PM
D
2
2
2O
O
O L
DL CO /DL O2 = CO√PMO2 / O2√PMCO = constante
Puisque le rapport est constant, quand la DL CO est normale, alors la DL O2 est
normale et à l’inverse si la DL CO est modifiée, alors la DL O2 l’est aussi.
2 – GRADIENT ALVEOLO - CAPPILAIRE DE LA PRESSION PARTIELLE
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%