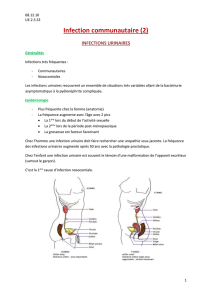
PROFIL BACTÉRIOLOGIQUE ET ANTIBIORÉSISTANCE

Session Juin 2016
MEMOIRE PRESENTE PAR :
Docteur IMANE BENBELLA
Né le à e17/06/1986MEKNES
POUR L'OBTENTION D DIPLOME DE SPECIALITEMEDECINEU EN
OPTION :BIOLOGIE MEDICALE
Sous la direction de :
ofesseurMAHMOUD MUSTAPHAPr
Co encadrée par :Dr YAHYAOUI GHITA
LES INFECTIONS URINAIRES NOSOCOMIALES AU CHU HASSAN II DE FÈS :
PROFIL BACTÉRIOLOGIQUE ET ANTIBIORÉSISTANCE
ROYAUME DU MAROC
UNIVERSITE SIDI MOHAMMED BEN ABDELLAH
FACULTE DE MEDECINE ET DE PHARMACIE
FES
UNIVERSITE SIDI MOHAMMED
BEN ABDELLAH
FES

Les infections urinaires nosocomiales au CHU Hassan II de Fès : Profil bactériologique et Antibiorésistance
Dr Imane Benbella 1
REMERCIEMENTS
A TOUS NOS MAITRES
Vous avez guidé nos pas et illuminé notre chemin vers le savoir.
Vous nous avez prodigués avec patience et indulgence infinie, vos
précieux conseils.
Vous étiez toujours disponibles et soucieux de nous donner la meilleure
formation qui puisse être.
Qu’il nous soit permis de vous rendre un grand hommage et de vous
formuler notre profonde gratitude.
Nous vous restons à jamais reconnaissants, sincèrement respectueux et
toujours disciples dévoués

Les infections urinaires nosocomiales au CHU Hassan II de Fès : Profil bactériologique et Antibiorésistance
Dr Imane Benbella 2
SOMMAIRE

Les infections urinaires nosocomiales au CHU Hassan II de Fès : Profil bactériologique et Antibiorésistance
Dr Imane Benbella 3
Sommaire ............................................................................................................ 2
Introduction ........................................................................................................ 4
Matériel et méthode ............................................................................................. 7
Résultats ............................................................................................................ 13
I- Répartition des ECBU ...................................................................................... 14
II- Etude de la résistance aux antibiotiques .......................................................... 19
II-1 Les entérobactéries ............................................................................... 19
II-2 Les bacilles à gram négatif non fermentant .......................................... 21
II-3 Profil de résistance aux antibiotiques d’Enterococcus faecalis ................ 22
II-4 Profil de résistance de Staphylococcus aureus ......................................... 22
Discussion .......................................................................................................... 23
Conclusion ......................................................................................................... 41
Résumé .............................................................................................................. 43
Bibliographie ...................................................................................................... 46

Les infections urinaires nosocomiales au CHU Hassan II de Fès : Profil bactériologique et Antibiorésistance
Dr Imane Benbella 4
INTRODUCTION
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
1
/
54
100%