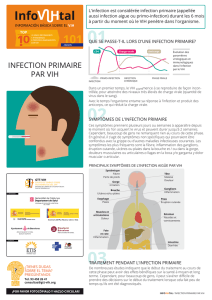
AES - Lyon Sud

1
ACCIDENTS
D’EXPOSITION AU SANG
Service de Médecine & Santé au Travail
-Octobre 2011-

2
Accident d'Exposition au Sang
(A.E.S.)
Tout accident
survenant en contact avec du sang ou un
liquide biologique contaminé par du sang
comportant
:une effraction cutanée
(piqûre, coupure),
:ou une projection sur muqueuse
(yeux, bouche) ou peau lésée.
Tout accident
survenant en contact avec du sang ou un
liquide biologique contaminé par du sang
comportant
:une effraction cutanée
(piqûre, coupure),
:ou une projection sur muqueuse
(yeux, bouche) ou peau lésée.
Service de Médecine et Santé au Travail

3
Hépatite B :
ª30% (si non vacciné)
Hépatite C :
ª2 à 3 % (augmentant avec la charge virale)
VIH :
ª0,32 % par voie percutanée (piqûre)
ª0 ,03 % par projection cutanéo-muqueuse
RISQUES DE TRANSMISSION APRES
A.E.S.
Source : Service de Médecine et Santé au Travail
Nombreux autres virus (infections à rétrovirus, arboviroses,
hépatites, fièvres hémorragiques virales, variole…)
Certaines bactéries (brucellose, syphilis)
Parasites (paludisme, toxoplasmose)
Prions (v MCJ)
MAIS AUSSI

4
Profondeur de la blessure
Quantité de virus circulant chez le sujet infecté
charge virale VIH (primo infection, SIDA) et VHC élevée
Quantité de sang inoculé
Matériel souillé : aiguille creuse contenant du sang
(micro-inoculation)
Absence de protection (gant) :
1 paire retient 65% de l’inoculum, 2 paires retiennent 91%
Long temps de contact ( > 15 minutes pour projections)
Absence de prophylaxie par Traitement Post Exposition
(TPE) pour le VIH
Source : Service de Médecine et Santé au Travail
FACTEURS DE RISQUE
DE LA CONTAMINATION VIH ET VHC

5
EN MILIEU DE SOINS
Vaccination obligatoire depuis 1991 si :
contact avec patients, produits biologiques,
linge, déchets à risque infectieux (arrêté du 6 mars 2007)
Protection si Ac anti HBs ≥10 mUI/ml
6 vaccinations au maximum
dans la carrière professionnelle
Absence de corrélation scientifique
entre vaccin et SEP
HEPATITE VIRALE B
En France :
300 000 porteurs chroniques du virus
Passage à la chronicité dans 10% des cas
En France :
300 000 porteurs chroniques du virus
Passage à la chronicité dans 10% des cas
Source : Service de Médecine et Santé au Travail
0
2
4
6
8
10
12
14
16
18
20
1982
1984
1986
1988
1990
1992
1994
1996
1998
2000
2002
2004
2006
2008
Disparition des hépatites virales B
aux HCL depuis 1994
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%