D1-UE9-MAIZA-sémiologie hypoglycémie

Page 1 sur 10
UE9 - Hormonologie
Dr - Maiza
Date : 22/02/17 Plage horaire : 16h - 17h
Promo : DFGSM3 Enseignant : JC Maiza
Ronéistes : Pillet Manon
Sémiologie hypoglycémies
I. Définition, Généralités
1. Définition
2. Hormones hypoglycémiantes
3. Hormones hyperglycémiantes
4. Régulation de la Glycémie
II. Signes Cliniques
1. Signes adrénergiques
2. Signes neuroglucopéniques
3. Coma hypoglycémique
4. Cascades des événements
5. Fréquences des symptômes
III. Diagnostics différentiels
1. Malaise vagal
2. Crise de panique
3. Les syncopes
IV. Hypoglycémie du diabétique
V. Hypoglycémie en dehors du diabète
1. Généralités
2. Étiologies des hypoglycémies
3. Stratégies diagnostics
VI. Insulinome
1. Clinique
2. Diagnostic biologique
3. Diagnostics topographique
4. Le scanner
5. L’échographie abdominale transpariétale
6. Autres examens

Page 2 sur 10
I) Définitions et généralités
1. Définition
La définition de l’hypoglycémie repose sur la triade de Whipple (1938), qui est toujours d’actualité.
Elle repose sur l’association :
- D’une glycémie veineuse basse
- De signes neuroglucopéniques : Signes neurologiques de l’hypoglycémie
- Les signes sont réversibles après ingestion de sucres
Quand on a ces 3 signes on est certains d’être en hypoglycémie. Il y a une hypoglycémie veineuse et des
symptômes simultanés.
On notera 2 catégories de signes :
- Les signes neuroglucopéniques
- Les signes adrénergiques
Il y a des seuils biologiques définissant une hypoglycémie. Voici les valeurs encore discutables à l’heure
d’aujourd’hui qui font consensus :
- Sujet diabétique traité < 0,70 g/L, l’hypoglycémie est donc une complication du diabète traité
- Sujet non diabétique < 0,55 g/L sans traitement hypoglycémiant
La glycémie est balancée par des hormones hypo / hyperglycémiantes.
2. Hormones hypoglycémiantes
Hormones à action hypoglycémiante :
- L’insuline (+++) la seule. En pratique physiologique l’insuline est la seule hormone qui a une action
hypoglycémiante, qu’elle soit d’origine endogène (produite par les cellules de Langerhans) ou exogène.
- Facteurs de croissance IGF-1 et IGF-2 à très forte concentration (tumeurs). Ce sont des hormones de
croissance sécrétées par le foie sous la dépendance de l’hormone de croissance, la GH.
IGF, Insulin Growth Factor : La structure est relativement proche de celle de l’insuline, et à très forte
concentration ils peuvent se fixer sur les récepteurs de l’insuline. Donc dans des situations qui ne sont pas
physiologiques, lorsqu’il y a des tumeurs par exemple, ils peuvent avoir une action insuline-like
Mais de façon physiologique, il n’y qu’une seule hormone hypoglycémiante : L’insuline.

Page 3 sur 10
3. Hormones hyperglycémiantes
Au contraire il existe plusieurs hormones à action hyperglycémiante :
- Glucagon, sécrété par les cellules ⍺ des îlots de Langerhans
- Hormones de croissance, GH sécrétée par l’hypophyse
- Le cortisol, sécrété par le cortex des surrénales
- Les catécholamines, sécrétées par la médullaire des surrénales
4. Régulation de la glycémie
Pour contrer l’hypoglycémie, il va y avoir une sécrétion des hormones de contre-régulation (hormones citées
précédemment). Lorsque la glycémie baisse de façon physiologique, on a sécrétion de ces hormones :
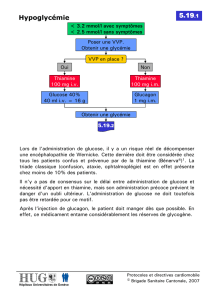
- Glycémie < 0,65 g/L : Sécrétion de glucagon, puis l’adrénaline et de GH
- Glycémie < 0,60 : Sécrétion de cortisol
Lorsqu’on fait des hypoglycémies de façon fréquentes et répétées, il y aura une baisse du seuil de sécrétion
des hormones de contre régulation et il n’y aura plus les signes adrénergiques de contre-régulation.
Ne persisteront que les signes neuroglucopéniques.
II) Les signes cliniques
Il y a 2 catégories de signes cliniques de l’hypoglycémie :
- Les signes adrénergiques, les premiers à apparaître. Ils sont dus aux hormones de la contre-régulation,
en particulier les catécholamines. Il y a une sécrétion d’adrénaline qui fait augmenter la glycémie, mais
il y a les signes cliniques qui vont avec cette augmentation.
- Les signes neuroglucopéniques
1. Les signes adrénergiques
Les signes adrénergiques sont les premiers signes de l’hypoglycémie. Ils sont dus aux hormones de contre-
régulation :
- Tachycardie, palpitations. La différence entre les deux c’est que les palpitations sont une impression
d’avoir des battements cardiaques anormaux, dus à une accélération ou un rythme irrégulier alors que
la tachycardie est juste l’accélération du rythme cardiaque. La palpitation peut se traduire par plusieurs
problèmes : liées à une tachycardie, une fibrillation ventriculaire. Dans le cadre d’une hypoglycémie
les palpitations sont souvent dues à la tachycardie.
- La pâleur
- Sueurs
- Tremblements
- Anxiété, sensation de chaleur ou de froid
- Nausées, sensation de faim brutale

Page 4 sur 10
On rencontre ces signes dans l’hypoglycémie à cause de la décharge adrénergique, mais on peut les
retrouver dans d’autres pathologies, ils ne sont pas spécifiques à l’hypoglycémie.
2. Signes neuroglucopéniques
Les signes qui apparaissent ensuite sont les signes neuroglucopéniques, dus à une carence en sucre au niveau
cérébral. Le neurone est extrêmement sensible à l’hypoglycémie. Ces signes ne sont pas spécifiques et
miment les signes présents en cas d’AVC :
- Trouble de la concentration, de l’élocution et du comportement (agitation, état délirant, confusion,
violence ..)
- Troubles moteurs
- Hémiparésies, diplopie, paralysie faciale (Qui pourrait faire penser à un AVC )
- Troubles visuels (Diplopie)
- Peut évoluer vers des convulsions généralisées ou focales (épilepsie quand l’hypoglycémie est
profonde)
- Confusion de début brutal
- Coma agité puis profond
- La mort de manière très exceptionnelle
Ces signes sont réversibles presque de manière instantanée lorsque l’on redonne du sucre au patient.
Plus la glycémie baisse, plus les signes sont importants.
3. Coma hypoglycémique
Les caractéristiques du coma hypoglycémique sont :
- De début en général brutal
- Souvent agité
- Sueurs profuses
- Signes d’irritations pyramidales (Babinski bilatéral)
Remarque : L’hypothyroïdie profonde peut donner aussi des comas mais qui est différent car il s’agit d’un
coma calme.

Page 5 sur 10
4. Cascade des évènements
- Signes végétatifs : fringales, céphalées, sueurs, asthénie, pâleur, tremblements
- Signes neuroglycopéniques : trouble du comportement, trouble de la vision, perte de connaissance
Quand la glycémie est en dessous de 0,80 g/L, il va y avoir une chute de la production d’insuline. De façon
concomitante, il va y avoir une sécrétion en particulier de glucagon (hormones la plus puissante), de
catécholamines puis de cortisol et d’hormones de croissance responsable des signes adrénergiques.
Quand la glycémie arrive en dessous de 0,50 g/L, apparaissent les signes neurologiques.
En dessous de 0,45 g/L —> Signes neuroglycopéniques sévères.
Entre 0,2 - 0,3 g/L —> Coma, convulsions
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%