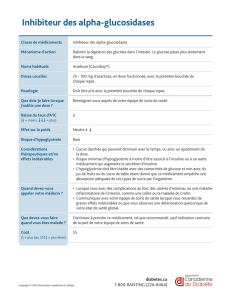
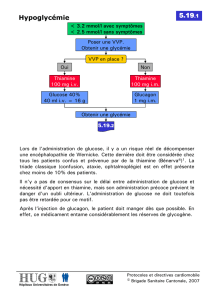
! UE9 – Hormonologie Dr MAÏZA

UE9 – Hormonologie
Dr MAÏZA
!
Date : 10/02/2016 Plage horaire : 16h30-18h30
Promo : DFGSM3 Enseignant : J-C Maïza
!
Ronéistes :
GOULAMHOUSSEN Ammar
LEBON Océane
Sémiologie hypoglycémies
!
I. Définition, généralités
!
1.Définition
2.Hormones hypoglycémiantes
3.Hormones hyperglycémiantes
4.Régulation de la glycémie
!
II. Signes cliniques
!
1.Signes adrénergiques
2.Signes neuroglucopéniques
3.Coma hypoglycémique
4.Cascades des événements
5.Fréquence des symptômes
!
III.Diagnostic différentiel
!
1.Le malaise vagal
2.La crise de panique
3.Les syncopes
!
IV.Hypoglycémie du diabétique
!
V.Hypoglycémie en dehors du diabète
!
1.Généralités
2.Étiologie des hypoglycémies
3.Stratégie diagnostique
! sur !1 13

!
VI.L’insulinome
!!
1.Clinique
2.Diagnostic biologique
3.Diagnostic topographique
4.Le scanner
5.L’échographie abdominale transpariétale
6.Autres examens
!
!
La sémiologie est particulièrement importante car elle ne change pas avec le temps, à la différence de la
thérapeutique. Les signes cliniques ont été très bien décrits par les médecins des générations précédentes
et sont toujours d’actualité.
!
! sur !2 13

!
I. Définitions et généralités
!
1. Définition
!
La définition de l’hypoglycémie repose sur la triade de Whipple (1938), qui est toujours d’actualité.
Elle repose sur l’association :
-D’une glycémie veineuse basse,
-De signes neuroglycopéniques = signes neurologiques d’hypoglycémie,
-Les signes sont réversibles après l’ingestion de sucres.
!
La sémiologie n’a quasiment pas changé, les anciens médecins n’avaient pas accès à nos examens
complémentaires et sont donc de très fins sémiologues ! Quand on a ces 3 signes, on est certain d’être en
présence d’une hypoglycémie. Il y a des symptômes et une glycémie veineuse basse simultanés.
!
On notera deux catégories de signes :
-Des signes neuroglucopéniques (signe de carence neurologique en glucose),
-Des signes adrénergiques (signe de réponse adrénergique à l’hypoglycémie).
!
Il y a des seuils biologiques définissant une hypoglycémie (assez controversés). Voici les valeurs qui font
relativement consensus :
-Sujet diabétique traité < 0.70 g/l, l’hypoglycémie est donc une complication du diabète
traité.
-Sujet non diabétique < 0.55 g/l sans traitement hypoglycémiant.
!
La glycémie est balancée par des hormones hypo et hyperglycémiantes.
!
2. Hormones hypoglycémiantes
!
Hormones à action hypoglycémiante :
–Insuline +++ (la seule). En pratique physiologique, l’insuline est la seule hormone qui a une
action hypoglycémiante, qu’elle soit d’origine endogène (produite par les cellules de Langerhans)
ou exogène.
!
–Facteurs de croissance IGF-1 et IGF-2 à très forte concentration (tumeurs). Ce sont des
hormones de croissance sécrétées par le foie sous la dépendance de l’hormone de croissance, la
GH. IGF pour Insuline Growth Factor : la structure est relativement proche de celle de l’insuline,
et à très forte concentration, ils peuvent se fixer sur le récepteur de l’insuline. Donc dans des
situations qui ne sont pas physiologiques, lorsqu’il y a des tumeurs par exemple, ils peuvent avoir
une action insuline-like.
!
Mais de façon physiologique, il n’y a qu’une seule hormone hypoglycémiante : l’insuline.
!
3. Hormones hyperglycémiantes
!
A contrario, il existe plusieurs hormones à action hyperglycémiante :
–Glucagon : sécrété par les cellules alpha des ilots de Langerhans,
! sur !3 13

–Hormone de croissance (GH) : sécrétée par l’hypophyse,
–Catécholamines : sécrétées par la médullo-surénale,
–Cortisol : sécrété par la corticosurrénale.
!
Ronéo 2014
Question : est-ce qu’on peut dire que de manière indirecte que la GH a une action hypoglycémiante car
elle stimule l’IGF ? Non, car l’action hypoglycémiante des IGF agit à des concentrations de GH
majeures. Un acromégale, qui va avoir une hypersécrétion de GH, va avoir une IGF1 élevée, mais ce qui
va dominer est l’action directe de la GH qui est hyperglycémiante. C’est extrêmement rare. Il y a des
tumeurs hépatiques qui peuvent sécréter des quantités importantes d’IGF2 et entrainer une hypoglycémie
mais c’est très rare. Au contraire, un acromégale peut avoir comme complication un diabète.
!
4. Régulation de la glycémie
!
Pour contrer l’hypoglycémie, il va y avoir une sécrétion des hormones de contre-régulation (hormones
citées précédemment). Lorsque la glycémie baisse de façon physiologique, on a sécrétion de ces
hormones :
– Glycémie < 0.65 g/l : sécrétion de glucagon (probablement la plus puissante), puis d’adrénaline et
de GH,
– <0.60 g/l : sécrétion de cortisol.
!
Remarque : les diabétiques ont peur de faire des hypoglycémies la nuit et de mourir. Mais non, ils ne
meurent pas parce qu’il y a ces hormones de contre-régulation, donc une hypoglycémie, ça se corrige tout
seul. On conseille cependant au patient diabétique de se traiter s’il a des signes, mais s’il ne réagit pas,
l’hypoglycémie va passer spontanément.
!
Lorsque l’on fait des hypoglycémies de façon fréquente et répétée, il y aura une baisse du seuil de
sécrétion des hormones de contre-régulation et il n’y aura plus les signes adrénergiques de contre-
régulation. Ne persisteront que les signes neuroglucopéniques.
Avec la répétition, le seuil diminue :
–Baisse du seuil de sécrétion des hormones de contre-régulation.
–Atténuation des signes adrénergiques, qui ne seront plus ressentis alors qu’ils sont
normalement les premiers à apparaitre.
–Signes neuroglucopéniques au 1er plan.
!
II. Signes cliniques
!
Donc la glycémie baisse, les hormones de contre-régulation entrainent les signes adrénergiques. Si la
glycémie continue de baisser, il y aura carence en glucose au niveau cérébral et apparaissent alors, dans
les hypoglycémies sévères, une deuxième catégorie de signes : des signes neurologiques que l’on appelle
les signes neuroglucopéniques.
!
Il y a 2 catégories de signes cliniques de l’hypoglycémie :
-Signes adrénergiques, les premiers à apparaître. Ils sont dus aux hormones de la contre-
régulation, en particulier les catécholamines. Il y a une sécrétion d’adrénaline qui fait
augmenter la glycémie, mais il y a les signes cliniques qui vont avec cette augmentation.
-Signes neuroglucopéniques.
!
! sur !4 13

!
1. Signes adrénergiques
!
Les signes adrénergiques sont les premiers signes de l’hypoglycémie. Ils sont dus aux hormones de
contre-régulation :
–Tachycardie, palpitations ; différence entre les 2 : les palpitations sont une impression d’avoir
des battements cardiaques anormaux, dus à une accélération ou un rythme irrégulier. La
palpitation peut se traduire par plusieurs problèmes : liée à une tachycardie, une fibrillation
ventriculaire. Dans le cadre de l’hypoglycémie, les palpitations sont souvent dues à la tachycardie.
–Pâleur
–Sueur
–Tremblements
–Anxiété, sensation de chaleur ou de froid
–Nausées, sensation de faim brutale.
!
Quelqu’un qui a un phéochromocytome et décharge de l’adrénaline peut avoir ces signes. De ce fait, on
comprend bien qu’ils ne sont pas spécifiques de l’hypoglycémie. On rencontre ces signes dans
l’hypoglycémie à cause de la décharge adrénergique, mais on peut les retrouver dans d’autres
pathologies. Pas de vertige.
!
C’est à ce moment-là qu’il faut que le patient réagisse; avant d’atteindre les signes neuroglucopéniques.
!
2. Signes neuroglucopéniques
!
Les signes qui apparaissent ensuite sont les signes neuroglucopéniques, dus à une carence en sucre au
niveau cérébral. Le neurone est extrêmement sensible à l’hypoglycémie. Ces signes ne sont pas
spécifiques et miment les signes présents en cas d’AVC :
!
–Trouble de concentration, de l’élocution, du comportement (agitation), état délirant, agitation,
confusion, violence. Ca peut être très impressionnant !
–Troubles moteurs (qui peuvent mimer l’AVC), troubles de la coordination des mouvements.
–Hémiparésie, diplopie, paralysie faciale.
–Troubles visuels.
–Hémiparésie, hémiplégie.
–Peut évoluer vers des convulsions généralisées ou focales, épilepsie, quand l’hypoglycémie
devient plus profonde.
–Confusion de début brutal et agité, avec signes d’irritation pyramidale.
–Coma agité puis profond.
–La mort de manière très exceptionnelle, en cas d’hypoglycémie très basse.
!
Mais ces signes sont réversibles presqu’instantanément lorsque l’on redonne du sucre au patient !
Plus la glycémie baisse, plus ces signes seront importants !
!
Ronéo 2015
Question du prof : comment faire la différence entre un AVC et une hypoglycémie ? Un patient
diabétique traité a le réflexe de faire une glycémie, mais ce n’est pas le cas d’un patient qui n’est pas
diabétique. Il faut prendre la glycémie et faire un test thérapeutique de réversibilité. Un AVC ne régresse
pas même avec 1 milliards de cocas !
! sur !5 13
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%