EVADA - Réseau de Cancérologie d`Aquitaine

Evaluation du Dispositif
d’Annonce en Aquitaine
-
EVADA
Journée régionale RCA - 16 novembre 2012
Edwige Vimard
Elodie Pinon

Contexte (1)
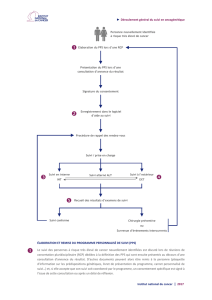
•Mesure 40 du plan cancer 2003-2007 : permettre aux patients
de bénéficier de meilleures conditions d’annonce de leur
maladie
•Renforcement dans le plan cancer 2009-2013 (mesure 19)
•Recommandation de l’Inca et de la Ligue « pour la mise en
œuvre du DA* du cancer dans les ES* » en 2006
•Selon ces recommandations, le DA comporte 4 étapes
–Un temps médical (TM)
–Un temps d’accompagnement soignant (TAS)
–Un temps de soins de support
–Un temps d’articulation avec la ville
*DA=dispositif d’annonce, ES=établissement de santé
2

Contexte (2)
Volonté d’évaluer la mise en place du DA dans la région
–ES : une des mesures à mettre en place pour être « autorisé » à pratiquer
un traitement de cancer
–3C* : une de leurs missions
–Groupe régional « évaluation et qualité », 61 personnes des 5
départements et des dix 3C d’Aquitaine :
•Référents qualité des ES
•Personnels 3C (médecins, qualiticiens, IDE et secrétaires)
•Personnel DA (IDE, psychologues, assistantes sociales)
•Cadres de santé
•Médecins cliniciens
•Représentant des usagers (Ligue contre le cancer)
(Courrier d’information à l’URMLA)
Pilotage
–RCA
–CCECQA (Comité de Coordination de l’Evaluation Clinique et de la Qualité
en Aquitaine)
Elaboration d’un protocole régional d’évaluation
3
*3C=centre de coordination en cancérologie

Objectifs
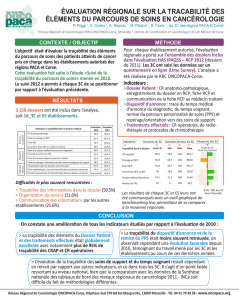
•Analyser le processus de DA mis en œuvre dans les ES
d’Aquitaine autorisés en cancérologie*
•Analyser l’expérience des patients quant à l’annonce de
leur maladie dans les ES d’Aquitaine autorisés en
cancérologie*
•Les retombées attendues étaient de mieux connaître les
pratiques quant au DA et de mettre en œuvre des
actions visant à améliorer la mise en place et la
traçabilité du DA dans les ES participants
* chirurgie et/ou chimiothérapie et/ou radiothérapie
4
Autorisation
CNIL

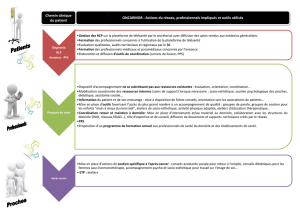
Structures participantes
•29 établissements volontaires répartis dans les dix 3C
d’Aquitaine
–20 de statut privé (18 ES et 2 centres de radiothérapie)
–8 ES publics
–1 ESPIC (ES privé d’intérêt collectif)
•Equipes locales dans les ES participants (135 personnes, parfois
également membres du groupe de travail)
5
- Qualiticiens
- IDE
- Cadres de santé
- Médecins cliniciens
- Directeurs
- Médecins coordonnateurs 3C
- Personnel du DIM
- Psychologues
- Secrétaires 3C
- Assistantes sociales
- Personnel DSI
- Manipulateur radiothérapie
- ARC
- Pharmacienne
- Coordinateur général des soins
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
1
/
28
100%