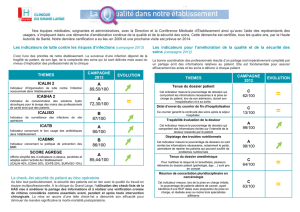
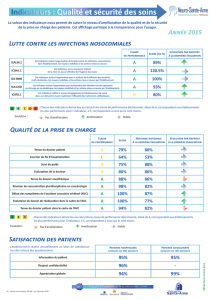
Je télécharge

nous
N°14
Magazine interne de l’hôpital Delafontaine et de l’hôpital Casanova juin 2016
Entre
SPÉCIAL
CERTIFICATION
Hors-série


[ 3]
juin 2016 | Entrenous
Entrenous
« edito »
Anissa Taleb
Directrice communication, clientèle et qualité
La procédure de certication d’un établissement a pour
objectif de s’assurer que les établissements de santé
développent une démarche d’amélioration continue de la
qualité et de la sécurité des soins délivrés aux patients.
Cette évaluation externe, indépendante et périodique (tous
les 4 ans), menée par la Haute Autorité de Santé (HAS), se
déroulera la semaine du 27 juin au 1er juillet 2016 au centre
hospitalier de Saint-Denis. Ce sera l’occasion de pointer les
forces et les faiblesses de notre établissement, en s’appuyant
sur des indicateurs et en choisissant certaines pratiques
an de nous aider à améliorer notre fonctionnement si cela
s’avèrerait nécessaire.
La certication de notre centre hospitalier constitue un
moment fort de la démarche qualité dans la mesure où elle
est l’aboutissement d’un travail sur le long terme entre les
services de soins et la cellule qualité.
Je tiens d’ores et déjà à remercier l’ensemble des personnels
médicaux, paramédicaux, techniques et administratifs qui
se sont impliqués dans la préparation de notre certication
en lien avec la cellule qualité.
Le calendrier de visite est très dense et permet aux experts
visiteurs d’auditer 13 processus à l’hôpital Delafontaine et
à l’hôpital Casanova. Je vous laisse le soin d’en prendre
connaissance à l’intérieur de ce numéro hors-série spécial
certication. Ce numéro a été réalisé pour tous les agents
du CHSD car nous sommes tous susceptibles d’être
questionnés par les experts visiteurs lors de leurs audits de
processus.
Je compte donc sur chacun d’entre vous pour lire
attentivement ce numéro spécial. N’hésitez pas à faire
remonter toutes questions ou demandes d’informations
complémentaires sur cette semaine de certication à la
cellule qualité.
Edito

[4] Entrenous |juin 2016
Entrenous
publication interne
du Centre Hospitalier de Saint-Denis,
2 rue du Docteur Delafontaine,
93200 Saint-Denis.
Directrice de la publication :
Yolande Di Natale
Directrice de la rédaction : Anissa Taleb
Comité de rédaction : Céline Bourseau,
Violaine Raimbert Denis Boucher, Anne
Marmorat, Roselyne Gervais, Marianne
Fournier, Paola Clémente,
Conception-réalisation & photographies :
Marc Boulenaz, Anissa Taleb
Impression : service interne de reprographie
du CHSD
Tirage : 1000 exemplaires
Dépôt légal :Entrenous - juin 2016-Hors-série
Les articles publiés dans le Entrenous
ne peuvent être reproduits sans l’autorisation
expresse de la rédaction.
Rejoignez l’hôpital sur sa page Facebook :
Hôpital Delafontaine (page officielle)
La certication V2014 : Les nouveautés 5
Comment avons-nous préparé la visite ? 6
La visite de certication V2014 du CHSD 7
Qualité de Vie au Travail (QVT) 8
Management de la Qualité 9
Gestion du Risque Infectieux 10
Droit des patients 11
Parcours du patient 12
Prise en charge de la douleur 13
Prise en charge et droits des patients en n de vie 14
Dossier Patient 15
Identication du patient à toutes les étapes de sa prise en charge 16
Management de la prise en charge médicamenteuse du patient 17
Prise en charge des urgences et des soins non programmés 18
Management de la prise en charge au bloc opératoire 19
Secteur à risque : endoscopie 20
Secteur à risque : salle de naissance 21
Liste des thématiques 22
Sommaire
Comité de rédaction :
Céline Bourseau, Violaine Raimbert Denis Boucher, Anne
Marmorat, Roselyne Gervais, Marianne Fournier, Paola Clémente,
Conception-réalisation :
Déborah Condé, Marc Boulenaz,

Spécial certication
[ 5]
juin 2016 | Entrenous
La certification
V2014
Les nouveautés
Pour cette quatrième itération de la certication la HAS a choisi une approche par thématique. Les critères du manuel
de certication restent les mêmes mais sont regroupés en 20 thématiques/processus (voir tableau page 22).
SPÉCIAL
CERTIFICATION
Le compte qualité
Dans cette nouvelle formule de la certication, l’auto-
évaluation qui était réalisée par l’établissement
est abandonnée au prot d’un nouvel outil de
pilotage de la certication : « Le Compte Qualité ».
Adressé par chaque établissement à la HAS tous
les 24 mois, il permet de dénir les priorités d’action
pour chaque thématique à partir des risques
identiés et des principaux résultats d’évaluation
dont il dispose (Indicateurs, EPP, IQSS, Audits,…).
Enn, cet outil permet aux experts visiteurs de dénir un
programme de visite personnalisé de l’établissement.
L’audit de processus
Il s’agit d’une méthode consistant à évaluer le
management, la mise en œuvre effective d’un
processus et son amélioration continue an
d’assurer sa conformité aux exigences prévues.
L’audit de processus se déroule en deux temps :
• La rencontre des pilotes de la thématique
• La vérication de la mise en œuvre sur le
terrain (rencontre des équipes médicales et
paramédicales…)
L’objectif est d'étudier le management du processus et
en déduire son niveau de maitrise par:
• L’évaluation du pilotage (description des activités,
maîtrise, dynamique d’amélioration)
• L’évaluation de son efcacité
Le patient traceur
La méthode consiste à analyser de manière
rétrospective la réalité des pratiques professionnelles
par l’étude du parcours d’un patient ; de l’amont de
son hospitalisation jusqu’à l’aval ; en évaluant les
processus de soins, les organisations et les systèmes
qui concourent à sa prise en charge.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
1
/
24
100%