article au format pdf

37
Rev Mal Respir 2006 ; 23 : 37-42
Rev Mal Respir 2006 ; 23 : 37-42 © 2006 SPLF, tous droits réservés
Doi : 10.1019/200530221
Article original
Échographie endobronchique et ganglions TEP positifs
dans le cancer broncho-pulmonaire
J. Faber1, P. Pierard1, T. Prigogine1, M. Dusart2, A. Haller3, T. Bosschaerts4, J-P. Sculier1, V. Ninane5
Résumé
Introduction Dans le cancer broncho-pulmonaire, lorsque la
tomographie en émission de positons au 18-fluorodésoxyglu-
cose (TEP-FDG) montre une captation accrue au niveau gangli-
onnaire médiastinal, une confirmation par un prélèvement
tissulaire est nécessaire. Nous avons évalué dans cette présen-
tation particulière la ponction ganglionnaire sous contrôle
échographique endobronchique en temps réel.
Méthodes Les patients adressés consécutivement pour le bilan
et/ou le diagnostic de ganglions TEP positifs dans le cadre d’un
cancer broncho-pulmonaire suspecté ou confirmé ont été
inclus. Les résultats des ponctions des ganglions, réalisées sous
anesthésie locale, en ambulatoire, ont été collectés et en
l’absence de diagnostic, une exploration chirurgicale était req-
uise.
Résultats Entre décembre 2004 et septembre 2005, 20 patients
ont été inclus. Le nombre moyen de ponctions ganglionnaires
sous contrôle échographique par patient était de 4,8 ±1,2. Chez
12 patients, la confirmation cytologique ou histologique
d’atteinte néoplasique était obtenue par l’aiguille. Les
8 observations négatives étaient confirmées par l’exploration
chirurgicale. Dans cette série préliminaire, la sensibilité, spéci-
ficité et valeur prédictive négative de la ponction écho-guidée
des ganglions TEP positifs étaient de 100 %, 100 % et 100 %.
Conclusions L’échographie endobronchique avec ponction doit
être considérée comme une technique primaire d’exploration
des ganglions TEP positifs.
Mots-clés : Echographie endobronchique • Cancer
pulmonaire • Ganglions médiastinaux • TEP • Staging •
Ponction transbronchique.
Réception version princeps à la Revue : 27.10.2005.
Retour aux auteurs pour révision : 14.11.2005.
Réception 1ère version revisée : 24.11.2005.
Acceptation définitive : 25.11.2005.
1Département de Médecine Interne, Institut Bordet, Bruxelles,
Belgique.
2Département de Médecine Nucléaire, Institut Bordet, Bruxelles,
Belgique.
3Service d’Anatomo-Pathologie, Hôpital Saint-Pierre, Bruxelles,
Belgique.
4Service de Chirurgie Thoracique, Hôpital Saint-Pierre, Bruxelles,
Belgique.
5Service de Pneumologie, Hôpital Saint-Pierre, Bruxelles,
Belgique.
Correspondance : V. Ninane
Service de Pneumologie, Hôpital Saint-Pierre, Rue Haute 322,
1000 Bruxelles, Belgique.

J. Faber et coll.
Rev Mal Respir 2006 ; 23 : 37-42
38
Rev Mal Respir 2006 ; 23 : 37-42
Summary
Introduction In bronchial carcinoma when positron emission
tomography with 18-fluorodeoxyglucose (FDG-PET) shows
increased emission in the mediastinal lymph nodes, confirmation
by tissue biopsy is necessary. In this particular situation we have
evaluated the use of real time lymph node aspiration under
endobronchial ultrasound control.
Methods Consecutive patients referred for staging and/or diag-
nosis of PET positive mediastinal nodes in the setting of sus-
pected or confirmed bronchial carcinoma were included. The
results of lymph node aspiration, performed under local anaes-
thesia in out-patients, were collected and if non-diagnostic sur-
gical exploration was performed.
Results 20 patients were studied between December 2004 and
September 2005. The average number of ultrasound guided nee-
dle aspirations per patient was 4.8 +/- 1.2. Cytological or histo-
logical confirmation of malignancy was obtained by needle
biopsy in 12 patients. The 8 negative cases were confirmed by
surgical biopsy. In this preliminary series the sensitivity, speci-
ficity and negative predictive value of ultrasound guided aspira-
tion of PET positive nodes was 100%.
Conclusion Endobronchial ultrasound with needle aspiration
should be considered a primary method of investigation of PET
positive mediastinal lymph nodes.
Key-words: Endobronchial ultrasound • Lung cancer •
Mediastinal nodes • PET • Staging • Transbronchial needle
aspiration.
Endobronchial ultrasound and PET positive
mediastinal lymph nodes
J. Faber, P. Pierard, T. Prigogine, M. Dusart, A. Haller,
T. Bosschaerts, J-P. Sculier, V. Ninane
Introduction
Le cancer broncho-pulmonaire est la première cause de
décès par cancer avec une survie globale à 5 ans qui ne dépasse
pas 15 %. Le meilleur espoir de guérison concerne les patients
qui présentent une tumeur résécable mais même dans ce cas,
la survie à 5 ans n’est que de l’ordre de 40 à 50 % [1]. Un
bilan correct préopératoire est indispensable pour déterminer
l’approche thérapeutique la plus adaptée et pour éviter des
thoracotomies inutiles. En particulier, les malades qui présen-
tent une atteinte médiastinale N2 sont de piètres candidats à
une chirurgie première dans la mesure où la survie à 5 ans
dans ces conditions n’atteint, selon les séries, que 11 à 30 %
environ [2].
La tomodensitométrie thoracique demeure la technique
d’imagerie la plus utilisée pour l’évaluation des ganglions du
médiastin mais sa sensibilité et spécificité, sur la base d’un
petit diamètre ganglionnaire au-delà d’un centimètre, ne sont
que de 0,57 et 0,82, respectivement [3]. Récemment, la
tomographie en émission de positons (TEP) s’est montrée
plus exacte que la tomodensitométrie thoracique dans l’évalu-
ation des ganglions du médiastin [4]. Dans de nombreux
pays, elle est devenue un complément de la tomodensitomét-
rie dans le bilan par imagerie des ganglions médiastinaux et
elle est recommandée pour cette raison dans l’évaluation du
patient candidat à une résection chirurgicale [5].
La TEP a une sensibilité de l’ordre de 0,85, une spéci-
ficité de 0,88, une valeur prédictive positive de 0,78, et pré-
dictive négative de 0,93 [3]. Sur cette base, une exploration
invasive du médiastin ne semble pas nécessaire lorsque la TEP
est normale [4], mais à l’inverse un résultat ganglionnaire
positif requiert une confirmation [4, 5].
Le test étalon de l’exploration invasive du médiastin est
la médiastinoscopie qui comporte toutefois une morbidité de
0,5 à 2,5 % et même une mortalité de 0,2 % et nécessite une
anesthésie générale [3, 6]. La ponction transbronchique à
l’aiguille a été développée il y a plus de 50 ans [7], et permet
d’éviter certains inconvénients de la médiastinoscopie mais
elle reste très peu utilisée [8] notamment parce qu’elle est réal-
isée sans guidage par l’imagerie. Dans une étude récente,
Herth et coll. [9] ont montré qu’un repérage préalable des
ganglions par échographie endobronchique à l’aide de mini-
sondes améliorait le rendement de la ponction. Nous avons
récemment utilisé cette stratégie dans l’exploration de gangli-
ons TEP positifs et montré que le rendement diagnostique
excédait 90 % en cas d’envahissement ganglionnaire néopla-
sique [10]. Nous avons émis l’hypothèse que nos résultats
seraient meilleurs encore avec l’introduction récente de
l’échographie endobronchique linéaire qui permet une ponc-
tion avec contrôle par imagerie en temps réel et nous avons
inclus dans cette étude tous les patients adressés pour l’évalua-
tion de ganglions médiastinaux (hilaires) TEP positifs dans le
cadre d’une suspicion ou d’un cancer broncho-pulmonaire
confirmé.

Echographie endobronchique des ganglions médiastinaux
© 2006 SPLF, tous droits réservés 39
Matériel et méthodes
Tous les patients avec des ganglions TEP positifs dans le
cadre d’une suspicion de cancer broncho-pulmonaire ou de
cancer broncho-pulmonaire confirmé, adressés à notre unité
d’échographie endobronchique, ont été inclus prospective-
ment. Neuf d’entre-eux (45 %) étaient référés par d’autres
institutions. Tous ont bénéficié d’une exploration endo-
scopique à l’aide d’un écho-endoscope linéaire pour localisa-
tion et mesure des ganglions suivie de ponction à l’aiguille
sous contrôle échographique. Sur le plan des chaînes gangli-
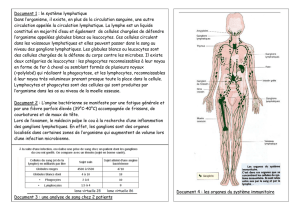
onnaires explorables, comme l’illustre la fig. 1, la ponction
transbronchique échoguidée permet, comme la médiasti-
noscopie, d’explorer les stations ganglionnaires sous-
carénaires (niveau 7), paratrachéales gauche et droite (niveaux
2R et 2L), trachéobronchiques gauche et droite (niveaux 4R
et 4L) dont l’envahissement signe un stade N2. La médiasti-
noscopie permet encore l’exploration des ganglions hilaires
hauts (niveaux 10R et 10L) alors que la ponction transbron-
chique échoguidée, outre la station 10, peut aborder des gan-
glions plus distalement encore dans l’arbre bronchique
(niveau 11, interlobaire et même 12, lobaire) [11].
Les résultats cytologiques et histologiques ont été
récoltés prospectivement. Les patients avaient deux types de
présentation clinique. Dans le premier groupe (bilan), le diag-
nostic de cancer broncho-pulmonaire était confirmé et la
TEP était suggestive d’une atteinte ganglionnaire médiasti-
nale de type N2-N3. Dans le second groupe (diagnostic et
bilan), la bronchoscopie initiale n’avait pas permis de con-
firmer le diagnostic de cancer et la ponction echo-guidé de
ganglions TEP positifs (éventuellement même en localisation
N1) devait confirmer le diagnostic tout en précisant le stade
ganglionnaire.
L’échographie endobronchique a été réalisée avec un
écho-endoscope linéaire avec canal à ponction et aiguille
dédiée (Olympus Exera et BF-UCT160, Olympus, Tokyo,
Japan) alors que les patients étaient confortablement assis
dans un siège incliné à 30 °. De l’oxygène (2 l/min.) était
administré au moyen de lunettes nasales, et la saturation tran-
scutanée de l’hémoglobine mesurée (Ohmeda Biox 3740 ;
Louisville, CO) pendant toute la durée de l’examen.
L’anesthésie des voies aériennes a été réalisée comme décrit
préalablement [12] et couplée à une sédation légère obtenue
par du midazolam intraveineux. L’examen était réalisé sur
base ambulatoire. L’extrémité du bronchoscope où siège le
capteur ultrasonique a été appliquée sur la paroi bronchique
pour repérer les ganglions en gonflant légèrement le ballon
qui siège à l’extrémité avec du sérum physiologique pour
obtenir une image de la meilleure qualité possible. Les ponc-
tions ont ensuite été réalisées dans les ganglions TEP positifs
en contrôlant la position de l’aiguille par l’imagerie, en com-
mençant par les ganglions potentiellement envahis de stade le
plus élevé (N3 avant N2 avant N1) [13, 14]. Lorsque seuls
des ganglions de localisation N1 montraient une hypercapta-
tion à la TEP, les ganglions de localisation N2 visualisés en
échographie ont également été ponctionnés. Les prélèvements
cytologiques ou tissulaires étaient ensuite envoyés au labora-
toire et aucune évaluation rapide sur site n’a été utilisée.
La ponction était considérée comme contributive si
l’analyse cyto-histologique confirmait une atteinte néopla-
sique. Dans l’hypothèse où les prélèvements étaient non con-
tributifs, une exploration chirurgicale (médiastinoscopie ou
thoracotomie avec résection et curage ganglionnaire) était
requise et les sensibilité, spécificité, valeur prédictive positive
et négative de l’échographie endobronchique linéaire avec
ponction ont ensuite été calculées.
Les résultats sont présentés sous la forme de leurs moy-
ennes et de la déviation standard. Les deux groupes de
patients n’ont pas été comparés par des tests statistiques en
raison du petit nombre des échantillons.
Résultats
Entre décembre 2004 et septembre 2005, 20 patients
avec ganglions médiastinaux (hilaires) TEP positifs ont été
référés pour échographie endobronchique linéaire avec ponc-
tion transbronchique. Leurs caractéristiques principales sont
reprises dans le tableau I. L’endoscopiste disposait toujours
des images de la tomodensitométrie thoracique et de la TEP
mais pas toujours des données quantitatives (taille des gangli-
Fig. 1.
Représentation graphique des stations ganglionnaires avec leu
r
numérotation (AP : artère pulmonaire; Ao : aorte; B : artère
brachiocéphalique ; Az : veine azygos).

J. Faber et coll.
Rev Mal Respir 2006 ; 23 : 37-42
40
ons en tomodensitométrie, standardized uptake value (SUV)
des ganglions à la TEP). L’examen réalisé sous anesthésie
locale avec une sédation légère a été bien supporté par les
patients, à l’exception de l’un d’entre eux qui présentait une
toux répétée pendant l’endoscopie et d’un autre qui souffrait
d’hypersalivation à l’origine d’un encombrement trachéal
nécessitant des aspirations répétées. Les prélèvements pro-
grammés ont néanmoins pu être réalisés chez les 20 patients.
L’échographie a toujours permis de localiser et de mesurer les
ganglions dans les aires suspectes à la TEP. La durée de
l’exploration échographique et des ponctions était de l’ordre
de 30 minutes.
Au total, 95 ponctions ganglionnaires (nombre moyen
par patient : 4,8 ±1,2) ont été réalisées dans 36 aires gangli-
onnaires différentes. Les aires ganglionnaires les plus fréquem-
ment explorées étaient les aires 7 (36,1 %, 13 patients), 4L
(27,8 %, 10 patients), suivie de 4R (22,2 %, 8 patients), 11R
(11,1 %, 4 patients) et 11L (2,8 %, 1 patient). La ponction a
toujours ramené un matériel analysable et à l’exception d’une
observation seulement (cas n°3), dans tous les cas où l’exa-
men était non contributif (n = 8), l’examen cytologique mon-
trait des lymphocytes, élément témoin d’un ciblage
ganglionnaire.
Le tableau II montre par patient, les aires ganglionnaires
ponctionnées successivement, le petit diamètre des ganglions
ponctionnés et le résultat cyto-histologique de l’analyse des
prélèvements dans chaque aire ganglionnaire. Dans 12 cas, la
confirmation d’un envahissement néoplasique ganglionnaire
a été obtenue et dans les 8 observations où les prélèvements
étaient non contributifs, l’absence d’envahissement néopla-
sique a été confirmée par l’exploration invasive chirurgicale.
Dans une des deux observations où la TEP n’était suspecte
qu’au niveau hilaire (patients 2 et 16), la ponction des gangli-
ons médiastinaux confirmait un stade N2. Dans cette série
préliminaire, la sensibilité, spécificité et valeur prédictive
négative de la ponction ganglionnaire à l’aiguille transbron-
chique sous contrôle échographique étaient toutes de 100 %.
Cette technique permettait en outre d’éviter de recourir à une
procédure invasive chirurgicale d’exploration du médiastin
dans 60 % des cas (12 cas sur 20).
Discussion
Cette étude montre que l’échographie endobronchique
linéaire couplée à la ponction transbronchique guidée en
temps réel est une technique sûre et efficace pour évaluer les
patients atteints de cancer broncho-pulmonaire présentant à
la TEP des ganglions suspects dans le médiastin. Cette tech-
nique peut effectivement être réalisée sous anesthésie locale,
sur une base réellement ambulatoire, sans aucune complica-
tion et avec d’excellents résultats. Elle devrait être considérée
comme une technique primaire d’évaluation des ganglions du
médiastin et devrait permettre d’éviter un grand nombre
d’explorations chirurgicales du médiastin. En cas de résultat
négatif, une exploration chirurgicale est toujours recom-
mandée [5], même si la valeur prédictive négative, dans notre
série limitée, était de 100 %.
Limites de l’étude
Les procédures diagnostiques et le bilan initial ont été
réalisés dans un grand nombre d’institutions différentes, util-
isant des appareillages TEP et tomodensitométrie thoracique
différents de sorte qu’un certain nombre d’informations sec-
ondaires (taille des ganglions au CT scan, SUV de la TEP)
manquaient lors de l’examen. Il faut néanmoins signaler qu’il
est impossible, pour des raisons d’absence de standardisation,
de comparer les valeurs de SUV de deux appareillages TEP
différents. Par contre, l’endoscopiste disposait systématique-
ment des clichés de tomodensitométrie thoracique et de TEP
et l’inclusion prospective de tous les patients référés, de même
que l’origine multicentrique de ces malades, garantissent
l’absence de sélection de la population. Enfin, le nombre élevé
de TEP considérées comme positives alors que les ganglions
étaient exempts d’entreprise tumorale (8/20 ; 40 %) suggère
que la généralisation de l’usage de la TEP en Belgique et
l’augmentation du nombre de centres pourraient s’accompag-
ner d’une baisse de la valeur prédictive positive.
La ponction transbronchique à l’aiguille pour l’explora-
tion des ganglions a été popularisée par les travaux de Wang et
coll. [15-17] mais elle demeure largement sous-utilisée, en
dépit de l’absence de morbidité, principalement en raison des
difficultés d’apprentissage [8]. Ces facteurs expliquent la
grande variabilité de rendement diagnostique rapportée dans
la littérature [5, 8]. Jusqu’il y a peu, cet examen était réalisé
sans guidage et pour compenser cet inconvénient, une répéti-
tion des ponctions jusqu’à un nombre total de sept ou le
recours à un examen cytologique sur place ont été proposés
[18]. Le progrès majeur récent vient de l’introduction de
l’échographie endobronchique. Herth et coll. [9] ont ainsi
montré dans une étude randomisée que la localisation préal-
able d’adénomégalies médiastinales par échographie à l’aide
de mini-sondes améliore le rendement des ponctions trans-
bronchiques. En appliquant cette technique de localisation
échographique par mini-sondes préalablement à la ponction
de ganglions TEP positifs, nous avons montré que le rende-
Tableau I.
Caractéristiques des patients.
Nombre total 20
Cancer pulmonaire démontré 9
Suspicion de cancer 11
Fumeurs actifs/ex-fumeurs 8/12
Tabagisme (paquets/année) 39 ±21
Homme/femme 15/5
Age moyen (années) 63 ±12
Ganglions TEP positifs hilaires seulement 2
Ganglions TEP positifs médiastinaux 18

Echographie endobronchique des ganglions médiastinaux
© 2006 SPLF, tous droits réservés 41
ment diagnostique, en cas d’entreprise néoplasique des gan-
glions dépassait 90 % [10].
L’introduction de l’échographie endobronchique linéaire
avec ponction guidée en temps réel constitue un nouveau
progrès [19, 20]. Dans la mesure où elle permet d’avoir la cer-
titude que l’aiguille de ponction est bien localisée dans le gan-
glion, elle autorisera probablement une diminution du
nombre de ponctions nécessaires pour atteindre le diagnostic.
Dans notre étude préliminaire, la sensibilité, la spécificité et la
valeur prédictive négative de l’examen étaient de 100 %.
Nous pensons que ces excellents résultats sont bien entendu
liés au fait que les ponctions étaient guidées en temps réel et
répétées (4,8 en moyenne dans notre étude) mais aussi à
l’introduction de la TEP qui a permis une sélection optimale
des ganglions à ponctionner. Une évaluation préalable des
ganglions par la TEP puis une sélection des ganglions positifs
pour exploration échographique oesophagienne avec ponc-
tion à l’aiguille fine a également été rapportée dans la littéra-
ture avec, ici également, d’excellents résultats [21-23]. Il faut
également noter que lorsque les ganglions à explorer sur la
base de la TEP sont uniquement hilaires (deux patients dans
notre étude, évalués à visée de diagnostic), il semble intéres-
sant de pratiquer, au cours de la même séance, des prélève-
ments au niveau des ganglions médiastinaux puisque cette
stratégie a montré, chez un patient, un stade N2 inattendu
débouchant sur une modification de l’attitude thérapeutique.
Dans notre étude, l’échographie endobronchique
linéaire a permis de supprimer 60 % des procédures chirurgi-
cales de diagnostic et/ou de staging. Ces résultats sont compa-
rables à ceux que nous avons rapportés dans notre série
préalable lorsque nous utilisions uniquement les mini-sondes
échographiques ou à ceux d’une série récente utilisant l’écho-
endoscopie oesophagienne dans laquelle les auteurs rappor-
taient une réduction de 40 % des coûts de bilan, principale-
Tableau II.
Résultats des ponctions de ganglions médiastinaux (et hilaires).
Patient Localisation
tumeur Localisation
Ganglions TEP
positifs
Nombre
de ponctions Aires ganglionnaires
ponctionnées
et ordre de ponction
(petit diamètre
du ganglion en mm)
Résultats
des ponctions par
aire ponctionnée
Procédure
chirurgicale
1 LSG (H+) 7 + 4L 5 7 (15) Î4L (10) NC ÎNC Médiastinoscopie
négative
2 LSD 11R 5 4R(12) Î11R(10) CBNPC ÎNC
3 LSD (H+) 4L, 11L,11R 3 4L (8) NC Thoracotomie pN0
4 LSG (H+) 4L + 6 4 4L (8) CBNPC
5 LSD 4R 3 4R (13) CBNPC
6 LSD (H+) 4R + 7 6 4R (13) Î7 (17) CBNPC ÎCBNPC
7 LIG 7+11L 4 7 (19) CBNPC
8 LSG (H+) 4R+7+4R 5 4R (8) Î7 (9) CBNPC ÎCBNPC
9 LSG 4L+7 6 4L (6) Î7 (12) CBNPC ÎCBNPC
10 LSG (H+) 4L 4 4L (9) NC Thoracotomie pN1
11 LSG (H+) 4L 4 4L (9) Î7 (5) NC ÎNC Thoracotomie pN0
12 LSG (H+) 7 + 11R + 11L 3 7 (20) NC Médiastinoscopie
négative
13 LSD 4R 5 7 (11) Î4R (8) NC ÎNC Médiastinoscopie
Négative
14 LSD (H+) 4R + 7 + 4L 7 4L (10) Î7 (9) Î4R (7) NC ÎNC ÎNC Thoracotomie pN0
15 LIG 4L+7 5 7 (19) Î4L (24) NC ÎCBNPC
16 LID 11R 5 4R (10) Î11 R ( 1 7 ) N C ÎCBNPB
17 LSG 6 + 4L + 7 4 4L (14) Î7 (DM) CBNPC ÎCBNPC
18 LSD 4R 7 4L (10) Î4R (22) Î11 R ( 8 ) N C ÎCBPC ÎNC
19 LIG 11L + 7 5 7 (13) Î11L ( 10 ) C B N P C ÎCBNPC
20 ILD 11R+7 5 7 (9) Î11R ( 6 ) NC ÎNC Médiastinoscopie
négative
H+ : Cancer broncho-pulmonaire préalablement confirmé par l’examen histologique ; Î: détermine l’ordre dans les ponctions de stations ganglionnaires avec
les résultats cytologiques par station ; les stations sont identifiées par leur numéro (R : right ; L : left) et le chiffre entre parenthèse correspond au petit diamètre
du ganglion ponctionné ; CBNPC : cytologie et/ou histologie montrant des cellules néoplasiques de type non à petites cellules ; CBPC : type à petites cellules ;
NC : non contributif (pas de cellules cancéreuse) ; LSG : lobe supérieur gauche ; LSD : lobe supérieur droit ; LIG : lobe inférieur gauche ; LID : lobe inférieur
droit ; DM : donnée manquante.
 6
6
1
/
6
100%