SPONDYLOLISTHESIS LOMBAIRES

http://www.rhumato.net/ 1
SPONDYLOLISTHESIS LOMBAIRES
P. ANTONIETTI
Clinique Jouvenet – PARIS
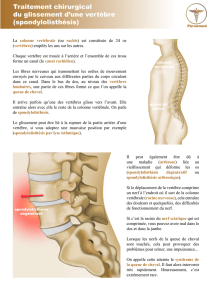
Le spondylolisthésis est le glissement vers l’avant d’une vertèbre sur la
vertèbre sous-jacente, entraînant avec elle l’ensemble de la colonne qui repose
sur elle. La vertèbre qui glisse est aussi appelée vertèbre olisthésique.
Il existe deux types de spondylolisthésis (SPL) lombaires, que tout
oppose :
les spondylolisthésis par lyse isthmique :
survenant chez le sujet jeune ;
dus à une rupture de l’arc postérieur (isthme), survenant
généralement précocément ;
où le glissement peut être important, avec à l’extrême, la
spondyloptose ;
où seul le corps vertébral glisse, l’arc postérieur restant en
place ; entraînant donc une augmentation du diamètre antéro-postérieur
du canal ; il n’y a pas de canal étroit ;
n’exposant par conséquent pas à des complications
neurologiques sévères ;
dont le traitement chirurgical peut requérir la réduction lorsque le
déplacement est important ;
et parfois deux temps chirurgicaux, postérieur et antérieur ;
les spondylolisthésis arthrosiques :
survenant chez le sujet âgé ;
secondaire à des lésions arthrosiques, sans rupture vertébrale ;
où le glissement est minime, rarement supérieur à 1 cm ;
l’arc postérieur et le corps vertébral glissent en même temps ;
ce qui réduit la taille du canal, entraînant un canal lombaire étroit
acquis ; avec risque de complications neurologiques sévères dans les
formes évoluées ;
dont le traitement chirurgical ne requiert pas la réduction du
déplacement ;
où un abord postérieur est toujours suffisant.
Nous traiterons séparément ces deux types de spondylolisthésis.
LYSE ISTHMIQUE ET SPONDYLOLISTHESIS

http://www.rhumato.net/ 2
I - ETIOPATHOGENIE DE LA LYSE ISTHMIQUE ET DU
SPONDYLOLISTHESIS
A - EPIDEMIOLOGIE DE LA LYSE ISTHMIQUE
La lyse isthmique (ou spondylolyse) est une affection fréquente,
caractérisée par une solution de continuité de la pars inter-articulaire (ou
isthme), zone de jonction entre l'articulaire supérieure et l'articulaire inférieure de
la vertèbre.
La spondylolyse siège surtout en L5 (85 à 90% des cas). Elle est le plus
souvent bilatérale, mais il existe des formes unilatérales, et plus rarement, des
formes multiples intéressant plusieurs vertèbres.
Rôle de la verticalisation et de l’acquisition de la lordose lombaire
La lyse isthmique est absente chez les nouveau-nés, elle n’apparaît
qu’à l’âge de la marche. La fréquence est de 3% dans une tranche d’âge de 2 à
6 ans et s’accroît entre 5 et 7 ans où elle atteint un chiffre presque égal à celui
de la population de l’âge adulte 5 à 6%. L’augmentation de cette fréquence est
parallèle à l’acquisition de la lordose lombaire.
Rôle du sport
Dans les populations de sportifs de haut niveau, l’incidence de lyse
isthmique est comprise entre 15 et 20%, mais le spondylolisthésis est plus rare
(5 % environ).
La nature du sport pratiqué, influence la survenue de la lyse : il s’agit
toujours de sports lordosants. On note environ 60 % chez les plongeurs
acrobatiques, 35 % chez les haltérophiles, 30 % chez les gymnastes, 20 %
chez les autres athlètes (patinage de vitesse, GRS).
Tous ces sports comportent des sollicitations en hyper-extension du
rachis lombaire. La relation lyse isthmique et sport est donc certaine, par le
biais de l’hyperlordose.
Autres facteurs
- facteurs ethniques et congénitaux : la lyse isthmique atteint entre 5 et
6% de la population blanche adulte, alors qu’elle avoisine 30 à 60% dans
certaines populations d’Esquimaux ou d’Africains. Ces différents éléments sont
en faveur d’une prédisposition génétique de la lyse isthmique. Il existe des
familles de spondylolisthésis.
B - MECANISME DE SURVENUE DE LA LYSE ISTHMIQUE
La lyse isthmique est due à la répétition d’un microtraumatisme en
hyperextension ; il s’agit d’une fracture de fatigue. Il ne s’agit quasiment jamais
d’un traumatisme aigu.

http://www.rhumato.net/ 3
Ceci est corroboré par l’absence de constatation de rupture isthmique
en pathologie traumatique.
Avant la survenue de la lyse, on note une condensation dans la région
isthmique.
Deux mécanismes semblent se surajouter pour entraîner la survenue de
la lyse : - contraintes en traction sur l’isthme, aboutissant à son allongement
puis à sa rupture ;
- mécanisme direct dit du « coupe-cigare » ou de la « tenaille
apophysaire » : lors des mouvements d’hyperlordose, l’isthme de L5 se trouve
pris en tenaille entre les apophyses articulaires inférieures de L4 et les
apophyses articulaires supérieures de S1 : la répétition de ce microtraumatisme
aboutit à la rupture de l’isthme. L’existence d’une dysplasie de L5, voire loco-
régionale favorise la survenue d’une lyse isthmique et d’un spondylolisthésis.
C – CONSTITUTION DU SPONDYLOLISTHESIS
La plupart des lyses isthmiques n’entraînent qu’un déplacement minime.
Les spondylolisthésis à grand déplacement sont beaucoup plus rares. Ils
surviennent dans un contexte de malformation appelée dysplasie loco-régionale.
Ces signes sont corrélés au risque d’évolution de lyse en spondylolisthésis. La
dysplasie peut intéresser la vertèbre L5, le sacrum et le disque intervertébral.
Les éléments de la dysplasie, et l’évaluation pronostique qui en découle, seront
décrits au chapitre radiologie.
D – PHYSIOPATHOLOGIE DE LA DOULEUR
Avant la rupture isthmique, la lombalgie est due aux hypersollicitations
sur l’isthme. Après rupture, la lyse elle-même peut être douloureuse, mais le
disque est aussi à l’origine de lombalgies par instabilité. En effet, il reste le seul
garant de la stabilité, ce qui explique qu’il se dégrade souvent rapidement.
La radiculalgie a plusieurs origines : le conflit avec l’isthme rompu (dont
le bord inférieur revêt toujours la forme d’un crochet cravatant la racine ; le
rétrécissement du trou de conjugaison par le pincement discale ; l’étirement
radiculaire par le glissement ; la compression par les nodules fibro-cartilagineux
provenant de la lyse (nodules de Gill), véritables corps étrangers
intracanalaires ; la compression de la racine entre la transverse et l’aileron sacré
(« far-out syndrome de Wiltse). La libération chirurgicale comportera d’ailleurs la
résection du crochet pédiculaire et des éventuels nodules de Gill.
Il faut souligner que de nombreux spondylolisthésis sont totalement
asymptomatiques, une stabilisation spontanée étant d’ailleurs possible par
formation d’un ostéophyte antérieur en console (figure 1).

http://www.rhumato.net/ 4
Fig 1a, b
II - SIGNES CLINIQUES
Le retentissement clinique de la lyse isthmique et du spondylolisthésis
est extrêmement variable. Selon les auteurs 10 à 30% des personnes
présentant un spondylolisthésis se plaignent de lombalgies ou de lombo-
sciatique. Ils peuvent entraîner des lombalgies et des radiculalgies parfois
suffisamment rebelles pour justifier un geste chirurgical.
Nous distinguerons deux tableaux cliniques :
l’installation de la lyse isthmique chez l’adolescent ;
la lyse avérée sans ou avec déplacement.
A - INSTALLATION DE LA LYSE ISTHMIQUE CHEZ L’ADOLECENT
C’est l’apparition de douleurs lombaires chez un adolescent
habituellement sportif qui attire l’attention. Les douleurs sont mécaniques, sans
irradiation sciatique.
L’examen clinique est généralement pauvre, le syndrome rachidien
rarement marqué. La pression des épineuses peut parfois déclencher une
douleur, l’hyperextension (manœuvre de Wassermann) est souvent
douloureuse.
Radiographies standard : il faut pratiquer un bilan standard comportant
des incidences de face, profil et ¾ droit et gauche centrés sur L5. Les
radiographies dynamiques ne sont pas systématiques. On peut retrouver :
sur les incidences de ¾, une condensation isthmique ou un
allongement isthmique, traduisant un état de pré-lyse ;
une lyse constituée, souvent visible sur les radiographies de
profil (figure 2a) ou même de face (figure 2b) :
classiquement, l’existence d’une condensation aux bords de la
rupture plaide pour une lyse déjà ancienne, alors que des
berges non condensées et irrégulières est en faveur d’une lyse
récente. Néanmoins, il est souvent difficile de faire la part des
choses ;

http://www.rhumato.net/ 5
Fig 2 a, b
oc’est la scintigraphie qui pourrait préciser la situation,
mais on la pratique rarement chez les enfants ou les
adolescents.
sur les clichés de profil, le caractère hypertrophique et agressif
de l’articulaire inférieure de la vertèbre sus-jacente à la lyse ;
Conduite à tenir
La mise en évidence radiologique d’une condensation de l’isthme de L5
associé à un tableau clinique évocateur permettent de mettre en route les
mesures propres à éviter l’apparition de la lyse. La principale est l’arrêt de toute
activité sportive, même de loisir.
Dans les cas de lyse isthmique constituée, il faut proposer un traitement
orthopédique par corset de maintien en cyphose, type Boston, jusqu’à
consolidation de la lésion, soit environ 3 mois. La reprise du sport n’est
autorisée que dans un délai de un an au décours du traitement, en évitant les
sollicitations en hyperlordose.
B - LA LYSE ISTHMIQUE CONSTITUEE CHEZ L’ADULTE, AVEC OU
SANS SPONDYLOLISTHESIS
1 - La lombalgie
Elle est typiquement mécanique, ancienne, lombaire basse, en barre,
améliorée par la position en cyphose lombaire. A l’examen le syndrome
rachidien est d’intensité variable selon le caractère aigu ou non de la crise. La
pression de l’épineuse de L5 est classiquement douloureuse. En cas de
déplacement, un « décroché » entre l’épineuse de la vertèbre olisthésique et
celle de la vertèbre sus-jacente est facilement perceptible. Cette lombalgie est
volontiers soulagée par le port d’un corset ou d’un lombostat.
2 - La sciatique
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
1
/
21
100%










![III - 1 - Structure de [2-NH2-5-Cl-C5H3NH]H2PO4](http://s1.studylibfr.com/store/data/001350928_1-6336ead36171de9b56ffcacd7d3acd1d-300x300.png)