De la demande de perte de poids au changement de comportement

De la demande de perte de poids
au changement de comportement
Pr Eric Bertin
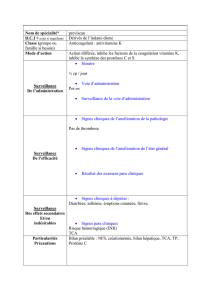
Demande de perte de poids
Médecin
Prescription
diététique
Patient
Régime
Sport
Diététicien nutritionniste
Evaluation / préconisations
Alimentation ± activité physique

•équilibrer progressivement l’alimentation
•diminuer les quantités ingérées
•aménager les conditions de prise des repas
•acquérir un rythme alimentaire limitant les compulsions
•bouger pour renforcer la perte d’énergie
Objectifs du Conseil Nutritionnel habituel
•absence d’autonomisation du patient
•Yo-Yo pondéral :
perte estime de soi
recherche de solutions miracle
La tendance spontanée est le retour
aux comportements habituels

A 2 ans, l’effet est le même quel que soit
le type d’alimentation
Sacks et al. NEJM 2009, 360 : 859-873
(IMC initial = 33)
•le changement en question ou sa pérennité n’est pas
un projet prioritaire pour le patient
•le rapport bénéfices/inconvénients est défavorable
•le patient n’a pas la maîtrise de son comportement
Explications à l’absence de
changements durables de comportements ?

Aspects positifs des comportements promoteurs
de surcharge pondérale ?
•charge symbolique relationnelle :
- appartenance à un groupe
- vecteur d’affection
- « madeleine de Proust »
•valeur hédonique
•étouffement des pulsions agressives
•prise de poids
Bénéfices inconscients induits par l’alimentation
antidépresseur ; apaise les tensions psychiques
(stress émotionnel, angoisses …)

Masse Grasse
Apports
Apports
alimentaires
alimentaires D
Dé
épenses
penses
é
énerg
nergé
étiques
tiques
SNC
SNC
(hypothalamus)
(hypothalamus)
système méso-limbique / cortex
dopamine
vue ; odorat/ goût ; texture …
Aliments = sensations / émotions
•appartenance à un groupe
•échappement à l’emprise d’un proche
•protection contre l’intrusion
•« anesthésie » des sensations corporelles
/ effacement du désir sexuel
•renforcement du « moi »
Bénéfices inconscients d’une forte corpulence
induit une résistance à l’efficacité
des changements alimentaires
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%