Infections respiratoires basses Bronchites aigues infectieuses

L3 médecine AMIENS 2012/2013 – S5 UE1 – Dr H MAMMERI - Infections respiratoires basses
1
Infections respiratoires basses
1 Bronchites aigues infectieuses
- Définition : il s’agit de l’inflammation aigue de la muqueuse des bronches
essentiellement due à des virus respiratoires +++. Maladie bénigne guérissant
spontanément. La bronchite virale peut se compliquer d’une surinfection.
- Étiologies :
o adénovirus
o VRS (virus respiratoire syncitial)
o Myxovirus para-influenzae
o Rhinovirus
- Diagnostic : toux sèche initialement suivie de sécrétions claires
2 Pneumopathies aigues bactériennes
- Définition : infection du poumon la plupart du temps bactérienne, pas virale.
- On distingue deux types :
o pneumopathie communautaire
Streptococcus pneumoniae
Mycoplasma pneumoniae
Chlamydia pneumoniae
Mycobacterium tuberculosis
Legionella pneumophila
Bordetella pertussis
o pneumopathie bactérienne nosocomiale (après 5 jours d’hospitalisation,
remaniement de la flore oropharyngée)
Pseudomonas aeruginosa
Staphylococcus aureus
entérobactéries (E. Coli, Klebsiella pneumoniae, Enterobacter
cloacae)
2.1 Pneumopathies aigues bactériennes communautaires
- Infection à pneumocoque :
o installation brutale et rapide
o fièvre à 39°C
o septicémie sévère
o Les pneumonies survenant chez un enfant de moins de 3 ans
pneumocoque.
- Les germes atypiques (Mycoplasma pneumoniae, Chlamydia pneumoniae,
Legionella pneumophila) :
o installation progressive
o association à signes cliniques extra-pulmonaire :

L3 médecine AMIENS 2012/2013 – S5 UE1 – Dr H MAMMERI - Infections respiratoires basses
2
Mycoplasma éruption cutanée associée à des myalgies
Troubles de la vigilance, signes digestifs, myalgies légionelle
2.2 Streptococcus pneumoniae +++
- Bactérie faisant partie de la flore oropharyngée pouvant donner :
o infections invasives
pneumopathies
méningite purulente
o infections non invasives
bronchites
conjonctivites
o surinfection bactérienne suite à une infection virale
- Diagnostic bactériologique
o Cocci GRAM + en diplocoques. Capsulé
- Culture et indentification
o gélose sang
o Atmosphère enrichie en CO2
o Donne des colonies dites alpha-hémolytiques (dégrade en partie l’Hb
contenue dans la gélose, responsable de la couleur verte)
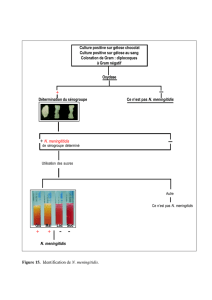
- Identification
o Sensibilité du germe à l’optochine identification des pneumocoques
sensibles alors que tous les autres sont résistants à l’optochine :
o Autour du disque d’optochine, on trouve une zone d’inhibition qui se forme et
permet identification du pneumocoque.
- Recherche des Ag solubles
o Les Ag de la paroi du pneumocoque vont être libérés quand il meurt. Ces Ag
passent dans les urines = antigénurie technique de la savonnette.
o Dans le LCR, on peut aussi utiliser les savonnettes. Résultat spécifique et
très sensible. Ce test a une excellente VPP en cas de méningite à
pneumocoque.
- Sensibilité aux ATB
o S. pneumoniae sont sensibles aux :
Pénicillines
Céphalosporines (sauf la ceftazidime)
Carbapénems
o Pneumocoque sensible aux :
macrolides et apparentés
fluoroquinolones
glycopeptides
- Antibiogramme du S. pneumoniae:
o pénicilline G : intermédiaire
o amoxicilline : sensible
o céfotaxime : sensible
o érythromycine : résistant
o lincomycine : résistant

L3 médecine AMIENS 2012/2013 – S5 UE1 – Dr H MAMMERI - Infections respiratoires basses
3
o vancomycine : sensible
o pristinamycine : sensible
o téicoplanine : sensible
- Quel est le mécanisme de résistance aux bêta-lactamines ? Modification des
PLP après transformation et recombinaison homologue.
- Quel est le mécanisme de résistance aux macrolides et apparentés ?
Modification enzymatique de la cible (ARN23S) sous l’action de méthylase (ErmB).
2.3 Diagnostic
- repose sur la culture (permet de faire antibiogramme puis résistance)
- Repose sur recherche des Ag solubles.
- Sérologie n’a aucun intérêt. Les Ac ne sont pas spécifiques.
- PCR aucun intérêt pour faire le diagnostic des infections à pneumocoque.
2.4 Traitement
- Traitement prophylactique :
o Vaccins :
pour les enfants = PREVNAR permet d’éviter 80% des infections
invasives
pour les adultes = PNEUMO23 seulement pour les patients avec
terrain à risque (IR, IC, hémopathie congénitale…)
- Traitement curatif :
o infection invasive : céfotaxime, ceftriaxone (efficace sur pneumocoque)
o en fonction de l’antibiogramme et des CMI, on peut adapter le traitement.
utilisation d’ATB a spectre moins large que les C3G
o traitement des infections non invasives (surinfection) : Augmentin
2.5 Bactéries atypiques
- Résistance aux bêta-lactamines utilisation de macrolide ou fluoroquinolone
o Mycoplasma pneumoniae : pas de PLP
o Chlamydia pneumoniae : bactérie intra cellulaire stricte
- Pas de question à l’exam sur les bactéries atypiques !
3 La transformation bactérienne
- Définition : Transfert passif dans une cellule bactérienne d'ADN nu.
- L’ADN qui est introduit dans la bactérie provient d’une cellule bactérienne morte. Il
est libéré sous forme bicaténaire dans le milieu extérieur.
- 1ere étape : fixation covalente de l’ADN à un complexe protéique membranaire : le
transformasome
- 2e étape : fragmentation de l’ADN (nucléases), destruction d’un brin d’ADN
- 3e étape : entrée de l’ADN simple brin dans la bactérie

L3 médecine AMIENS 2012/2013 – S5 UE1 – Dr H MAMMERI - Infections respiratoires basses
4
- 4e étape : devenir de l’ADN simple brin transformant dans la bactérie
recombinaison homologue
1
/
4
100%