Le patient a risque.pptx

QU’EST-CE QU’UN PATIENT A RISQUE?
A RISQUE DE QUOI?"
Karine Faure
Unité des Maladies Infectieuses
Service de Gestion du Risque Infectieux et des Vigilances
INSERM U 1019 - CNRS UMR 8204

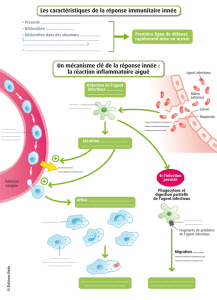
Tout patient ne serait-il pas à risque?"
Le risque est la prise en compte d'une exposition à un danger, un préjudice
ou autre événement dommageable, inhérent à une situation ou une
activité. "
Le risque est défini par la probabilité de survenue de cet événement et par
l'ampleur de ses conséquences (Daniel Bernoulli, 1738: valeur moyenne des
conséquences d'événements affectés de leur probabilité)."
Il peut être appliqué à un individu, à une population."
Distinction entre Risque et Incertitude#: des probabilités mathématiques
peuvent être assignées à un risque, mais pas à une incertitude."
Le risque est une notion importante notamment dans les domaines de
l'industrie, de l'environnement, de la finance, de la santé"
Le facteur de risque est un élément présent susceptible de causer un risque."
Gestion du risque: Perception, Identification, Evaluation, Gestion "


Prévention des risques"
Tolérance zéro"
Identifier les risques et mener des actions
préventives"
Canicule: «#pensez à vous hydrater#»"
Trajet en voiture: «#si vous êtes fatigué, pensez à vous
reposer#»"
Alerte météorologique: «#reportez votre déplacement#»"
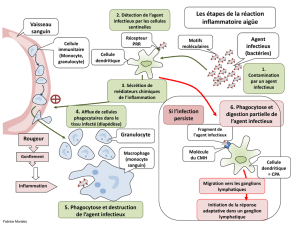
Risque infectieux: devenu une priorité dans notre
société"

Préambule:!
Les erreurs sont commises par des personnes sérieuses et appliquées"
Ne plus chercher «#qui#» mais «#quand#»"
Actions:!
Mettre en place des dispositifs de prévention"
Politique du «#no blame#» (ex: programmes qui traquent les erreurs de prescription)"
Place pour une autre politique («#just culture#»)"
2009
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
1
/
38
100%