La démarche qualité en Pédiatrie - ifsi du chu de nice 2012-2015

La démarche qualité en
Pédiatrie
Isabelle CHAMPENOIS –ARC
Véronique MAUREL –PDE Clinicienne
Hémato-oncologie Pédiatrie

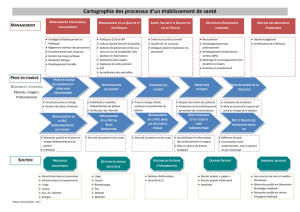
LES DEMARCHES QUALITE
POURQUOI?
Obligation réglementaire : certification /accréditation /mise en place des EPP
Démarche imposée par le CHU (notamment RMM/ staff qualité)
OBJECTIFS:
Prévention d’éventuels erreurs ou dysfonctionnements/ prévention des risques
Amélioration continue de la qualité et de la sécurité
de la PEC des patients

Historique …
Début 2005: JACIE (démarche d’accréditation pour
greffe de CSH) en Onco-Hématologie Pédiatrique en
collaboration avec l’Hématologie Adulte
Puis en 2006: Mise en place des RMM en Onco-
Hématologie/ début des AUDITS (DP, D IDE, Annonce
Diagnostic…)
EPP inter-hospitalières PACA EST Haute Corse
Progressivement extension aux autres services de la
pédiatrie

EX DE DEMARCHE QUALITE
1) LES RMM (revues de mortalité-morbidité)
C’est quoi?
Réunions au cours desquelles sont présentés et
analysés tous les EIG, EMG, décès…tout ce qui est
dommageable pour le patient ou pour sa PEC

RMM (Revue de Mortalité Morbidité)
La RMM a pour objectif d’analyser les événements
indésirables et d’engager une réflexion collégiale
Pour en déterminer les causes potentielles
Pour s’interroger sur le caractère évitable des
événements
Pour envisager la mise en œuvre d’actions
préventives et correctives
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
1
/
33
100%