Infections nosocomiales, mécanismes de l`infection et

Infections nosocomiales,
mécanismes de l'infection et
infections liées aux soins
Le 22 février 2008

Plan
•Introduction :
–Définition
–Étymologie
•Épidémiologie
•Mécanismes
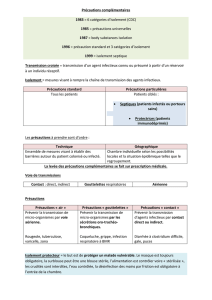
•Prévention :
–Standard
–BMR
–Air et gouttelettes
– Principaux sites d’infection :
•Urinaire
•Pulmonaire
•Cathéters
•ISO

Définition
•Une infection est dite nosocomiale si elle apparaît
au cours ou à la suite d’une hospitalisation et si
elle était absente à l’admission à l’hôpital
•Communément, délai de 48 heures ou supérieur à
la période d’incubation
•Pour les ISO, délai de 30 j ou 1 an en cas de
matériel (prothèse, implant…..)
•Remarques :
–Touchent aussi le personnel
– Nosocomial n’implique pas « faute »

Étymologie
•Terme grec signifiant hôpital, dérivé de
deux mots se définissant par maladie et
soigner d’où soin donné à un malade.
•Exclut les soins donnés en dehors de
l’hôpital
• Apparition du concept d’infections liés aux
soins

Épidémiologie des IN
•Prévalence (un jour donné)
–Enquête Nationale de Prévalence 2006
•358 467 patients inclus
•4,97% infectés
–versus 5,4% en 2001 (hors bactériuries
asymptomatiques)
•Incidence (surveillance continue)
–Moins bien connue (méthode plus lourde)
–Estimée à 5%
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
1
/
61
100%