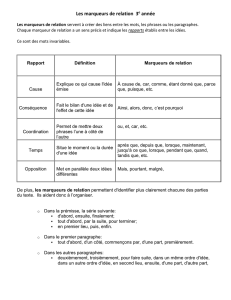
Biomarqueurs et tumeurs solides des voies respiratoires

Bio-marqueurs et tumeurs solides des voies
respiratoires: perspectives
Florence de Fraipont
UF Cancérologie Biologique et Biothérapies
DBI, pôle de Biologie

Bio-marqueurs et tumeurs solides
•marqueurs circulants
•Marqueurs analysés en immunohistochimie
•Marqueurs moléculaires:
- associés aux thérapies ciblées
- Marqueurs épigénétiques: hyperméthylation de
l’ADN

Thérapies ciblées: voie de l’EGFR

Thérapie ciblée: mode d’action des molécules inhibitrices
Domaine extracellulaire
Anticorps anti-EGFR
Domaine
transmembranaire
Domaine intracellulaire à activité
kinase
Inhibiteurs de tyrosine Kinase
(TKI)

Anticorps anti-EGFR: cetuximab (Erbitux®; Merck Serono) et
panitumumab (Vectibix®; Amgen)
•Prescription chez patients porteurs
d’un cancer colorectal
métastatique ou d’un cancer des
voies aéro-digestives supérieures
•Inhibition des voies de
signalisation sauf si KRAS est
muté
•Majorité des mutations au niveau
des codons 12 et 13
•Mutations de KRAS entraîne
activation constitutionnelle de la
protéine p21; indépendamment de
la voie de l’EGFR
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%