Le Forum de RANGUEIL

COMPTE-RENDU
FORUM MEDICAL DE RANGUEIL
2005
J. BALTHAZAR E. BARTRINA
N. CHEVALIER JP CARME J. MARTINEZ

SOMMAIRE
D M LA
A I T
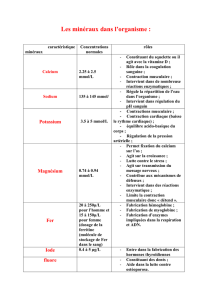
Ostéoporose
Dermatite atopique du Nourrisson
Pathologie musculaire et rhumatismes inflamatoires
Les marqueurs ferriques
Consultation du premier trimestre de grossesse
Les plaintes en médecine générale
Insuffisance rénale du sujet âgé

D M L A
Atteinte de la vision centrale
3 formes
-Précoce : on gagne 3 à 4 ans d’évolution par un traitement vitaminique ( Vit E + Vit C + zinc
+ beta carotène) .
- Exsudative : l faut détruire la membrane néo-vasculaire choroïdienne par LASER ou
VISUDINE
-Atrophique : Il n’a a pas de traitement efficace actuellement
L’évolution est inexorable vers le scotome central
Il faut faire une rééducation « basse vision »
Prévention
À partir de 65 ans, acheter La Dépêche et regarder tous les jours une grille de mots croisés

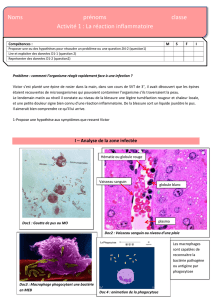
A I T
Un AIT doit être considéré comme un AVC pour lequel les mécanismes de
fibrinolyse ont fonctionné
La moitié récidive dans les 48 heures
=> hospitaliser si le patient est vu avant la 48° heure
=> bilan en externe s’il est vu après
Bilan : ECG, ECHO carotides, Scanner ou IRM cérébral, biologie
Jamais de traitement avant scanner (causes hémorragiques moins fréquentes,
mais dramatiques)
Aspirine de 75 à 500 mg aussi efficace
Tél Urgences AVC Rangueil : 05 61 32 25 49 et 05 61 32 26 49

OSTEOPOROSE
Il n’existe pas de traitement supérieur aux autres. Les labo présentent des biais
statistiques pour pouvoir positionner leur produit (hanche, vertèbre)
Globalement se repérer par décennie:
De 50 à 60 ans traitement hormonal
De 60 à 70 ans les SERM (Evista, Optruma)
De 70 à 80 ans les biphosphonates (Fosamax, Actonel)
Après 80 ans Calcium + Vit D si insuffisance d’apport alimentaire
A venir :
Bonviva et Protelos : idem les autres biphosphonates, pas plus efficaces
FORSTEO (parathormone) : très cher et très efficace à réserver aux spécialistes
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
1
/
22
100%