podcast11_p2_ue4_paganin_irc_01-10-15-word

1
UE4- Appareil respiratoire
Dr Gendry
Date : 09/10/12 Podcast 11
Promo : 2012/2013 Enseignant : Dr Gendry
Ronéiste: FOUASSIN Esther
Le syndrome d'insuffisance respiratoire chronique
(IRC)
I. Rappel du rôle de l'appareil respiratoire
II. Définition de l'IRC
III. Le tableau clinique de l'IRC
1. Le signe cardinal ; la dyspnée
2. Les échelles d'évaluation de la dyspnée
a) La NHYA
b) L'échelle de Sadoul
c) L'EVA
IV. L'examen clinique de l'IRC
1. Inspection
2. Auscultation
V. Exploration fonctionnelle respiratoire (EFR)
1. La spirométrie
2. Les différents troubles ventilatoires

2
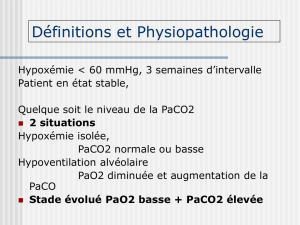
VI. Principaux mécanismes conduisant à l'hypoxémie
chronique
VII. Les étiologies de l'IRC
1. Etiologie de l'IRC obstructive
2. Etiologie de l'IRC restrictive
3. Etiologie de l'IRC mixte
4. Etiologie de l'IRC centrale
VIII. Autres explorations
IX. Le traitement de l'IRC
X. Conclusion

3
I. Rappel du rôle de l’appareil respiratoire
Il assure l’hématose, c'est à dire les échanges gazeux :
- il transforme le sang veineux (pauvre en oxygène et riche en gaz carbonique) en sang artériel
systémique (riche en oxygène et pauvre en gaz carbonique)
- il apporter l’oxygène et évacue le gaz carbonique
L' hématose nécessite donc :
- une circulation d’air : c'est la ventilation
- une circulation sanguine qui permet d'apporter le sang jusqu'aux capillaires pulmonaires.
- lieu d’échanges gazeux, par diffusion, à travers la paroi des alvéoles pulmonaires et des capillaires
pulmonaires, c'est-à-dire au niveau de la membrane alvéolo-capillaire.
L'hématose peut être perturbée en cas de troubles ventilatoires, en cas de troubles de la
circulation sanguine notamment dans l'hypertension artérielle pulmonaire ou en cas de
perturbations, d'anomalies au niveau de la membrane alvéolo-capillaire. Tout cela rend compte des
différents mécanismes qui conduisent à l'insuffisance respiratoire chronique.
II. Définition de l'IRC
L’IRC est définie par l'incapacité de l'appareil respiratoire à assurer l'hématose, ce qui se
traduit par l’existence d’une hypoxémie chronique, au repos, d’origine respiratoire intrinsèque
(avec trouble ventilatoire).
L'IRC a donc une définition purement biologique, gazométrique par la mesure de la
pression artérielle en oxygène au repos, en air ambiant. Il faut plusieurs mesures pour confirmer une
hypoxémie chronique. Le seuil retenu pour l'IRC est de 70mmHg (PaO2 < 70 mmHg au repos en
air ambiant).
On parle d’IRC grave quand la PaO2 < 60 mm Hg associée ou non à une hypoventilation
alvéolaire qui se traduit par une hypercapnie, c'est-à-dire une PaCO2>45 mmHg
L’IRC ouvrant droit à l’oxygénothérapie de longue durée (OLD) au domicile correspond à un
seuil de PaO2 < 55 mm Hg ou 60mmHg dans certaines conditions.
L’hypercapnie (PaCO2 > 45 mm HG) n’est pas obligatoire mais est souvent associée à l'IRC.
La définition de l’IRC est plutôt biologique et basée sur les gazométries artérielles en air
ambiant et correspond à des troubles chroniques de l’hématose (troubles de l'ultime rôle de
l'appareil respiratoire). Mais, dans l'IRC, il existe toujours des signes cliniques, notamment la
dyspnée d’effort et des perturbations fonctionnelles repiratoires (diagnostiquées grâce à l'EFR :
exploration fonctionnelle respiratoire)
L’IRC est le terme final commun d’affections respiratoires chroniques variées dont la
bronchopneumopathie chronique obstructive (BPCO) est la plus fréquente.
Le diagnostic repose à la fois sur la clinique, la réalisation des gaz du sang (GDS) en air
ambiant et de l’EFR.

4
III. Le tableau clinique de l'IRC
1. Le signe cardinal ; la dyspnée.
Le tableau clinique peut être varié et dépend de l’étiologie de l'IRC. Cependant, il y a un
symptôme cardinal présent dans toutes les IRC ; la dyspnée. On retrouve une dyspnée d'effort, au
début de l'IRC puis dans les stades terminaux, mais également une dyspnée au repos.
2. Les échelles d'évaluation de la dyspnée
Il y a beaucoup de classifications ou d'échelles possibles pour graduer la dyspnée. Ces
échelles sont indispensables pour mieux appréhender le handicap respiratoire. Nous nous
intéressons ici aux deux échelles les plus fréquentes, utilisées en pratique courante:
la NYHA (New York Hurt Association) qui classe la dyspnée en 4 stades. Cette échelle est
principalement utilisée par les cardiologues et est la plus répandue sur le plan international
l'échelle de Sadoul en 5 stades est préférée en pneumologie
On peut également évaluer la dyspnée par une échelle visuelle analogique (EVA) qui est la
même que celle utilisée pour la douleur, notamment lors du test de marche (test d'étude de la
fonction respiratoire très important car il est reproductible, et utile pour le suivi du patient). C'est le
test le plus pratique pour mieux appréhender le handicap respiratoire. Il consiste à faire marcher le
patient pendant une durée de 6 minutes à une allure maximale et à recueillir la distance parcourue
mais également le score de dyspnées (avant et après le test). Ce score est mesuré par l'EVA.
Il n'y a aucune corrélation entre le degré de sévérité de la dyspnée et la profondeur de
l'hypoxémie à la gazométrie.
a) La NHYA
L'échelle de dyspnée de la NYHA est la suivante :
• NYHA stade I : absence de dyspnée (forme asymptomatique)
• NYHA stade II : dyspnée nulle au repos, mais qui apparaît lors d'un effort normal pour l’âge, c'est
à dire un effort globalement modéré à intense.
• NYHA stade III : dyspnée nulle au repos mais qui apparaît lors d'un effort inférieur à la normale
pour l’âge, c'est-à-dire pour des efforts très modérés.
• NYHA stade IV : dyspnée au moindre effort, c'est-à-dire pour des gestes quotidiens (notamment
pour la toilette et l'habillage) voire une dyspnée au repos

5
b) L'échelle de Sadoul
L'échelle de Sadoul comprend 5 stades ou 6 si on compte le stade zéro qui correspond à
l'absence de dyspnée.
Le stade 1 correspond à une dyspnée pour des efforts importants, notamment la montée de deux
étages par exemple.
Le stade 2 correspond à la dyspnée à une marche à allure normale sur terrain en pente.
Le stade 3 correspond à une dyspnée lors de la marche à allure normale sur terrain plat.
Le stade 4 correspond à une dyspnée lors de la marche à allure réduite, dite dyspnée à son propre
pas.
Le stade 5 correspond au stade NYHA 4, c'est-à-dire à une dyspnée au moindre effort, pour les
efforts quotidiens, ou une dypnée de repos.
c) L'EVA
L'EVA, l'échelle visuelle analogique de Borg est représentée sur le schéma. C'est la même que
celle de la douleur avec une règle graduée de 0 à 10, le zéro correspondant à l'absence de dyspnée
et le 10, à la dyspnée la plus intense ressentie. C'est le patient lui-même qui va déplacer le curseur
(« pas du tout essouflé » => «je n'ai jamais été aussi essouflé ») en fonction de sa dyspnée.
En résumé...
Le tableau clinique dépend surtout de l’affection causale, mais il y a des signes cardinaux
communs, notamment la dyspnée d'effort et l'altération gazométrique (indispensable pour parler
d'IRC, puisqu'elle fait partie de la définition même de l'IRC).
Il y a des explorations très différentes notamment en ce qui concerne les signes à l'examen clinique,
le tableau fonctionnel respiratoire (EFR), et l'imagerie.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%