2. Anomalies de l equilibre hydrosode

19/04/17
– 1 – / 11
AN O M A L I E S D E L ’E Q U I L I B R E H Y D R O S O D E
PRINCIPALES FONCTION DU REIN
Maintenir stable l’équilibre du milieu intérieur par la rétention sélective et l’élimination de l’eau et des électrolytes (quantité d’eau).
3 mécanismes :
- la filtration du plasma au niveau glomérulaire définition de la fonction rénale
- la réabsorption tubulaire sélective (tubule vers sang)
- la sécrétion tubulaire sélective (sang vers tubule)
Pour éliminer les déchets et capter ce qui doit l’être. L’urine est la résultante de tous ces phénomènes.
REABSORPTION ET SECRETION LE LONG DU NEPHRON
Au niveau du tube contourné proximal, il existe des transporteurs permettant la réabsorption ou la sécrétion d’un certain nombre de
substances. C’est grâce au Na/K/ATPase que la plupart des électrolytes vont être absorbés ou sécrétés.
COMPARTIMENTS HYDRIQUES DE L’ORGANISME
Eau corporel total : environ 60% du PdC chez l’adulte, plus chez l’enfant et chez l’homme, moins chez le sujet âgé et la femme.
1- compartiment ou secteur EC : environ 20% du PdC
o compartiment plasmatique : environ 5% du PdC
o compartiment interstitiel : environ 15% du PdC
2- compartiment ou secteur IC : environ 40% du PdC
Les entrées sont le plus souvent digestives : on augmente l’eau du secteur EC en
buvant, on peut aussi avoir des entrées sous la forme de perfusion. Les sorties
sont de trois ordres :
- digestives
- cutanées et respiratoires
- urinaires
Les sorties digestives, respiratoires et cutanées ne sont pas régulées. Il n’y a pas
d’hormones. Par contre les sorties urinaires, elles peuvent être régulées (ADH).
REGULATION DES VOLUMES DES COMPARTIMENTS HYDRIQUES
- seul le compartiment plasmatique (EC) est en contact avec le milieu
extérieur
- le volume de ce compartiment EC va dépendre des entrées (digestives
et IV) et des sorties (digestives, cutanées, respiratoires et rénales)
- seule l’élimination hydrique au niveau rénal est régulée
Ce sont les variations d’osmolalité du secteur EC qui régulent les échanges d’eau entre les secteurs I et EC.

– 2 – / 11
L’osmolalité est d’environ 285mOsmol par Kg de l’eau (+/- 15). Au dessus de 300, il y a une augmentation de l’osmolalité plasmatique. Elle
peut être facilement mesurable à l’aide d’un osmomètre. La normale de l’osmolalité est comprise entre 270 et 300.
Estimation de POsmol/L = (Na + K) x 2 + urée + glucose
Estimation de UOsmol/L = Na + K + Cl + urée + glucose
La natrémie normale est de 140 mmol/L
La kaliémie 4-5 mmol/L
L’urée est de 5 mmol/L
Le glucose est de 5mmol/L
L’osmolalité plasmatique dépend de la natrémie essentiellement.
Dans certaines pathologies, il y a une substance (toxines) que l’on ne dose pas et qui va avoir un rôle osmotique important (trouble
d’hydratation), il est donc important de mesurer l’osmolalité.
Dans certaines situations, cela peut être utile de mesurer l’osmolalité urinaire : pas de bicarbonates car réabsorbés par le tubule. Le chlore est
le principal anion des urines. Le glucose dans l’urine est normalement égal à 0 chez un patient non diabétique. Les deux substances qui vont
avoir un rôle important dans l’osmolalité : la natriurèse et l’urée (variant de 100 à 600 mOsmol selon ce que l’on mange notamment des
protéines +++).
L’osmolalité des différents compartiments doit être la même parce que l’eau diffuse librement de part
et d’autre des membranes cellulaires. Le Na ne diffuse pas librement mais passe d’un côté et de l’autre
de façon régulée. L’urée aussi.
Une variation d’osmolalité dans le secteur EC va entraîner soit un passage soit un appel d’eau du
secteur EC vers le secteur IC ou inversement. Ceci entraîne une variation du volume des compartiments.
COMPOSITION IONIQUE DES LIQUIDES DE L’ORGANISME
Le Na passe grâce à la pompe Na/K/ATPase. Elle génère un gradient.
Dans la cellule il y a surtout du potassium (110mmol/L).
PATHOLOGIE DES COMPARTIMENTS LIQUIDIENS
Le volume EC est fonction de la quantité de sodium présent dans l’organisme et dépend des mécanismes de régulation du métabolisme sodé.
Les variations de l’osmolalité sont fonction des mouvements d’eau entre les 2 compartiments et dépendent des mécanismes de régulation du
métabolisme hydrique.
Le sodium permet de réguler le secteur EC, les mécanismes régulant le mécanisme de l’eau vont avoir pour effet de modifier le volume IC.
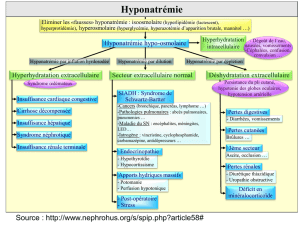
I. Anomalies du bilan de l’eau et du sodium
A. Déshydratation extracellulaire
Une déshydratation extracellulaire traduit toujours un bilan sodé négatif il manque du sodium dans l’organisme.
1. Bilan sodé négatif
- diminution du volume du compartiment extracellulaire (vasculaire et interstitiel) +++
- cette diminution est liée à une perte iso-osmotique de sodium et d’eau = bilan sodé négatif (c’est-à-dire que l’on a perdu une
quantité d’eau et une quantité de sel dans les mêmes proportions) si pas les mêmes proportions ce n’est pas une déshydratation
EC pure. Exemple : 1L de plasma avec 140mmol de Na, 2L de plasma avec 280 mmol de Na…
Compartiment EC :
- Na+ = 140 mmol/L = natrémie
- K+ = 4 mmol/L
Compartiment IC :
- Na+ = 10 mmol/L
- K+ = 110mmol/L

– 3 – / 11
- osmolalité, natrémie et volume IC normaux +++
Il s’agit d’un trouble pur du compartiment EC -> perte iso-osmotique d’eau et de Na.
2. Signes cliniques
Ils vont témoigner d’un trouble du compartiment vasculaire :
- hypotension artérielle orthostatique au début visible uniquement en position debout (hypovolémie), la pression artérielle peut
être basse même en position allongée si la déshydratation est sévère
- tachycardie le cœur a besoin de distribuer une quantité de sang aux tissus, mais hypovolémie, donc compensation par
l’augmentation du rythme cardiaque.
- état de choc si pertes liquidiennes > 30% nourrisson +++
- aplatissement des veines superficielles (difficile à voir, veines collabées, plus de sang dedans)
- oligurie et urines concentrées si cause extrarénale (si la cause du trouble est d’origine rénale, les patients vont pisser et les urines ne
seront pas concentrées -> pas d’oligurie).
- perte de poids strictement dépendante de la perte d’eau perdue.
- pli cutané baisse de la quantité de liquide dans le tissu interstitiel, on pince la peau sous la clavicule, persistance du pli cutanée
très bon signe de DEC +++ (sauf chez PA)
- soif (mais habituellement signe de DIC)
- yeux enfoncés, cerné et hypotonie des globes oculaires
- sécheresse de la peau
- baisse de la pression veineuse centrale (cathéter dans la veine jugulaire, on le
descend dans le cœur et on mesure la pression si pression basse, plus de
sang dans le vaisseau).
L’importance des signes est corrélée à l’importance du trouble mais aussi à la vitesse
d’installation du trouble.
Les pertes sont soit d’origine pulmonaire, cutanée, digestive ou rénale.
3. Signes biologiques = évaluation du secteur vasculaire
- signes d’hémoconcentration
augmentation des protides (> 75g/l) hyperprotidémie
augmentation de l’hématocrite (> 50%)
- insuffisance rénale fonctionnelle secondaire à l’hypovolémie (altération de la fonction rénale par hypoperfusion)
augmentation P(urée) > P(créat)
(ce sont les 2 témoins de l’IR) si c’est IR fonctionnelle
augmentation de l’urée +++ par rapport à la créat
augmentation de l’acide urique
alcalose métabolique (pH plasmatique augmente)
- marqueurs urinaires dans les pertes extra-rénales
Natriurèse < 20 mmol/l le rein va réagir à l’hypovolémie en sécrétant de la rénine et de l’angiotensine 2 et de l’aldostérone
qui va entraîner une réabsorption du Na.
U/P (urée) > 10 et U/P (créat) > 10
Osmolalité U>500 mOsm/kg c’est la quantité d’urée dans les urines qui sera élevée +++
4. Causes
- Pertes extra-rénales : natriurèse adaptée (< 20 mmol/l)
digestives : vomissements, diarrhée, aspiration digestive (par sonde gastrique)
cutanées : sudation (fièvre), brûlure étendue
respiratoire : très rare (hyperventilation ++)
- Pertes rénales : natriurèse inadaptée (> 20mmol/l)
néphropathie avec perte de sel (NlC)
IRC en régime désodé
Syndrome de levée d’obstacle patient ayant un obstacle sur l’écoulement de l’urine, le chirurgien lève l’obstacle et les
patients se mettent à pisser. Perte d’eau et de sodium +++
Polyurie osmotique (diabète mal équilibré) glycosurie (capacité de réabsorption du rein dépassé quand glycémie > 1,8g/l)
Hypercalcémie
Diurétique empêche la réabsorption du Na.
Insuffisance surrénale aiguë
- Formation d’un troisième secteur
pancréatite aiguë, péritonite, occlusion

– 4 – / 11
5. Diagnostic étiologique
- le contexte
- l’examen clinique
- les examens biologiques simples
osmolalité plasmatique et urinaire (hémoconcentration +++)
natriurèse (basse : perte extra-rénale/ élevée : perte rénale)
6. Traitement (pas à savoir)
- Apport en NaCl soit par voie orale soit par IV selon l’intensité du trouble
- 1kg de poids = 1L de sérum salé à 9g/L (9 pour 1000) (isotonique -> osmolalité proche de celle du plasma)
1g de Na 17mmol de sodium (9 x 17)
- perte de poids (l) = (20% x poids actuel x (Hte observé/0,45) – 1)
- Symptomatique :
si collapsus : macromolécules
NaCl : bouillons salés, sérum salé à 9g/l
- étiologique
- préventif
attention diurétiques et régime sans sel
pas de régime sans sel dans les néphropathies avec perte de sel et la maladie d’Addison
B. Hyperhydratation extracellulaire
1. Bilan sodé positif
- le volume du compartiment extracellulaire est déterminé par le contenu et non la concentration en Na extracellulaire
- augmentation du volume du compartiment extracellulaire, en particulier interstitiel
- rétention iso-osmotique de sodium et d’eau traduction d’un bilan sodé positif
- signe clinique = œdèmes généralisés
- osmolalité plasmatique et natrémie normales grâce à l’ADH trouble pur du secteur EC
2. Signes cliniques
Symptomatologie clinique : état œdémateux généralisé
- prise de poids (> 3kg)
- œdèmes généralisés
périphériques et déclives (si debout : jambes, si allongé : lombes, cuisses)
blancs, mous et indolores
bilatéraux et symétriques
signe du godet
- anasarque épanchement des séreuses (ascite, etc)
- surcharge du secteur vasculaire = tableau d’IC
élévation de la PA, de la PVC, de la PAPO (pression artérielle pulmonaire occluse)
turgescence veineuse jugulaire
dyspnée, polypnée, orthopnée
râles crépitants
tachycardie
bruit de galop gauche
radio de thorax
3. Le syndrome œdémateux
Les oedèmes localisés (diagnostic différentiel) :
- obstruction veineuse (phlébite) -> chaud, inflammatoire, rouge, ne prend pas le godet
- augmentation de la perméabilité capillaire
- obstruction lymphatique (ganglion, métastases)
Les oedèmes généralisés : augmentation du capital sodé = HEC
déclives et périphériques +/- séreuses
mous, blancs, indolores, gardant le godet
- diminution de la pression oncotique (πcap) : volume plasmatique normal
pertes protéiques (rein, intestin, peau)
diminution de synthèse d’albumine (IHC)

– 5 – / 11
diminution des apports (dénutrition)
- augmentation de la pression hydrostatique (ΔP) : volume plasmatique élevé
IC
Néphropathies glomérulaires et IR
Apports excessifs iatrogènes (trop de perfusion)
4. Biologie = secteur vasculaire ou plasmatique
- hémodilution
diminution de l’hématocrite (< 35%)
diminution de la protidémie (< 60g/l)
- la natrémie est normale
- osmolalité plasmatique normale
- natriurèse < 20 mmol/l le plus souvent (natriurèse normale est de 100 à 150)
Principaux mécanismes : loi de Starling
- augmentation de la pression hydrostatique capillaire
- diminution de la pression oncotique plasmatique
- augmentation de la perméabilité capillaire
- élévation de la pression hydrostatique interstitielle
5. Étiologie
a. Augmentation de la pression hydrostatique capillaire
- obstruction veineuse : hypertension portale, œdème aigu du poumon, thrombophlébite
- augmentation du volume plasmatique par rétention de Na
IC congestive ++
Néphropathies en particulier glomérulopathies ++
Médicaments : minoxidil, anticalciques, AINS, fludocortisone
Grossesse et syndrome prémenstruel
b. Diminution de la pression oncotique plasmatique
- fuite protéique : syndrome néphrotique, entéropathie exsudative
- diminution de la synthèse hépatique : hépatopathie chronique, dénutrition
c. Augmentation de la perméabilité capillaire
- réaction allergique
- septicémie
- brûlure
- œdème angioneurotique
- traitement par IL-2, inhibiteurs calciques, minodixil
- syndrome de détresse respiratoire aiguë
d. Élévation de la pression hydrostatique interstitielle
- obstruction lymphatique
métastase ganglionnaire
compression de voisinage
parasitaire : Loa-Loa
- hypothyroïdie
6. Traitement (pas à savoir)
- négativation du bilan sodé
- régime hypo ou désodé (< 2g/jour)
- réduction modérée des apports hydriques
- diurétiques de l’anse (vont inhiber la réabsorption de Na dans l’anse de Henlé en inhibant le co-transport Na/Cl), per os ou IV +/-
thiazidiques
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%