Les relations du médecin généraliste avec l`entourage de ses patients

PAGES SPÉCIALES DE FMC DU « QUOTIDIEN DU MÉDECIN », RÉALISÉES AVEC LE SOUTIEN INSTITUTIONNEL DE
MISE AU POINT Les relations du médecin généraliste avec l’entourage de ses patients
PROXIMOLOGIE
N° 231 A
N° 7646 - PAGES SPÉCIALES - LUNDI 6 DECEMBRE 2004
FMC
MISE AU POINT
Avec la collaboration de l’
Les relations du médecin généraliste
avec l’entourage de ses patients
Du latin proximus, « très près », et de -logie, la proximologie est une aire de recherche centrée
sur les relations entre le malade et ses proches. Approche pluridisciplinaire au carrefour
de la médecine, de la sociologie et de la psychologie, de l’éthologie et de beaucoup d’autres
disciplines, la proximologie fait de l’entourage un objet central d’étude.
Dr BRUNO FANTINO (1) ET FRANÇOISE PIOT-FANTINO (2)
(1) Expert en santé publique, directeur de l’ADIM
(Association pour le Développement de l’Information Médicalisée)
(2) Responsable des études de pratiques professionnelles de l’ADIM

MISE AU POINT
Les relations du médecin généraliste avec l’entourage de ses patients
PATIENT
2
FMC
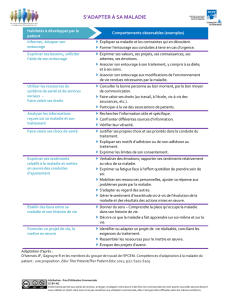
Un rôle essentiel des proches
concerne l’aide :
•au choix du maintien à domicile
ou de l’institutionnalisation ;
•au diagnostic par l’observation ;
•au respect et à l’observance des
traitements ;
•à l’observation et à l’alerte en cas de besoin ;
•à l’évaluation de l’efficacité des traitements ;
•au soutien psychologique du patient ;
•au respect des règles hygiéno-diététiques ;
•à décider de la stratégie thérapeutique.
•Diagnostic
•Surveillance clinique
•Prescription
•Coordination des intervenants
•Choix de la stratégie thérapeutique
•Choix du maintien à domicile
MALADIE
ENTOURAGE
MÉDECIN Le médecin identifie les aides
nécessaires de l’entourage pour
améliorer la prise en charge :
•au choix du maintien à domicile
ou de l’institutionnalisation ;
•au diagnostic par l’observation ;
•au respect et à l’observance des traitements ;
•à l’observation et à l’alerte en cas de besoin ;
•à l’évaluation de l’efficacité des traitements ;
•au soutien psychologique du patient ;
•au respect des règles hygiéno-diététiques ;
•à décider de la stratégie thérapeutique.
Un impact de la maladie sur la
qualité de vie de l’entourage :
•inquiétude ;
•stress, fatigue, troubles du sommeil ;
•culpabilité, sentiment d’échec ;
•épuisement…

MISE AU POINT
Les relations du médecin généraliste avec l’entourage de ses patients
3
FMC
LE VIEILLISSEMENT
DES POPULATIONS
DANS LES PAYS
INDUSTRIALISÉS,
S’ACCOMPAGNE
LOGIQUEMENT
DU DÉVELOPPEMENT
DES PATHOLOGIES LIÉES
À L’ÂGE
L’invisibilité de l’entourage d’un patient
atteint de pathologie lourde a été so-
cialement construite au fil du temps
par l’action de facteurs sociaux, éco-
nomiques, professionnels et familiaux.
Le devoir ancestral des enfants envers
leurs parents devenus âgés – assis-
tance, mais aussi subsistance dans les
sociétés les moins développées – s’est
trouvé peu à peu remplacé par des dis-
positifs de prise en charge collectifs.
Un délitement du lien familial s’est
produit insidieusement, révélé, bien
entendu, dans les situations de crises,
parmi lesquelles la maladie.
Enfin, la professionnalisation, la mé-
dicalisation, la technicisation et l’ins-
titutionnalisation ont entraîné la mise
à l’écart des proches dans le proces-
sus du soin. La famille, les enfants se
sont trouvés relayés à un rôle ac-
cessoire dans une démarche de dis-
qualification marquée par les jeux de
pouvoir.
Pourquoi les proches ont-ils été aussi
longtemps ignorés ?
L’allongement de la durée de la vie
dans les sociétés dites développées est
la caractéristique majeure qui déter-
mine à elle seule le paysage épidémio-
logique des populations contempo-
raines. Ainsi, en France, avec une
espérance de vie de 83 ans pour les
femmes et de 74 ans pour les hommes,
le vieillissement des individus s’ac-
compagne tout naturellement des pa-
thologies liées à l’âge. Qu’il s’agisse des
maladies neuro-dégénératives, céré-
bro-vasculaires, musculo-squelettiques
ou métaboliques, toutes ont en com-
mun de connaître une incidence et une
prévalence qui croissent avec l’âge. Les
associations entre elles de ces diffé-
rentes affections peuvent, en outre,
conduire à un tableau de polypatholo-
gie à fort potentiel invalidant dans un
nombre important de cas.
En 2050, la France comptera
7millions de sujets de plus de
80 ans. Parmi les 12 millions de per-
sonnes âgées de plus de 60 ans,
1100 000 environ présentent un degré
de dépendance compris entre 1 et 5
sur l’échelle Aggir, dont 870 000 vivant
à leur domicile et 316 000 en institu-
tion. Les tendances démographiques
sont lourdes et laissent présager une
explosion des pathologies du vieillisse-
ment. En effet, si, en 2002, les plus de
60 ans représentent 21 % de la popula-
tion française, soit 12 millions d’indivi-
dus, ils seront 35 %, soit 22 millions, à
l’horizon 2050. Les plus de 80 ans se-
ront alors au nombre de 7 millions,
contre 2,4 millions à l’heure actuelle.
En dehors de cette donnée épidémio-
logique liée au grand âge, une autre ca-
ractéristique des pays riches est le
poids des maladies tumorales. Il y a en-
core vingt ans, seulement 160 000 nou-
veaux cas de cancers survenaient
chaque année en France, avec une es-
pérance de vie ne dépassant pas trois
ou quatre ans. Aujourd’hui, ce sont
270 000 diagnostics de la maladie qui
sont portés annuellement, avec une es-
pérance de vie qui a globalement dou-
blé : plus de deux millions de per-
sonnes ont été confrontées à la
maladie et environ 800 000 vivent avec
leur cancer. On a ainsi assisté à une
augmentation de 60 % – en l’espace de
vingt ans – du nombre de personnes
touchées par cette affection.
Quatre localisations représentent à
elles seules l’immense majorité des
cancers : le sein, le côlon, le poumon
et la prostate. La mise en œuvre des
dépistages de masse a considérable-
Que nous apprend le contexte
épidémiologique actuel et à venir ?
Retrouvez
les dossiers
de FMC
sur Internet
http://www.
quotimed.com

4
FMC MISE AU POINT
Les relations du médecin généraliste avec l’entourage de ses patients
ment modifié la donne, permettant
des diagnostics précoces et, donc,
des taux de survie à 5 ans en
constante progression. Il s’ensuit une
transformation radicale dans l’évolu-
tion de la maladie tumorale, qui de-
vient une maladie chronique, au
même titre que le diabète, l’hyperten-
sion artérielle ou la sclérose en
plaques.
Le progrès médical dans son en-
semble a donc contribué à l’augmen-
tation de la durée de vie, mais aussi
de la morbidité qui l’accompagne. La
prévalence des maladies chroniques
s’accroît, avec pour conséquences
des soins techniques de suppléance
et une prise en charge au long cours.
A ce contexte épidémiologique et mé-
dical s’ajoute un contexte socio-éco-
nomique qui crève les yeux : une lo-
gique de désengagement de l’Etat
providence, avec une maîtrise voulue
(pas toujours obtenue) des dépenses
de soins toutes les fois que cela est
jugé possible. Parmi les solutions ré-
pondant à une telle évolution, l’hospi-
talisation à domicile (HAD) s’inscrit
particulièrement bien dans cette dé-
marche.
L’HAD, un système de prise en
charge spécifique. Ainsi, l’HAD fait
partie des structures de soins alterna-
tives, dont le but est d’éviter une hos-
pitalisation à temps complet ou de di-
minuer sa durée. Elle concerne des
malades atteints de pathologies
graves, aiguës ou chroniques, évolu-
tives et/ou instables qui, en l’absence
d’un tel service, seraient hospitalisés
en établissement de santé. Les
prestations alors dispensées se
distinguent de celles délivrées lors
de consultations ou de visites à
domicile. Les structures d’HAD per-
mettent d’assurer au domicile du ma-
lade, pour une période limitée mais
révisable en fonction de l’évolution
de l’état de santé, des soins médicaux
et paramédicaux continus et néces-
sairement coordonnés. Elles s’adres-
sent à tous les malades, quels que
soient leur âge et leur affection, les
adultes comme les enfants, et per-
mettent la prise en charge de toutes
les pathologies, à l’exception de la
psychiatrie.
Quel contexte socio-économique
et pour quelles prises en charge ?
Les structures d’HAD qui offrent au-
jourd’hui une prise en charge généra-
liste ont également développé des
pôles de spécialisation unique ou
multiple. Ces choix reposent soit sur
la présence d’une demande impor-
tante, soit sur la nécessité de recours
à des techniques communes pour des
pathologies différentes. Si certaines
structures ont axé leur spécialisation
sur les pathologies vasculaires, la pé-
diatrie (prématurés, enfants atteints
de mucoviscidose, etc.), la cancérolo-
gie ou autre, la vocation de l’HAD
n’est pas de se spécialiser. Elle reste
«généraliste » de manière à mieux as-
surer la continuité des soins au fur et
à mesure de l’évolution de l’état du
patient : en particulier, les soins pal-
liatifs ne doivent pas être autonomi-
sés, mais prodigués lorsqu’ils devien-
nent nécessaires.
La vocation de l’HAD est de de-
meurer « généraliste ». L’admis-
sion se prononce en fonction du ni-
veau de soins requis par l’état du
patient quelle qu’en soit l’étiologie,
niveau qui se situe toujours au-dessus
des services de soins infirmiers
à domicile (SSIAD) et en dessous
de l’hôpital traditionnel. Les tech-
Quels progrès et quels avantages
pour le malade ?
Les soins pratiqués
en HAD
Les soins délivrés dans le cadre de
l’HAD se différencient de ceux habituel-
lement dispensés au domicile par la
complexité et la fréquence des actes.
Les soins ainsi assurés concernent tous
les types de pathologie (à l’exclusion,
encore une fois, de ceux relevant de la
psychiatrie). Les tumeurs constituent
plus du tiers des motifs de prise en
charge (35 %), suivies des maladies de
l’appareil respiratoire (15 %) et de celles
du système nerveux (12 %). Sont égale-
ment à l’origine des admissions les ma-
ladies infectieuses et parasitaires (9 %),
les traumatismes, les grossesses pa-
thologiques, la surveillance post-par-
tum, les maladies de l’appareil respira-
toire, les affections endocriniennes, les
maladies de la nutrition et du métabo-
lisme (enquête Credes).

MISE AU POINT
Les relations du médecin généraliste avec l’entourage de ses patients
5
FMC
niques modernes permettent toute-
fois d’admettre des malades de plus
en plus lourds (quadriplégiques, avec
troubles de la conscience, jéjunosto-
misés, trachéotomisés, nécessitant
une assistance respiratoire, etc.). Le
séjour est alors certainement plus
adapté aux exigences du patient
qui se retrouve dans son contexte
familial. Infections nosocomiales
moindres, plus grand confort psycho-
logique du patient font que 90 % des
bénéficiaires se déclarent satisfaits
de leur prise en charge et sont prêts
à recommencer cette expérience (en-
quête Credes).
Si l’HAD est désormais possible grâce
à une organisation et à une technicité
médicale en constant progrès, elle né-
cessite impérativement une présence
familiale et sociale, l’aménagement de
l’habitat, l’installation de technologies
particulières et de services logis-
tiques.
La présence de l’entourage apparaît
donc à la fois comme la raison d’être
et la condition principale du maintien
à domicile.
C’est la famille, les proches que l’on
va retrouver en première ligne lors-
qu’il faudra planifier les interventions
de l’aide soignante, du kinésithéra-
peute, de l’infirmière, ou quand il fau-
dra être là pour aider à prendre les re-
pas.
Si le médecin coordonnateur, ce « fa-
cilitateur de soins » joue un rôle pri-
mordial pour conjuguer les interven-
tions des différentes catégories de
soignants, il sait trouver les appuis
nécessaires auprès de l’entourage
pour que la « machine HAD » ne se
«grippe » pas.
Mais l’entourage du patient n’est
pas mis à contribution seulement
dans l’HAD. Différentes études de
proximologies ont permis récemment
d’identifier l’impact de certaines ma-
sladies chroniques sur la vie de cet en-
tourage si souvent sollicité. Quelques
exemples illustreront mieux le pro-
pos.
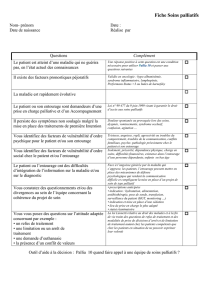
Ainsi la dialyse rénale retentit-
elle grandement sur les conjoints.
L’immense majorité de ceux-ci
avouent subir les conséquences di-
rectes de la maladie et de sa prise en
charge thérapeutique sur leur vie quo-
tidienne. En particulier, ils doivent or-
ganiser leur journée en fonction des
séances de dialyse et, surtout, réduire
les loisirs et sorties bien plus fré-
quemment que si le malade avait bé-
néficié d’une greffe. Les départs en va-
cances sont, par ailleurs, notablement
réduits.
La pathologie a un impact sur les re-
lations de couple et les relations fa-
miliales : une surveillance accrue,
l’autocensure dans le domaine des
projets, la crainte de fatiguer le ma-
lade sont des éléments plus fréquem-
ment cités lorsque le malade n’est pas
greffé. Il ne faut pas occulter les
conséquences financières liées à la
pathologie, plus importantes une fois
encore chez les sujets en dialyse. A
l’arrêt ou à la réduction de l’activité
du malade s’ajoutent les difficultés
pour obtenir un prêt bancaire. Tandis
qu’un conjoint sur deux garde un bon
ou un très bon moral lorsque le ma-
lade est greffé, ils ne sont plus qu’un
sur quatre quand il y a dialyse.
Quel que soit le mode de suppléance
de la fonction rénale, les besoins et at-
tentes des conjoints portent essentiel-
lement sur l’information liée au trai-
Quelles conséquences pour l’entourage
du patient?
HAD : encore des écueils
à surmonter
On le voit bien, l’HAD offre une solution d’avenir
au moment où l’hôpital traditionnel n’est plus en
mesure d’offrir ce qu’attendent les malades :
proximité, écoute, maintien dans le cadre de
vie habituel, tout en gardant un niveau de sécu-
rité et de technicité irréprochable. Avec, aujour-
d’hui, seulement 4 300 places disponibles en
HAD, c’est 1 000 places nouvelles chaque an-
née pendant dix ans qu’il faudra créer. Mais ce
développement sera voué à l’échec si l’environ-
nement familial, assurant sécurité et présence
au domicile, est tenu à l’écart du dispositif.
LA PRÉSENCE
DE L’ENTOURAGE
CONSTITUE À LA FOIS
LA RAISON D’ÊTRE
ET LA CONDITION
PRINCIPALE
DU MAINTIEN
DU MALADE
À DOMICILE
 6
6
 7
7
 8
8
1
/
8
100%