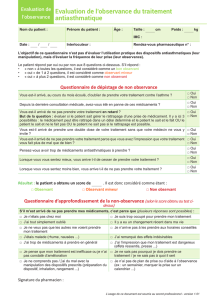
Reins_infos#18 def - Rein

REIN INFOS # 18 FÉVRIER 2015 LE JOURNAL DES PATIENTS # 1 #
LA NEWSLETTER / LIGUE REIN ET SANTÉ / FÉVRIER 2015
#18
”L’OBSERVANCE“
GRANDE CAUSE NATIONALE
10 MILLIARDS DE DÉFICIT pour
la sécurité sociale (qui fêtera bientôt
ses 70 ans) en 2014.
Dans le but de mieux connaître le
phénomène de l’observance en
France, le CRIP et IMS Health France
se sont donc associés pour réa-
liser une étude de grande ampleur,
à partir d’une cohorte d’environ
170 000 patients suivis dans 6 400
pharmacies.
Six pathologies, un
quart des dépenses
annuelles de santé
La dépense annuelle de médica-
ments remboursés en ville sur pres-
cription représente 20,5 milliards
d’euros en valeur. Les six patho-
logies sélectionnées par l’étude
totalisent 24,2 % de la valeur des
médicaments remboursés en ville.
La taille signicative de l’échantillon
permet donc de tirer des enseigne-
ments pour l’ensemble du système
de santé et de dénir, pour la pre-
mière fois, un taux d’observance
NOUVEAUTÉ 2015 / DES PAGES À PHOTOCOPIER DESTINÉES À VOS PATIENTS
LE JOURNAL DES PATIENTS
global, ainsi que l’impact nancier
de la mauvaise observance. Selon
les standards internationaux, un
patient est considéré comme
observant si son MPR est supérieur
ou égal à 80%.
La mesure d’observance retenue est le
Medication Possession Ratio ou MPR.
Le MPR a été calculé pour chacun
des produits composant le traitement
à partir des délivrances pharmaceu-
tiques et de la posologie du produit.
Par exemple, un patient chronique
qui respecte son traitement plus de
24 jours par mois, sur en moyenne
trente jours, est dit « observant ».

REIN INFOS # 18 FÉVRIER 2015 LE JOURNAL DES PATIENTS # 2 #
À partir de cette échelle, la mesure de
l’observance en France est conforme
aux estimations avancées au plan
international. Selon l’étude IMS Health
/CRIP, le taux moyen de patients obser-
vants est de l’ordre de 40 %.
En additionnant l’ensemble des
coûts liés aux complications évi-
tables grâce à une bonne obser-
vance, elle estime que le système
de santé dépense chaque année
9,3milliards d’euros. Avec à la clef
10 à 20 Millions d’euros d’économie
par point d’observance obtenu.
Selon les pathologies étudiées, le
taux d’observance varie fortement.
A ce propos nous noterons pour
le diabète de type 2 (37 % des
patients) de même que l’HTA (40 %)
et l’hypercholestérolémie (44 %).
Pr Jean-Michel Halimi président
de la Société Française de l’Hyper-
tension Artérielle, chef de service,
Service de Néphrologie-Immuno-
logie clinique, CHU Tours : « Cette
étude médico-économique me
semble bien étayée, mais il faudra
compléter l’approche novatrice
qu’elle propose en menant des
investigations plus poussées pour
chacune des pathologies étudiées.
Dans le cas de l’hypertension arté-
rielle, on voit bien que la question de
l’observance est centrale. C’est une
pathologie qui touche environ 12
millions de personnes en France…
Sur les leviers à employer pour amé-
liorer l’observance, je citerai d’abord
les eets délétères liés à la décision
des pouvoirs publics, il y a deux ans,
de supprimer le bénéce de l’ALD «
hypertension sévère » pour les nou-
veaux patients… »
source :
http://lecrip.org/a/wp-content/
uploads/2014/11/BrochureObservance-
imprim.pdf
Essayons de mieux comprendre à
partir des 5 éléments déterminants
qui inuent l’observance :
1) le patient (ses connaissances, expé-
riences, croyances, ressenti, culture,
mode de vie, évènements perturba-
teurs… motivations, âges, pathologies
et complexité du traitement).
2) la maladie (son image, ce qu’elle
véhicule, insidieuse, permanente
ou sans message, la comprendre et
comprendre les étapes et enjeux).
3) le médicament (à quoi il sert,
mode de présentation et d’admi-
nistration, récurrence des prises,
importance, eets secondaires,
couleurs et génériques).
4) professionnels de santé (temps
d’explication, pédagogie, ne pas
stigmatiser le patient).
5) l’information à disposition du
malade (sensibilisation avant, à tout
instant, incitation, aides et objets
connectés).
Alors quelles
responsabilités
pour les patients
chroniques ?
Il y a actuellement 18% de la popu-
lation des chroniques qui repré-
sentent 70% des dépenses de
santé. Au cœur du système de soins
le patient depuis 2002 est donc une
cible de choix, mais pas que... On
peut se poser des questions :
• Le patient est-il mûr pour être res-
ponsable de sa santé ?
• Est-il capable d’être responsable
par rapport à sa maladie ?
• La sécurité sociale* ne devrait-
elle pas (elle qui a les données-
patients) relancer les patients non
observant..?
• De même pour le pharmacien,
l’hôpital, le centre de soins, le
médecin ; qui ne voient plus revenir
vers eux un patient chronique déjà
suivi depuis longtemps.
À chaque maladie chronique ses
contraintes, en eet ces maladies
silencieuses se déclarent sournoi-
sement, puisque l’on a mal nulle
part initialement : HTA, IRC, Diabète.
Et dans chacun de ces cas le patient
verra que la chronicité arrive très
vite vers lui et qu’un traitement irré-
versible s’impose à lui, mais est-il
conscient pour autant des enjeux… ?
Tout dépend : qui il est, quand cela
se passe, et comment il va ; dans le
cadre d’une égalité de traitement.
De fait :
Ces maladies se compliquent et
parfois se conjuguent dans le temps.
La prévention, l’information, le
dépistage sont nécessairement à
développer pour éviter cela.
Elles nécessitent des traitements de
plus en plus importants et adaptés.
On peut tomber extrêmement vite
dans un stade de gravité sévère.
On passera alors de quelques médica-
ments à beaucoup de médicaments.
Entre 3 (comprimés ou gélules) et
plus de 10 à 20 l’observance est dif-
férente –obligatoirement-.
On peut ne traiter que l’HTA.
On peut ne traiter que l’IRC, mais en
principe l’HTA est liée.
On peut ne traiter que le diabète de
type 1 et de type 2, parfois l’IRC y
est lié et l’HTA suit.
Plus la maladie s’aggrave plus le
traitement est contraignant et la
récurrence ennuyante.
Plus cela se complexie : en IRCT
et plus les soins ou opérations sont
complexes et contraignants.
Tout cela est de plus en plus dicile
à gérer pour le patient chronique,
nous semble-t-il.
Comment devient-on
non observant...?
Par conditions de vie, par culture et
par moyens nanciers.
Par erreur de compréhension du
traitement (dont problème de com-
préhension linguistique).

REIN INFOS # 18 FÉVRIER 2015 LE JOURNAL DES PATIENTS # 3 #
Par complexité du traitement (prises
et horaires).
Par modication réitérée du trai-
tement.
Par ennui de la répétition des gestes.
Par oubli involontaire.
Par un évènement bouleversant la
vie du patient (divorce, décès, retour
au pays).
Parce que l’on se sent bien ou parce
que l’on va mal, atteinte à l’image cor-
porelle pour une femme dialysée, etc.
Par négligence.
On ne veut pas faire voir à l’en-
tourage son problème de santé.
En Ephad avec l’âge et l’aide
médicale disponible.
Parce que l’on perd un peu de ses
facultés avec l’âge et les poly-
pathologies associées….
Pourquoi est-on
observant ou non
observant… ?
On est observant par obligation et
compréhension de la maladie et
des besoins de traitements qu’elle
requiert (éducation thérapeutique),
on est compliant quand on accepte
le traitement comme nécessaire.
On est non observant par lassitude
d’une maladie qui n’en nit pas,
pour des ennuis et des pathologies
qui s’aggravent, des médicaments
de plus en plus contraignants avec
leurs eets secondaires.
On est non observant parce que l’on
refuse la prise d’un médicament
désagréable à avaler ou parce
que remplir un pilulier complexe
pendant des années avec des médi-
caments trop diversiés devient
insupportable.
On devient non observant parce
que la dialyse est déjà une grosse
contrainte imposée récurrente,
parce que la transplantation nous
remet en état avec un traitement
contraignant et récurrent à ne
jamais oublier.
Plaidoyer LRS
Pas d’amalgame ni de généralités à
propos des patients de leurs patho-
logies et la gravité de celles-ci.
Le patient chronique n’a pas envie
d’être non observant, s’il sait et
comprend le pourquoi de son trai-
tement, si on lui facilite la prise des
médicaments (prise et heure, matin
ou midi ou soir) et si on lui fournit
des rappels opportuns (pilulier
sonore de rappel ou autre) et si, bien
sûr, on lui limite le nombre de médi-
caments à prendre chaque jour**.
De fait, lui taper sur la tête le ren-
drait également plus malade…
Il serait bien (à notre avis) d’expliquer
en amont au patient profane quelle
est la source du médicament et son
fonctionnement sur l’organisme en
donnant une image concrète au
médicament, et non pas seulement
une pilule ou une gélule inscrite sur
une ordonnance. Parfois le patient
voit dans le médicament l’argent
qu’il rapporte à des laboratoires
pharmaceutiques qui les fabriquent
à la chaîne ou les copient, plus que
l’eet recherché par la prescription
médicale pour atténuer la maladie.
D’autant plus vrai que le traitement
est lourd et onéreux et qu’on vient
à reprocher au patient son irrespon-
sabilité dans sa propre gestion de la
maladie, celle qu’il subit pesamment
24h/24.
En fait les trois points clés de l’ob-
servance seraient pour nous : la
prévention, le dépistage précoce et
l’information adaptée sur la maladie
tout au long des étapes du parcours
de santé. Les responsabilités sont
avant tout liées aux investissements
en santé publique et au temps des
praticiens de santé à consacrer
à l’éducation thérapeutique des
patients dans une France cosmo-
polite où le langage médical ne
s’acquiert vite que pour les patients
experts.
Surtout ne jamais oublier qu’un
malade bien dans sa peau et bien
éclairé est plus observant qu’un
malade dans la misère et sans pos-
sibilité d’information (lapalissade).
Fliquer ou stigmatiser les patients
ne feront pas avancer les choses (il
a des droits dont celui de refuser un
traitement). Lui délivrer ses médica-
ments à l’unité, c’est le dérespon-
sabiliser sans garantir pour autant
l’observance. Par contre encou-
rager solidairement la prévention, la
recherche médicale et l’innovation
thérapeutique devrait être une
cause commune écrite dans la Loi
de santé publique, que nous encou-
ragerions fortement de nos sou-
haits. Alléger le fardeau futur des
chroniques ne peut pas se révéler
une mauvaise idée et une mauvaise
aaire pour l’assurance maladie.
Aussi, nous disons: « l’observance
comme grande cause nationale »,
pourquoi pas… ? Mais en privilégiant
le confort du patient et l’ecience
du traitement rationalisé et person-
nalisé. Nous suggérerons également
quelques pistes d’économies :
Acher le prix des médicaments
avec un ticket de caisse délivré aux
patients chez le pharmacien, cela
lui parlerait plus que ce qui s’im-
prime au dos de l’ordonnance à la
délivrance du médicament, et ainsi
mieux mesurer les enjeux. Comme
c’est le cas chez tous les commer-
çants, avec un ticket de caisse on
sait ce que l’on achète et ce que l’on
paye.
Pourrait peut-être (source d’éco-
nomies) un packaging plus adapté
de nos médicaments, moins
gourmand en emballage et tous

REIN INFOS # 18 FÉVRIER 2015 LE JOURNAL DES PATIENTS # 4 #
délivrés pour le mois en cours, à
la fois toujours mieux tracés (tra-
çabilité jusqu’au médicament lui-
même, conciliation médicamen-
teuse et la lecture code-barres) et
moins cher quand il tombe dans
le domaine public (plutôt qu’un
générique qui nous perd). Et puis il
y a aussi les triples pilules un peu
délaissées et non remboursées.
Enn pourquoi ne pas imaginer un
bonus pour retour des médicaments
non utilisés et même un bonus pour
les patients observant, plutôt qu’un
prélèvement obligatoire forfaitaire
de l’assurance maladie par boîte
remboursée et non remboursée…
Enn, des prix identiques chez tous
les pharmaciens pour les mêmes
produits de dermatologie néces-
saires aux chroniques (et non rem-
boursés) ; on peut bien rêver non!
Les patients eux-aussi ont des
idées…
Qu’en pensez-vous, avez-vous vous
aussi des suggestions, puisqu’il n’y
a pas de petites économies et que
ces objectifs seront soutenables
rapidement, pour le bien de tous ?
MR LRS (MR est intervenu pour les
patients à propos de l’Observance
au café Nile du 21 janvier 2015).
Le site de la Ligue Rein et Santé
www.rein-echos.fr
*L’article 47 de la Loi de santé publiques est à
réécrire il bloque l’accès aux datas de santé.
** « Deux rapports publiés ce mercredi alertent
à nouveau sur les dangers (eets indésirables,
iatrogénie) de la polymédication chez les per-
sonnes âgées, dénie par l’OMS comme «l’ad-
ministration de nombreux médicaments de
façon simultanée ou par l’administration d’un
nombre excessif de médicaments »… Le rapport
énumère, études internationales à l’appui, les
principales dicultés identiées. « Chaque nou-
velle spécialité administrée augmente de 12 à
18% le risque d’eet indésirable. Ces accidents
iatrogéniques sont responsables de 5 à 25 %
des admissions hospitalières et de 10 % des
admissions aux urgences. La polymédication
est un facteur prédictif de la durée des séjours
hospitaliers, de la mortalité et de la réadmission
hospitalières. Elle pose des problèmes d’obser-
vance quand le schéma d’administration est
trop complexe. Enn, la polymédication aug-
mente fortement le risque de prescriptions
potentiellement inappropriées, dont les indica-
tions sont discutables, avec un risque d’eets
secondaires ou de non-ecience », précise
l’étude… »
http://www.lequotidiendumedecin.fr/actualite/
medicament/polymedication-chez-les-per-
sonnes-agees-l-irdes-et-que-choisir-sonnent-
l-alerte?ku=y5Bw5EEv-7ax9-AyAx-y88A-
7yAE69v78E57#utm
1
/
4
100%