L`Assistance Médicale à la Procréation (AMP)

L’Assistance Médicale à la Procréation (AMP)
1. Définitions
La fertilité est l’aptitude à procréer.
L’infertilité est l’absence de grossesse après un an d’exposition (l’homme est responsable dans plus
d’un cas sur deux).
La fertilité de l’homme et de la femme diminue avec l’âge. Mais les femmes sont plus touchées que
les hommes à ce niveau là (à partir de 35 ans). L’âge moyen de ménopause est de 51 ans. L’homme
peut concevoir jusqu’à la fin de sa vie même si la qualité de son sperme n’est pas constante.
L’infertilité peut être primaire (= jamais eu d’enfants) ou secondaire (=après avoir eu un ou pls
enfants).
La stérilité est l’incapacité définitive à procréer.
La fécondité est le fait d’avoir procréé.
L’infécondité est le fait de ne pas avoir procréé.
La fécondabilité est le pourcentage de chance de procréer par cycle. Elle est de 25% pour une femme
de 20 ans et de 0% pour une femme de 45 ans.
Le délai nécessaire à concevoir correspond au temps écoulé entre l’arrêt de toute contraception et
l’obtention d’une grossesse. Il est pathologique s’il est supérieur à 1 an.
2. Prise en charge et conditions légales de l’AMP
14% des couples consultent pour des problèmes de procréation. En 2010, 2% des enfants nés en
France sont issus de techniques d’AMP. Ces chiffres sont en augmentation, potentiellement car les
femmes procréé de plus en plus tard.

Il existe deux type d’AMP : l’AMP intraconjugale (insémination intra-utérine, fécondation in vitro,
fécondation in vitro par micromanipulation), l’AMP avec tiers donneur (don de sperme, don
d’ovocyte, don d’embryon).
Pour bénéficier d’une AMP, il faut remplir plusieurs conditions légales en France :
- Etre un couple hétérosexuel.
- Etre en âge de procréer : AMP n’est plus prise en charge par la Sécurité sociale pour les
femmes de plus de 43 ans, les médecins ne réalisent pas d’AMP au-delà de 45 ans.
- Etre marié ou justifier d’une vie commune (pas de notion de durée de vie commune).
- Avoir une indication médicale reconnue
- Avoir fait les tests de sécurité sanitaire (sérologie négative)
- Avoir eu toute les informations sur la prise en charge, les risques…
- Avoir recueilli le consentement des 2 personnes impliquées
En France, la gestation pour autrui et la conservation d’ovocyte pour une utilisation personnelle
ultérieur sont interdites.
3. Les techniques d’AMP
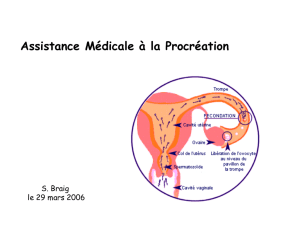
A. L’insémination intra-utérine (IIU)
Les Etapes
Traiter le sperme : On sélectionne 1 million de spz mobiles et capacités sur un gradient de densité
par centrifugation.
Stimulation et surveillance du cycle : On contrôle précisément le moment de l’ovulation et on
surveille par échographie ou par dosage des hormones.
Faciliter la rencontre des gamètes : à l’intérieur du tractus génital féminin, on franchit le col (filtre
cervical) et on concentre les spz au niveau de l’ampoule des trompes.
Indications
Les indications sont principalement représentées par :
- Les troubles sexuels
- Les troubles de l’éjaculation ( éjaculation rétrograde = spz vont dans la vessie)
- Les anomalies de la glaire cervicale
- Les infertilités inexpliquées

- Les anomalies spermatiques pas trop sévères (oligo-asthéno-tératozoospermie modérée)
Résultats
Ils dépendent largement des indications. Plus de 90% des grossesses sont obtenues en 6 cycles. Il
n’est donc pas recommandé de faire plus de 6 cycles de IIU.
B. La Fécondation in vitro (FIV) – réaliser in vitro la fécondation qui normalement
se déroule dans les trompes
Les Etapes
Stimuler les ovaires par injection de FSH pour recruter les follicules (10-15 j)
Bloquer l’ovulation avec des analogues ou des antagonistes du GnRH
Contrôler la réponse ovarienne par échographie et doser les hormones
Déclencher l’ovulation par injection de HCG et LH
Ponctionner des ovocytes matures sous anesthésie locale
Traiter les spz (sélection)
Mettre en contact les spz et les ovocytes in vitro (24h)
Eliminer les cellules folliculaires
Placer un ou deux embryons dans l’utérus
Indications
En cas d’échec de l’IIU on utilise la FIV. Ou en cas de problème ou absence de trompes et d’anomalies
peu sévères du sperme.
Résultats

21391 FIV et 4457 naissances en 2010.
Le taux de grossesse par FIV est de 25% par ponction ovocytaire et le taux d’accouchement est
<20%. En cas d’échec, on fait une ICSI en deuxième intention.
C. La FIV par micromanipulation (ICSI) – révolution de la stérilité masculine
Les Etapes
On ponctionne les ovocytes
Eliminer les cellules folliculaires par la hyaluronidase
Immobiliser le spz et cisailler le flagelle (mort su spz)
Microinjection du spz dans l’ovcyte
Formation de l’embryon
Implanter l’embryon dans l’utérus
ICSI peut utiliser des spz congelés ou décongelés.
Indications
Les indications sont principalement représentées par :
- L’oligoasthénotératozoospermie sévère
- Tératozoospermie très sévère
- Après une FIV en 2ème intention
- Dyskinesies flagellaires (pathologie du mvt)
- Auto-immunisation
- Troubles de l’éjaculation
- Azoospermie sécrétoire = anomalie de la sécrétion des spz
- Azoospermie excrétoire = anomalie de l’excrétion des spz
Résultats

On a des taux de grossesse équivalents à la FIV (25% par ponction ovocytaire), des taux de
malformations et anomalies chromosomiques identiques à celui des enfants issus de FIV mais
supérieur à celui des enfants conçu naturellement.
8200 enfant naissent chaque année grâce à l’ICSI en France.
D. Devenir des embryons surnuméraires en FIV ou ICSI
Les embryons sont congelés si leurs caractéristiques sont satisfaisantes. La congélation donne une
chance supplémentaire de grossesse et d’enfants sur la même tentative. Une fois le projet parental
terminé, les couples décident du devenir de leurs embryons (destruction, recherche, don).
4. Les techniques d’AMP avec donneur
Le don ne peut intervenir qu’en dernier recours quand les AMP intraconjugales ne sont pas possibles
ou dans certains problèmes génétiques.
A. Le don de sperme
Il existe depuis 1972 en France et s’adresse à des couples chez lesquels existe une stérilité masculine.
Il est possible de faire appel à une banque de sperme grâce aux techniques de congélation. Ces
banques existe depuis la création de CECOS en 1973. Plus de 50000 enfants sont nés grâce au don de
sperme dont 1100 en 2010.
B. Le don d’ovocyte
Il s’adresse à des couples chez lesquels la femme présente une absence ou un épuisement prématuré
du capital folliculaire. Il n’y a pas de banque d’ovocytes, les donneuses doivent subir le même
traitement que dans une FIV. 188 enfants sont nés de ces dons en 2010 en France.
C. Le don d’embryon
 6
6
1
/
6
100%