Soigner les patients autochtones

Perspectives du Collège royal, volume 3, numéro 2, automne 2006 19
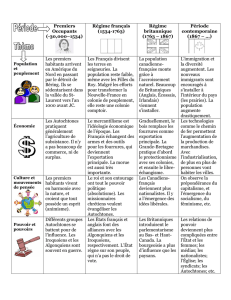
les
culturellement
appropriés
patients autochtones :
Soigner
Par Nadine Caron, MD, MPH, FRCSC
Une fois, j’ai demandé à une aînée ojibwa ce que sa famille attendait, selon
elle, des professionnels de la santé qui la traitent.
« Eh bien, de fournir les soins que les médecins pensent nécessaires »,
a-t-elle simplement répondu.
J’ai insisté : « Qu’attendraient-ils de plus? »
« Du respect qu’on leur doit en tant que personnes », a-t-elle vite rétorqué.
Nous sommes restées silencieuses pendant un moment, puis elle a dit
doucement : « Non, non, ils ne s’y attendraient pas, mais ils le voudraient. »
Deux aînées participent aux programmes de jour et de long terme à
l’Inuvik Regional Hospital dans les Territoires du Nord-Ouest.
© L’Assemblée des Premières nations, Bryan Hendry
À l’affiche
offrir des services

La compétence sur le plan culturel est devenue
un sujet d’intérêt dans le domaine de la santé
en Amérique du Nord et dans les ouvrages
d’enseignement médical — un thème dont
l’importance se compare à celle des disparités en
matière de soins de santé, de la qualité des soins et
de l’accès rapide aux soins. Les soins culturellement
appropriés impliquent des éléments touchant à la
relation patient-médecin qui devraient être enseignés
à tous les médecins exerçant au Canada, qui devraient
à leur tour les refléter dans la pratique. Le respect, la
confiance et la compréhension sont les premiers
résultats d’une relation professionnelle culturellement
appropriée; le résultat est simple, mais il a un profond
impact : de meilleurs services de santé.
Nos croyances, nos traditions et nos valeurs peuvent
avoir un important impact non seulement sur nos
perceptions de la santé et de la maladie, mais
également sur nos attentes et nos choix de soins de
santé. Un médecin dont les soins sont culturellement
appropriés est un médecin respectueux de la culture
lorsqu’il discute avec ses patients et leur fournit avis
et traitement médicaux. Il communique avec eux de
manière efficace pour leur permettre de comprendre
les choix de traitement qui s’offrent à eux. Fort
de cette compréhension, le patient joue un rôle
actif dans les soins médicaux qu’il reçoit. La
communication culturellement appropriée donne aux
patients le sentiment que nous comprenons leurs
préoccupations, qu’une relation de confiance s’est
établie et que, surtout, nous les avons traités avec
respect. Nous devons, en tant que médecins,
apporter chaque jour de nombreuses modifications à
notre façon de communiquer avec nos patients pour
leur fournir des soins qui tiennent compte de leurs
diverses particularités culturelles reflétées par la
mosaïque multiculturelle de notre pays.
L’étendue de la diversité au Canada
Le Canada est l’un des pays qui renferme la plus
grande diversité culturelle au monde : 18 p. 100 de
nos concitoyens sont nés à l’étranger — un taux qui
augmente, selon le recensement de Statistique
Canada de 2001. Un nombre croissant de Canadiens
sont originaires de pays non européens, ce qui accroît
la diversité des cultures qui composent le paysage
culturel canadien. Dans l’ensemble, 13 p. 100 de la
population canadienne se compose de minorités
visibles, avec certaines villes, comme Toronto et
Vancouver, dont plus de 35 p. 100 de la population
appartient à cette catégorie.
Plus de 3 p. 100 de la population canadienne est
autochtone et les membres de ce groupe diversifié
ont trop souvent été victimes de stéréotypes qui ne
tiennent pas compte de leur diversité culturelle. Nul
besoin d’examiner les cultures issues de l’immigration
pour voir le défi qui consiste à nous comprendre les
uns les autres. Dans notre pays, les Métis, les Inuits
et les différents groupes des Premières nations sont
des peuples dont l’histoire, les défis, les besoins et
les systèmes de croyances sont différents les uns
des autres, ce qui fait que les soins culturellement
appropriés demeurent un objectif inaccessible pour de
nombreux médecins.
Nous sommes plus éloquents lorsque
nous ne disons mot
La communication non verbale est un élément clé des
soins culturellement appropriés, bien que nous en
tenions peu compte lorsque nous nous efforçons de
communiquer concrètement avec nos patients. C’est
la forme de communication la plus difficile puisqu’il y
a diverses attentes, en fonction des cultures,
concernant les éléments non verbaux, tels que le
contact visuel, l’espace personnel, le langage
corporel, la perception du temps, l’égalité des sexes,
le volume de la voix, le ton et le débit. Prenons un
exemple simple : dans certaines cultures autochtones,
une personne ne regarde pas une autre dans les
yeux. Les yeux sont les « fenêtres de l’âme » et le
contact visuel est considéré comme irrespectueux;
éviter cette violation témoigne évidemment de
respect, sans qu’il soit nécessaire de parler. Dans la
culture nord-américaine, toutefois, le contact visuel
témoigne de l’intérêt, de la sollicitude et de
l’honnêteté. Alors que l’absence de contact visuel
peut être considérée chez les patients autochtones
comme le signe du plus grand respect envers leur
médecin, il peut être interprété par ce dernier comme
venant d’une personne indigne de confiance ou
indifférente.
20 Soigner les patients autochtones : offrir des services culturellement appropriés
« On a besoin de peu de paroles pour dire la vérité. »
— Chef Joseph (Nez Percé)
À l’affiche

Le ton doux et la voix calme d’un patient autochtone
sont aussi des signes de respect, plutôt que des
signes de manque d’intérêt ou de confiance. De
même, un changement de ton et de volume d’un
médecin sensible et averti peut être interprété comme
le reflet d’un respect envers le patient. Il arrive
souvent qu’un patient autochtone parle délibérément
doucement et réponde à une question du médecin
par une histoire qui peut sembler tortueuse, mais
qui renferme non seulement la réponse, mais aussi
l’émotion ou le message qu’il serait autrement
difficile d’exprimer. Nous les médecins, avec nos
téléavertisseurs accrochés à la hanche et nos
emplois du temps de cabinet chargés, apprécions
la brièveté et l’efficacité, mais nous devrions être
conscients de cet écart entre les styles de
communication et nous adapter en conséquence —
sinon, notre nom pourrait être à jamais associé à
l’image du « docteur indifférent ».
En reconnaissant de telles différences et en adaptant
notre style de communication non verbale en
conséquence, nous pouvons créer un espace de
communication confortable pour nos patients
autochtones et établir avec eux une relation médecin-
patient plus fructueuse et plus respectueuse.
Communication verbale
« On a besoin de peu de paroles pour
dire la vérité. »
— Chef Joseph (Nez Percé)
Malgré l’importance de la communication non verbale,
nous avons tendance à penser exclusivement aux
échanges oraux lorsque nous évaluons nos aptitudes
à la communication. Dans les facultés de médecine,
on nous apprend quoi demander sur les antécédents
médicaux d’un patient. Les expressions « l’histoire de
la maladie actuelle », les « antécédents médicaux » et
« l’examen des symptômes » deviennent rapidement
très courantes, même chez les tout nouveaux
étudiants en médecine. Cependant, ce qu’on
n’enseigne pas clairement (ou pas du tout) c’est
comment obtenir ces renseignements cliniques vitaux
d’un patient qui ne comprend pas nos questions ou
qui n’en saisit pas l’objet à cause des barrières
culturelles ou linguistiques.
Soigner le patient, pas la maladie
La communication traditionnelle chez les Autochtones
est mesurée et requiert une réciprocité quant à
l’échange des renseignements. Le chef national de
l’Assemblée des Premières nations, Phil Fontaine,
explique qu’il est souvent utile aux médecins de poser
des questions qui leur permettront d’en savoir plus sur
tout ce qui concerne le patient, plutôt que sur la
maladie seulement. Les médecins pourraient, eux
aussi, en « dire un peu plus sur eux-mêmes » afin que
l’échange de renseignements soit plus équilibré. La
plus grande partie de la médecine traditionnelle des
Premières nations repose sur la philosophie de
l’équilibre, souvent symbolisée par la roue médicinale.
Le véritable bien-être comprend non seulement les
éléments physiques, mais également les éléments
mentaux, émotionnels et spirituels. Toutefois, les
médecins ont tendance à n’interroger les patients que
sur les « éléments physiques » — leur principal objet
de préoccupation. Plus la maladie est grave, plus nous
négligeons de considérer la personne en entier.
Reconnaître ces différences fondamentales dans la
philosophie du bien-être est un bon point de départ
pour les médecins, afin qu’ils acquièrent la
compréhension si nécessaire pour soigner les patients
des Premières nations.
Par ailleurs, l’égalité de tous les membres du groupe
est implicite dans de nombreuses cultures des
Premières nations; le statut n’est pas déterminé par
les titres, le niveau d’études ou le revenu, ce qui est
en totale contradiction avec la culture nord-américaine
au sein de laquelle de tels éléments impliquent
puissance et prestige. Les traditions, telles que les
« cercles de la parole » qui donnent à tout individu qui
tient le bâton, la plume ou la pierre d’orateur le temps
et l’espace pour parler et se faire entendre sans
interruption, sont fondées sur cette égalité convenue.
Alors qu’il est important pour les patients et les
familles d’écouter l’opinion de leur médecin, il est tout
aussi important pour eux de faire part de la leur.
Perspectives du Collège royal, volume 3, numéro 2, automne 2006 21
Le chef national de l’Assemblée des Premières nations,
Phil Fontaine, et le ministre de Terre-Neuve-et-Labrador,
Danny Williams, à la réunion du Council of the Federation
à Cornerbrook au mois de juillet.
© L’Assemblée des Premières nations, Bryan Hendry
À l’affiche

Le mot juste
Une condition fondamentale de la communication
verbale réside dans l’équivalence des connaissances
de la langue utilisée. Par ailleurs, le manque
d’interprètes médicaux professionnels constitue une
barrière à la communication efficace. Bien que le
recours au personnel hospitalier ou aux parents du
patient pour traduire l’information médicale et les avis
professionnels puisse sembler une solution tentante,
le fait de compter sur quelqu’un qui ne possède pas
l’expertise appropriée pour traduire les diagnostics
et autres détails concernant les consultations
entre médecin et patient peut, en fait, entraver la
communication et compromettre la confidentialité
des renseignements concernant le patient, qui est
à la base de nos normes professionnelles. Cela dit,
avec 50 langues autochtones au Canada, veiller à
ce que l’avis médical soit compris demeure toujours
un grand défi.
Combler les lacunes de la communication
interculturelle peut s’avérer particulièrement difficile,
notamment quand les barrières linguistiques entravent
la transmission de messages importants. Dans un
article publié dans Circumpolar Health, en 2003,
sous le titre « How clients’ choices influence cancer
care in northern Aboriginal communities » (Comment
les choix des clients influencent le traitement du
cancer dans les communautés autochtones), les
auteurs s’expriment de manière très simple :
« Pensez, par exemple, combien il peut être difficile
de discuter avec un patient oji-cri de son cancer du
pancréas quand il n’y a aucun mot dans la langue oji-
cri qui désigne le pancréas. » Les sujets personnels
abordés dans le cadre de soins médicaux peuvent
accentuer cette difficulté si ces sujets suscitent
l’embarras, la peur ou s’ils sont tabous.
Concilier médecine traditionnelle et
médecine moderne
« Mon médecin m’a dit que j’avais un cancer qui était
à un stade trop avancé. Il me restait six mois à vivre,
mais notre guérisseur m’a donné des plantes
médicinales et il a organisé des cercles de guérison.
J’ai assisté à une cérémonie dans notre hutte à
sudation. Quatre ans se sont écoulés et je suis
encore en vie. »
Pourquoi ne croirions-nous pas à une telle histoire,
alors que nous nous émerveillons en entendant des
histoires semblables dans les salles de consultation
de nos propres médecins? « C’était un cancer au
stade IV. Certaines personnes n’auraient même pas
suivi une chimiothérapie, mais nous avons entrepris
un traitement et le patient y a répondu. La dernière
tomodensitométrie ne montrait aucune trace de
cancer! »
Y a-t-il une histoire qui relève du mythe et l’autre
de la réalité? Le premier pas pour atténuer les
divergences culturelles consiste peut-être à
reconnaître qu’il n’y a pas de dichotomie entre les
deux histoires. Évoquer la médecine traditionnelle
comme une médecine de « remplacement » implique
l’obligation de choisir entre les deux. Pourquoi ne pas
considérer les médecines traditionnelle et occidentale
comme des médecines complémentaires? Ce n’est
pas à nous de convaincre les patients que la
médecine qui a bénéficié de la confiance de leur
peuple durant des siècles n’est pas celle dont ils ont
besoin; d’abord nous n’avons pas de fondement pour
le faire et nous n’y parviendrions vraisemblablement
pas. De plus, si nous arrivions à le faire, nous
saperions une croyance fondamentale de leur culture.
Rejeter la confiance que le patient a en ses traditions
revient à risquer de susciter sa colère, sa méfiance et
son hostilité. Ce que nous pouvons faire, c’est
expliquer clairement et de manière efficace ce que
nous recommandons en le justifiant. Nous pouvons
étayer nos recommandations à l’aide d’études et de
statistiques appuyées par la médecine occidentale.
Nos connaissances et notre expertise, communiquées
d’une manière appropriée culturellement, seront
évidentes et aideront à créer la confiance et la
compréhension que nous recherchons chez tous nos
patients. Nous pourrons alors aider les patients à
concilier leurs choix traditionnels et les traitements
que nous leur recommandons, en nous renseignant
sur les traitements complémentaires qu’ils comptent
entreprendre et en maintenant une bonne
communication. Il est déjà assez difficile pour les
patients de choisir un traitement et c’est d’autant plus
difficile quand ce choix est en contradiction avec les
croyances culturelles et les traditions.
Marcher un mille dans leurs mocassins
Nous devons connaître l’histoire pour comprendre le
présent. Quand il s’agit de membres des Premières
nations et de leurs familles, l’angoisse que nous
22 Soigner les patients autochtones : offrir des services culturellement appropriés
À l’affiche

percevons dans nos cabinets pourrait venir d’autre
chose que de la maladie. La tristesse, la colère ou
l’indifférence du patient des Premières nations
reflètent les luttes menées par les générations qui
l’ont précédé et peuvent être liées à une question qui
n’est pas encore réglée. Réfléchissons à l’histoire
ternie de générations d’Autochtones canadiens
racontée dans notre pays. Lorsqu’on a interrogé le
chef national, Phil Fontaine, sur la façon de
rapprocher les patients des Premières nations et
les professionnels de la santé qui les traitent, il
s’est empressé de recommander de « connaître
notre histoire — notre vraie histoire, pas celle que
l’on enseigne à l’école ». Puis, il a vite mentionné
les pensionnats, les agents des sauvages et les
générations perdues, tout en soulignant que la
sensibilité à cette partie de l’histoire et sa
compréhension ne devraient pas être facultatives.
Cette recommandation faite aux médecins pour les
inciter à connaître les effets de la colonisation sur
la santé et le bien-être des peuples autochtones est
clairement exprimée dans la déclaration de principe
de la Société des obstétriciens et gynécologues du
Canada (SOGC), intitulée : « Guide à l’intention des
professionnels de la santé travaillant chez les peuples
autochtones : Contexte socioculturel des peuples
autochtones du Canada. »
Comment pouvons-nous améliorer les
soins culturellement appropriés?
D’abord, il faut connaître les cultures qui prédominent
dans les régions où nous exerçons et en apprendre
davantage sur leur histoire, leurs valeurs, leurs
croyances et leurs opinions concernant les questions
de santé. Il faut ensuite adapter en conséquence les
programmes d’études des facultés de médecine, les
programmes de résidence et de formation continue.
Par ailleurs, les commentaires des aînés, des chefs et
des patients peuvent être essentiels pour acquérir la
compréhension qui permet d’administrer des soins
culturellement appropriés. Les chefs autochtones
accueilleraient avec enthousiasme notre volonté
d’apprendre l’histoire de leur peuple, qui nous aiderait
à mieux comprendre les problèmes de santé des
patients autochtones et à surmonter les difficultés de
communication avec nos patients autochtones.
En outre, il faut travailler à définir les aptitudes, les
attitudes et les connaissances culturellement
appropriées qu’il faudrait acquérir pour soigner les
patients autochtones. Le fait de naître au sein d’une
culture ou d’y être élevé ne signifie pas forcément
qu’on la comprend ou qu’on adhère à ses valeurs et à
ses croyances. La personnalité de chaque patient, ses
expériences et les influences externes auxquelles il est
exposé peuvent, autant que la culture à laquelle il
appartient, déterminer ce qui suscite son intérêt et son
respect. Il est impératif pour nous, médecins, d’éviter la
généralisation et les suppositions concernant nos
patients. Il est important de connaître la culture
d’origine, mais le fait d’observer et de poser des
questions peut dissiper les doutes. Même si la
compréhension des diverses cultures de notre pays
peut paraître une tâche très ardue pour les médecins,
le fait de faire de petits efforts dans ce sens, en
recourant à la communication et à l’apprentissage, leur
permettra de réduire les écarts culturels à un niveau qui
soit acceptable dans le milieu médical.
La compétence sur le plan culturel est un outil
nécessaire à la gestion des situations médicales
aujourd’hui. Rappelez-vous la réponse de l’aînée
ojibwa, lorsque je lui ai demandé ce que sa famille
attendait des professionnels de la santé : « Du respect
qu’on leur doit en tant que personnes. » Nous pouvons
le faire. Nous devons le faire.
Perspectives du Collège royal, volume 3, numéro 2, automne 2006 23
Nadine Caron est chirurgienne généraliste
et endocrinologue à Prince George, en
Colombie-Britannique. Elle s’occupe de
promouvoir la santé des Autochtones et est la
première femme autochtone à avoir obtenu un
diplôme de médecine de l’Université de la
Colombie-Britannique. Elle a également obtenu une
maîtrise en santé publique de l’Université Harvard
avant de s’inscrire au programme de médecine du
Nord de l’Université de la Colombie-Britannique.
Elle adresse ses remerciements au chef national,
Phil Fontaine, pour avoir bien voulu partager
sa sagesse.
© 2006 123rf.com
À l’affiche
1
/
5
100%