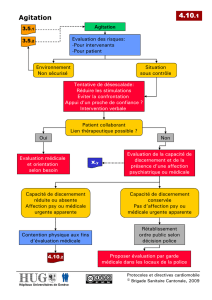
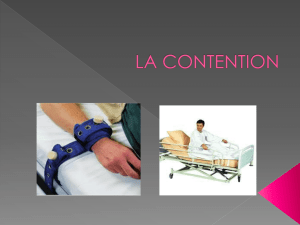
Le malade agité : évaluation et conduite à tenir

Le malade agité :
évaluation et conduite
à tenir
Dr P. Fossion
CHU Brugmann
SEMINAIRES IRIS

Le malade agité : évaluation et
conduite à tenir
L’agitation est une conduite non spécifique qui
se traduit par un excès d’activité, de
mouvement qui peut être associé à des
conduites auto ou hétéro agressives
L’agitation résulte de variables internes au
patient mais aussi des interactions avec le
milieu et en particulier en situation d’urgence
avec les soignants.
Agitation et violence sont souvent liées mais
pas toujours
SEMINAIRES IRIS

Le malade agité : évaluation et
conduite à tenir
Les réactions violentes ne doivent être
sur estimées ni sous estimées
17 % des patients admis aux urgences
sont violents
40 % des psychiatres ont subi une ou
plusieurs agressions durant leur carrière
SEMINAIRES IRIS

Le malade agité : évaluation et
conduite à tenir
Sans être exhaustif quelques éléments :
Connaître les lieux et les moyens disponibles
Avoir repéré l’issue
Avoir une pièce ouverte large sans « projectiles »
Avoir des moyens d’appel à l’aide
Ne pas être seul
Connaître les intervenants
Accès à une trousse d’urgence dont le contenu est
connu
Avoir répété les procédures en cas de nécessité de
maitriser le patient: qui fait quoi? Comment?
Accès à l’isolement, aux moyens de contention.
Disponibilité de lits
Possibilité d’éloigner les proches
SEMINAIRES IRIS

Interaction avec le patient
Se présenter
Engager un dialogue
Dédramatiser la situation
Le plus souvent exclure les tiers non directement soignants
Toujours énoncer clairement ce qui va être fait en le justifiant
Laisser un choix dans la mesure du possible au patient
Avoir l’attitude la moins restrictive compatible avec la sécurité et
la nécessité d’un examen clinique
Importance de la communication non verbale des patients et
des soignants
Plusieurs dimensions à analyser
l’utilisation de l’espace
les mouvements
la paralangage..
SEMINAIRES IRIS
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
1
/
38
100%