fibrillation auriculaire - Conf

MISE A JOUR LE 21 FEVRIER 2014 ITEM 236
FIBRILLATION AURICULAIRE
- Diagnostiquer une fibrillation auriculaire.
- Identifier les situations d’urgence et planifier leur prise en charge.
- Argumenter l’attitude thérapeutique et planifier le suivi du patient.
Zéros
1. Introduction :
Définition - Tachycardie irrégulière d’origine supra-ventriculaire > 30 secondes
- Contractions anarchiques et désynchronisées au sein des oreillettes
Epidémiologie - Fréquente chez le sujet âgé, la prévalence augmente avec l’âge
- Responsable de 1/6 de tous les AVC par embolie cérébrale
Physiopathologie
- Fonction de transport de l’oreillette perdue stase atriale gauche
Classification
- FA paroxystique : réduction spontanée < 7 jours (généralement < 48h)
- FA persistante : Réduction spontanée > 7 jours
Réduction après cardioversion
- FA permanente : ≥ 2 échecs de réduction
Réduction non tentée (sujet âgé, FA bien tolérée)
2. Diagnostic :
Anamnèse
- Antécédents personnels médico-chirurgicaux et familiaux
- Prise de traitement
- Date de début des troubles : supérieur ou inférieur à 48h
- Notion d’épisodes antérieurs et ancienneté
- Traitements antérieurs et efficacité
- Facteurs favorisants : Infection récente, fièvre
Consommation alcoolique
Antécédents de dysthyroïdie
- Signes fonctionnels : Palpitations vespérales
Angor fonctionnel
Dyspnée d’effort
Syncope et malaise
Clinique
Diagnostic - Tachycardie irrégulière
Complications
- Tolérance hémodynamique
- Examen neurologique complet
- Tolérance respiratoire : SaO
2
Sévérité
EHRA I - Pas de symptômes
EHRA II - Symptômes modérés
EHRA III - Vie quotidienne affectée
EHRA IV - Vie quotidienne interrompue
Etiologie
- Température
- Auscultation cardiaque : Souffle de valvulopathie
Frottement péricardique
- Auscultation pulmonaire : pneumopathie aiguë
- Signes de dysthyroïdie
- Signes d’embolie pulmonaire, palpation des mollets
- Signes d’intoxication alcoolique
Paraclinique
ECG
- Tachycardie non sinusale irrégulière
- Aspect usuel à petites mailles et QRS fins
- Trémulation de la ligne de base
Holter - Recherche de salves de FA ou de maladie de l’oreillette
Autres
- Test d’effort
- Coronarographie
- Exploration endo-cavitaire : mapping avant ablation percutanée
Bilan
étiologique
Biologie
- NFS, CRP
- Bilan d’hémostase en préthérapeutique
- Bilan phosphocalcique et albuminémie
- Fonction rénale : Urée et créatininémie
Ionogramme sanguin (Kaliémie)
- Bilan hépatique
- TSHus
- BNP, troponine Ic
- Gaz du sang
- D-Dimères
Imagerie - Radiographie thoracique
- Echographie trans-thoracique : valvulopathie ou thrombus
- Paroxystique
récidivante / persistante
récurrente / permanente
- ECG : tachycardie
irrégulière à QRS fins,
pas d’ondes P,
trémulation
- Cadres étiologiques :
oCardiaques :
valvulopathies, IC,
HTA, EP
coronaropathie
oPAC, fièvre, OH,
hyperthyroïdie,
hypokaliémie
oIdiopathique
- Bilan : TSH, T4, K+, ETT
et RxT
- Complications :
AVC+CHA2DS2VASC
- Episode aigu :
oAnti-coaguler selon
le CHA2DS2VASC
oRalentir
- Long terme:
oAnti-thrombotique
oAnti-arythmique
oDiscuter traitement
radical
Maladie de
l’oreillette :
- Syndrome
tachycardie –
bradycardie
- FA paroxystique et
dysfonction sinusale
(pause sinusale ou
bradycardie sinusale)
- Lipothymie chez le
sujet âgé
CHA2DS2VASC :
Score non applicable
aux FA valvulaires
- Congestion (IC)
- HTA
- Age ≥ 75 ans (2)
- Diabète
- Stroke (AVC) (2)
- Vasculaire (atteinte)

MISE A JOUR LE 21 FEVRIER 2014 ITEM 236
- Age 65-74 ans
- Sexe (femme=1)
Score HAS-BLED :
Score sur 9, risque
hémorragique si ≥ 3
- HTA
- Anomalie
de
fonction
hépatique ou rénale
- Stroke (AVC)
- Bleeding
(antécédent
hémorragique)
- Labile INR
- Eldery
:
âge ≥ 65 ans
- Drogue ou OH
Effets secondaires
amiodarone :
- Dysthyroïdie :
possible jusqu’à 18
mois après arrêt :
o Hypothyroïdie :
poursuite du
traitement et
substitution par
L-thyroxine
o Hyperthyroïdie :
arrêt immédiat et
contre-indication
à vie
- Ne pas confondre
avec modification
hormonale naturelle
sans dysthyroïdie :
o T
4L
élevée par
inhibition de la
désiodation de la
T
4
en périphérie
o T
3L
normale
o TSH normale
- Photosensibilité
- Dépôts cornéens :
o Photophobie
o Vision trouble
o Régression à
l’arrêt
- Pneumopathie
interstitielle immuno-
allergique
- Bradycardie
- Neuropathie
3. Etiologies :
Cardiaques
- Valvulopathies surtout mitrales
- Myocardiopathies et HTA (souvent avec hypertrophie ventriculaire gauche)
- Atteinte péricardique
Extra-
cardiaques
- Fièvre
- Thoracique : Pneumopathie
Embolie pulmonaire
- Endocrinienne : hyperthyroïdie
- Métabolique : hypokaliémie
- Toxique : ivresse « FA du samedi soir »
- Privation de sommeil, réaction vagale
- Iatrogène : sympathicomimétiques
- Idiopathique
4. Complications :
Court
terme
- Embolies systémiques
- Iatrogènes
- Œdème aigu pulmonaire
- Choc cardiogénique
Long terme - Récidive
- Insuffisance cardiaque par myocardite rythmique
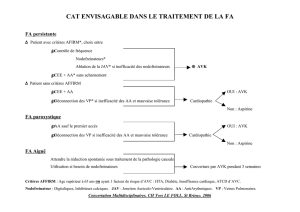
5. Prise en charge thérapeutique :
Accès de FA
persistante
Anticoagulation
- HNF et relais AVK au minimum 4 semaines
Ralentir
- Si FEVG normale : β-bloquants ou inhibiteurs calciques
- Si FEVG anormale : digoxine (en urgence si choc)
Ou amiodarone
Cardioversion
- Modalités de cardioversion :
Choc électrique externe
: Arrêt digoxine
Contrôle kaliémie et TSH
Médicamenteuse
: Amiodarone
Flécaïnide
- FA < 48h : Cardioversion sans délai
Poursuite des AVK 4 semaines minimum
- FA > 48h
:
Stratégie courte : ETO sans délai
Choc électrique si ETO normale
Stratégie longue : Anticoagulation efficace
Réduction après 3 semaines d’AVK
Traitement
d’entretien
AVK
- Score CHA
2
DS
2
VASC : AVK si score > 1
Aspirine si score 0 ou 1
- Score HAS-BLED : calcul du risque hémorragique
Ralentissement
- Indications : FA permanente
- FEVG normale : β-bloquants
Inhibiteurs calciques
- FEVG
anormale
: β-bloquants de l’insuffisant cardiaque
Digitaliques : digoxine
Anti-
arythmiques
- Indications : Episodes récidivants
Cardiopathie sous-jacente
Episode mal toléré
Absence de facteur déclenchant retrouvé
- Molécules : Flécaïnide
–
Flécaïne
®
Sotalol – Soltalex
®
si coronarien
Amiodarone – Cordarone
®
chez l’IC
Spécifique - Traitement de la cause de la FA : cardiopathie sous-jacente, dysthyroïdie…
Mesures
associées
- Education : AVK
Complications de la maladie
Complications des traitements
Facteurs déclenchants les épisodes de FA
- Déclaration ALD 100%
Surveillance
- Clinique : Hémodynamique
Episodes de palpitations et leur fréquence
- Paraclinique : ECG

MISE A JOUR LE 21 FEVRIER 2014 ITEM 236
périphérique
- Stéatose et cytolyse
hépatiques
INR si traitement par AVK
TSH tous les 6 mois si amiodarone
Contrôle du rythme sinusal par Holter-ECG à 3-4 semaines
1
/
3
100%