d1-ue5-campech-evaluation_fonction_musculaire-11-10-16-word

1/12
UE 5 – Appareil locomoteur
Dr Campech
Date : 11/10/2016 Plage horaire : 14h-17h
Promo : DFGSM 3 2016-2017 Enseignant : Dr Campech
Ronéistes :
LEGRAND Jean Baptiste
SAINT-ALME Sébastien
Evaluation clinique et instrumentale de la fonction
musculaire
I. Définition
II. Contraction musculaire
III. La fatigue musculaire
IV. Evaluation musculaire
1. Evaluation de la force
A. Méthodes cliniques
B. Méthodes expérimentales
2. Evaluation de la fatigue
3. Evaluation de l’allongement
4. Evaluation des troubles du tonus
5. Evaluation de la fonction
Conclusion

2/12
I. Définition
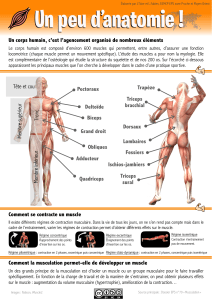
La fonction musculaire est la capacité que les muscles ont de se contracter et produire un mouvement
volontaire s’il s’agit de muscles striés, involontaire s’il s’agit de muscles lisses.
Schéma du système musculaire
Un 1er motoneurone part du cortex moteur et va jusqu'au métamère au niveau médullaire. A partir de
là un motoneurone alpha va aller jusqu'au muscle, avec des fuseaux neuro-musculaires qui vont
renvoyer une information avec une boucle réflexe qui va gérer à la fois le tonus et l'adaptation
posturale, qui sera à l'origine d'un fonctionnement automatique pour les muscles lisses.
La fonction des muscles est triple :
- mouvement,
- posture,
- équilibre.
5 propriétés définissent le muscle :
• Excitabilité : perception et réaction à un stimulus chimique, électrique ou mécanique. Cela
explique la transmission neuro-musculaire.
• Contractilité : capacité à se contracter sous l’influence d’une stimulation nerveuse (le
muscle se raccourcit et s’épaissit).
• Tonicité : contraction légère et permanente (permet de préparer le mouvement et de réaliser
les ajustements posturaux).
• Extensibilité : possibilité d’étirement et d’allongement de la fibre musculaire (c’est quand
même limité).
• Elasticité : possibilité de retour à la forme originelle après stimulation électrique.
Pour rappel, on a différents types de fonctions musculaires.
– Muscles striés squelettiques :
• Commande volontaire.
• Innervation pyramidale.
• Médiateur = acétylcholine.

3/12
– Muscles lisses (notamment au niveau des viscères) :
• Contrôle involontaire.
• Innervation par le SN végétatif.
• Médiateur variable selon l’organe.
– Muscle cardiaque :
• Commande par le tissu nodal.
• Influx irrégulier.
Il existe 639 muscles squelettiques dans le corps humain. Ils représentent 50% du poids du corps. Le
début des contractions musculaires a lieu dès la 7e semaine de développement embryonnaire.
Muscles agoniste/antagoniste/synergique :
• Muscle agoniste : principal muscle sollicité pour un mouvement donné. Ex : lors de la flexion de
l'avant-bras sur le bras, le muscle agoniste sera le brachial antérieur. Le quadriceps est le
principal muscle agoniste lors de l’extension du genou.
• Muscle antagoniste : muscle dont la contraction s’oppose à celle du muscle agoniste. Ex : lors de
la flexion de l'avant-bras sur le bras, le muscle antagoniste sera le triceps brachial. Les ischio-
jambiers sont antagonistes lors de l’extension du genou.
• Muscle synergique: muscle qui aide l’agoniste en œuvrant dans le même sens. Ex : le biceps
brachial pour aider le brachial antérieur et éventuellement d'autres muscles de l'avant-bras qui
viennent s'insérer au milieu du bras et permettent de facilité la flexion de l'avant-bras sur le bras.
II. Contraction musculaire
La contraction musculaire correspond au glissement des filaments minces sur les filaments épais. On
distingue 3 contractions :
• Contraction isométrique : la force du muscle augmente, sans raccourcissement. Le muscle
réalise un mouvement qui est stable.
✓ Les extrémités du muscle restent fixes, on a donc une absence de raccourcissement.
✓ Les filaments d’actine et de myosine ne se déplacent pas, mais il y a quand même
contraction musculaire.
✓ La tension maximale mesurée en contraction tétanique isométrique est fonction de la
longueur du muscle.
✓ La relation tension-longueur permet donc de définir une longueur optimale pour laquelle la
tension mesurée sera maximale : en fonction de la position du muscle au départ, on va
obtenir une tension et une force qui seront plus ou moins importantes.
• Contraction isotonique : contraction dont la force est constante.
✓
Le muscle va par contre changer de longueur : il se raccourcit ou s’allonge, donc on a un
mouvement.
✓ On distingue 2 types de contractions :

4/12
➢ Contraction concentrique : contraction avec rapprochement des extrémités du
muscle qui va donc se raccourcir. Les filaments d’actine et de myosine se déplacent
dans le sens du raccourcissement.
➢ Contraction excentrique (moins connu) : contraction musculaire s’opposant à un
mouvement ou à une force. Les insertions du muscle s’éloignent et le muscle
s’allonge. Les filaments d’actine et de myosine se déplacent dans le sens de
l’allongement. On a un ralentissement de l'allongement du muscle vers le mouvement
qui lui est imposé.
• Contraction isocinétique : contraction avec modification de longueur du muscle, qui se
réalise à vitesse constante.
La résistance s’adapte automatiquement dès que la vitesse est atteinte (c'est le principe
d’asservissement). En fait, c'est un muscle qui pourra réaliser une contraction qui peut être concentrique
ou excentrique mais à une vitesse constante et imposée en général par l'appareillage. Il s’agit d’un
moyen d’évaluation, donc pas utilisé dans la vie courante.
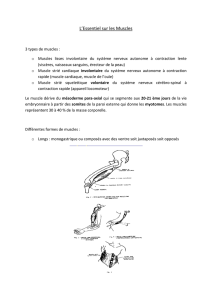
Schéma qui montre les différents type de contraction : ne retenir que les isométriques, les
isotoniques, les concentriques, les excentriques et les isocinétiques.
III. La fatigue musculaire
Lors d’une contraction tétanique prolongée, le muscle perd progressivement sa capacité à se contracter
et sa force diminue malgré une stimulation constante : c’est la fatigue musculaire.
La perte de force maximale ou la moindre capacité à maintenir un certain niveau de force sous-
maximale est un témoin de la fatigue. De nombreux mécanismes sont en cause à différents niveaux du
système neuromusculaire.
On distingue :
• Une fatigue centrale : incapacité du système nerveux central à maintenir un niveau d’effort, alors
que l’effecteur neuro-musculaire le permet.

5/12
• Une fatigue périphérique : altération potentielle de la propagation neuro-musculaire, du
couplage excitation-contraction, de la disponibilité des substrats ou du flux sanguin et
modifications du milieu intracellulaire et de l’appareil contractile.
IV. Evaluation musculaire
1) Evaluation de la force
Plusieurs méthodes existent. Elles sont classées en méthodes cliniques et méthodes instrumentales.
A. Méthodes cliniques
1. L’élément le plus connu = testing musculaire manuel (MMT : Manual Muscle Testing) décrit aux
Etats-Unis, standardisé par le Medical Research Council et développé par le Dr Lovett en 1912 pour
l’évaluation des patients atteints de poliomyélite. C'est un examen utilisé en pratique courante et
relativement simple.
Les conditions d’examen sont standardisées et l’évaluation doit se faire :
– Pour chaque groupe musculaire testé.
– Pour chaque niveau de cotation.
Il faut un évaluateur formé et entraîné pour avoir une certaine reproductibilité (si possible par le même
évaluateur). Il comprend 6 grades de 0 (aucun mouvement) à 5 (force normale/maximale).
Il s’agit d’une méthode simple en apparence mais qui manque de sensibilité au changement et de
reproductibilité. L’intérêt est dans la répétition du bilan qui est relativement simple à réaliser. Il y a plusieurs
difficultés pourtant :
- Peu de signification pour les petits muscles comme ceux de la main.
- Problème des muscles puissants (comme le quadriceps).
- Problème des rétractions et des mouvements qui limitent le mouvement.
Il est utilisable et utilisé pour la pathologie locomotrice et neurologique périphérique uniquement,
l’évaluation étant inappropriée en pathologie neurologique centrale. On l’utilise donc soit pour les
atteintes ostéo-articulaires, soit pour les atteintes nerveuses périphériques, soit pour les atteintes purement
musculaires.
Cette méthode impose au préalable de vérifier toutes les amplitudes articulaires.
Les 6 niveaux de cotation du MMT
• 0 : Aucune contraction.
• 1 : Contraction visible mais insuffisante pour déclencher un mouvement.
• 2 : Contraction suffisante pour déclencher un mouvement dans le plan horizontal (donc sans lutte
contre l’apesanteur)
• 3 : Contraction suffisante pour déclencher un mouvement dans un plan vertical (permet de vaincre
l’effet antagoniste de la pesanteur)
• 4 : Contraction permettant un mouvement contre résistance
• 5 : Contraction de force normale
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%