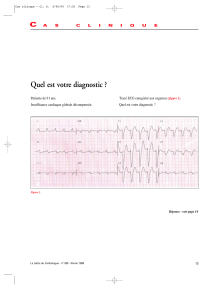
Troubles du rythme cardiaque fœtal

349
Échocardiographie fœtale
© 2013, Elsevier Masson SAS. Tous droits réservés
9
CHAPITRE 9
9 . 1 . R y t h m e c a r d i a q u e f œ t a l n o r m a l
Troubles du rythme
cardiaque fœtal
À partir de 6 SA, le nœud sinusal assure l'automa-
tisme contractile des oreillettes. Il parvient à
maturité vers la 9
e
SA, accélérant la fréquence car-
diaque fœtale de 100 à 180/min. Par la suite, le
rythme se ralentit autour de 160/min vers 14 SA,
puis 140 ± 20/min à 20 SA. Il décroît peu ensuite,
s'établissant à 130 ± 20/min chez le fœtus proche
du terme [ 1 , 2 ]. Ce ralentissement progressif tra-
duit l'influence croissante du système vagal après
le 1
er
trimestre.
En pratique, on considère que le rythme car-
diaque fœtal (RCF) normal est compris entre 110
et 160/min et peut varier dans cette fourchette
lors d'un examen échographique.
M éthodes d'exploration [ 3 ]
Avant la naissance et en raison de l'impossibilité
d'obtenir facilement un enregistrement ECG de
qualité chez le fœtus, l'étude du rythme cardiaque
fœtal repose sur l'échocardiographie. Celle-ci
permet d'analyser l'activité non plus électrique
mais mécanique des oreillettes et des ventricules
en visualisant deux de ses conséquences :
• les mouvements de paroi lors de la contraction,
visibles en échographie bidimensionnelle mais
étudiés au mieux en échographie mode TM
( time-motion ) ;
• leurs effets sur les flux sanguins, visibles en
Doppler couleur mais étudiés au mieux en
mode Doppler pulsé.
Étude des mouvements de parois
(échographie TM)
L'examen en mode TM est bien adapté à l'étude
des tachycardies comme à celle des bradycardies.
L'étude en mode TM est couplée et guidée par l'ima-
gerie bidimensionnelle. La ligne de tir TM doit traver-
ser successivement une oreillette et un ventricule pour
permettre l'analyse simultanée de leurs contractions.
Peu importe la latéralité (gauche ou droite) de ces cavi-
tés, qui est d'ailleurs habituellement différente pour
l'une et l'autre, l'important est que leur enregistrement
soit simultané et de positionner la ligne TM sur des
segments de parois bien individualisés, libres d'échos
parasites et dont les mouvements ont une amplitude
suffisante dans le plan d'étude ( figures9.1 et 9.2 ).
Lorsque les mouvements de paroi ventriculaire
sont mal discernables (présentation défavorable
du fœtus ou ventricules très hypocinétiques), une
variante consiste à utiliser une ligne TM passant
par un plan transaortique situé au niveau des
valves aortiques. Les mouvements d'ouverture de
ces valves traduisent alors la contraction du ven-
tricule sous-jacent tandis que la contraction auri-
culaire est appréciée sur la paroi de l'oreillette
gauche, adjacente à l'aorte ( figures9.3 et 9.4 ).
Étude des flux vasculaires
(Doppler pulsé)
Le principe est identique : enregistrer de façon
simultanée un flux veineux et un flux artériel tra-
duisant respectivement l'activité des oreillettes et
0001870337.INDD 3490001870337.INDD 349 3/22/2013 3:14:13 AM3/22/2013 3:14:13 AM

Échocardiographie fœtale
350
VD
VG
OG
Ligne TM
Ao
Figure 9.1 . Étude du RCF en écho TM : ligne TM passant par une oreillette et un ventricule.
Figure 9.2 . Étude du RCF en écho TM.
Les lignes blanches brisées symbolisent la conduction entre les oreillettes et les ventricules. O : contractions auriculaires ;
V : contractions ventriculaires.
VV
O
O
Aorte
Oreillette
gauche
Figure 9.3 . Étude du RCF en mode TM par
une ligne de tir transaortique : schéma de
l'incidence TM utilisée.
O : contractions auriculaires ; V : contractions
ventriculaires.
0001870337.INDD 3500001870337.INDD 350 3/22/2013 3:14:13 AM3/22/2013 3:14:13 AM

Chapitre 9. Troubles du rythme cardiaque fœtal
351
9
celle des ventricules. À cette fin, on utilisera une
fenêtre d'échantillonnage élargie pour couvrir les
deux vaisseaux explorés, ceux-ci étant aussi proches
que possible du cœur. Ce peut être l'aorte ascen-
dante et la veine cave supérieure ( figure9.5 ) ou le
tronc veineux innominé et l'aorte horizontale
( figure9.6 ) [ 4 ].
Le flux unique et de haute vitesse observé sur l'ar-
tère est contemporain de la systole et de la contrac-
tion ventriculaire.
Sur la veine, le flux (de basse vitesse) présente divers
accidents parmi lesquels on peut individualiser
une onde de reflux contemporaine de la contraction
auriculaire.
Figure 9.4 . Étude du RCF en mode TM par une ligne de tir transaortique : aspect en échographie TM.
O : contractions auriculaires ; OS : systole ventriculaire traduite par l'ouverture des valves aortiques.
Figure 9.5 . Étude du RCF par écho-Doppler pulsé.
Tracé obtenu avec une ligne de tir passant par l'aorte ascendante et la veine cave supérieure (VCS) et permettant
de distinguer l'activité auriculaire (O) sur le flux veineux et l'activité ventriculaire (V) sur le flux aortique.
Figure 9.6 . Étude du RCF par écho-Doppler pulsé.
Tracé obtenu avec une ligne de tir passant par l'aorte et le tronc veineux innominé (TVI). Sur le flux de ce dernier, la
contraction auriculaire peut être bien visualisée (
pastilles jaunes
) .
0001870337.INDD 3510001870337.INDD 351 3/22/2013 3:14:14 AM3/22/2013 3:14:14 AM

Échocardiographie fœtale
352
Cette méthode Doppler est bien adaptée à l'étude
des bradycardies fœtales ( voir plus loin ) mais plus
difficile à utiliser que le mode TM pour l'étude des
tachycardies au cours desquelles les différents
accidents veineux se superposent et se confondent,
avec des changements de morphologie secondaires
au retentissement hémodynamique du trouble
rythmique.
Chez le fœtus, cette expression est utilisée de façon
impropre dans la mesure où s'il est possible de savoir si
l'activation débute bien au niveau des oreillettes, il est
impossible d'affirmer qu'elle naît réellement du nœud
sinusal. D'autres foyers d'activation auriculaires sont
possibles, en particulier le nœud du sinus coronaire,
proche de l'abouchement du sinus coronaire dans
l'oreillette droite et doué de propriétés électrophysio-
logiques très proches de celles du nœud sinusal.
9.2. Arythmie physiologique ou pathologique ?
L'activation cardiaque est normalement sous la
dépendance du nœud sinusal, qui imprime sa
propre fréquence (improprement appelée
« rythme ») successivement aux oreillettes puis
aux ventricules. Sous l'influence du système ner-
veux autonome, le rythme cardiaque est physiolo-
giquement fluctuant et irrégulier.
Sous l'effet du tonus vagal surviennent des épi-
sodes de ralentissement (bradycardie) parfois
marqués, et des fréquences aussi basses que 50 à
70/min peuvent être considérées comme physio-
logiques si l'accès reste bref, inférieur à 1–2
minutes et isolé, éventuellement influencé par la
position maternelle ou une compression exagérée
par la sonde d'échographie. De même, un ralen-
tissement du RCF jusqu'à 100/min serait normal
la nuit.
Il en va de même des phénomènes d'accélération
provoqués par une stimulation sympathique. Ils
restent sans signification pathologique s'ils sont
brefs, transitoires et avec une fréquence inférieure
à 200/min. Une tachycardie supérieure à 150/min
et durable est anormale et peut reconnaître deux
origines :
• soit il s'agit d'une tachycardie secondaire (ou réac-
tionnelle) à une pathologie générale de la mère et/
ou du fœtus : anémie, infection, hyperthyroïdie,
insuffisance cardiaque, etc. Habituellement infé-
rieures à 200/min, de telles tachycardies relèvent
non pas d'un traitement spécifique mais de celui
de la pathologie causale ( figure9.8 ; tableau 9.1 ) ;
• soit il s'agit d'une tachycardie primitive et auto-
nome, par trouble propre de l'excitabilité car-
diaque. Le RCF excède alors fréquemment (mais
pas obligatoirement) 200/min et nécessite une
prise en charge propre. Seules, ces tachycardies
« primitives » seront envisagées ci-après.
Nœud sinusal
VCS
OD OG
VGVD
Nœud auriculo-
ventriculaire
Hémibranche
antéro-sup G
Hémibranche
postéro-inf D
Branche droite
du faisceau de
His
Nœud du sinus
coronaire Tronc du faisceau
de His
Figure 9.7 . Tissu nodal et voies de conduction
normales.
Les cellules du nœud du sinus coronaire présentant une
dépolarisation diastolique lente spontanée moins rapide
que celles du nœud sinusal, ce nœud est normalement
inactif. Il peut néanmoins prendre la commande à la place
du nœud sinusal dans certaines circonstances.
R e m a r q u e
L'expression rythme sinusal (RS) désigne une
activation cardiaque normale commandée par
le nœud sinusal et respectant une séquence
oreillettes-ventricules ordonnée et régulière
empruntant les voies de conduction normales
( gure9.7 ).
Figure 9.8 . Tachycardie sinusale telle qu'elle
peut être observée lors d'une pathologie
fœtomaternelle.
0001870337.INDD 3520001870337.INDD 352 3/22/2013 3:14:17 AM3/22/2013 3:14:17 AM

Chapitre 9. Troubles du rythme cardiaque fœtal
353
9
Tableau 9.1. Rythme cardiaque fœtal normal et pathologique.
RCF normal : 110–160/min
Bradycardie RCF < 110/min
Bradycardie sévère RCF < 100/min
Bradycardie physiologique Un RCF compris entre 100 et 120/min serait normal la
nuit
Bradycardie secondaire à une pathologie fœtomaternelle Pathologie maternelle
– collagénose
– traitement bêtabloquant
Pathologie fœtale
– souffrance fœtale
Bradycardie primitive par trouble de la conduction
intracardiaque
Bloc auriculoventriculaire
– du 2 e degré
– du 3 e degré (BAV complet)
Syndrome du QT long
Tachycardie RCF > 160/min
Tachycardie sévère RCF > 170/min
Tachycardie secondaire à une pathologie fœtomaternelle Pathologie maternelle
– hyperthyroïdie
– HTA
– anémie
– traitement sympathomimétique
– anxiété
Pathologie fœtale
– anémie
– hypoxie
Pathologie maternofœtale
– infection à cytomégalovirus
– amniotite
(La tachycardie fœtale précéderait l'apparition de la
fièvre et de la polynucléose.)
Tachycardie primitive par trouble de l'excitabilité
myocardique
Tachycardie supraventriculaire
– brillation auriculaire ( ? )
– utter auriculaire
– TSV par réentrée
– TSV sur foyer ectopique
Tachycardie hissienne
Tachycardie ventriculaire
BAV : bloc auriculoventricualire ; HTA : hypertension artérielle ; TSV : tachycardie supraventriculaire.
0001870337.INDD 3530001870337.INDD 353 3/22/2013 3:14:18 AM3/22/2013 3:14:18 AM
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%




![Traitement :[2]](http://s1.studylibfr.com/store/data/001359805_1-596a0b75a49214019bee38f424564f1f-300x300.png)