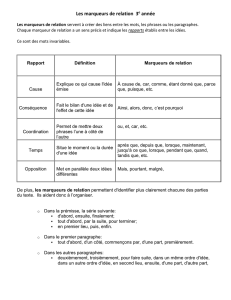
Evolution de la biologie embarquée (Patrick ECOLLAN)

P
P
our comprendre et essayer de traiter son patient,
un médecin aidé d’une équipe médicale (infir-
mier, aide-soignant, ambulancier..) appuie son
raisonnement sur trois points : l’anamnèse, l’examen
clinique et les examens complémentaires.
En médecine d’urgence c’est souvent l’examen cli-
nique qui prime. L’interrogatoire est souvent impos-
sible et l’histoire de la maladie difficile à comprendre.
Les examens complémentaires viennent ensuite. Ils
dépendent d’abord du lieu (domicile du patient, cabi-
net médical, hôpital) mais aussi de la technologie.
Depuis 50 ans, les progrès de la recherche médicale
ont rendu le rôle des examens complémentaires
indispensable dans certains domaines (neurologie,
cardiologie…).
La biologie, partie intégrante des examens complé-
mentaires, n’a pas échappé à ce développement. Mal-
heureusement, pendant des années, les progrès dans
ce domaine n’ont pas été synonymes de miniaturisa-
tion, aspect pourtant indispensable pour une utilisa-
tion préhospitalière.
Lors de la création des SAMU-SMUR dans les
années 1970, la seule biologie possible était le calcul
de l’hématocrite avec de petites centrifugeuses sur
pile (photo 1). Ces petits appareils étaient utilisés au
bloc opératoire. En 1980, une lecture sur bandelette
colorimétrique par Glucometer®nous permettait
d’avoir une idée de la glycémie (photo 2).
Il faut attendre 1985 pour avoir une lecture de la glycé-
mie chiffrée (photo 3). À cette même époque, une
autre valeur est dosée par un petit appareil, l’hémo-
globine (photo 4).
En 1987, un essai de lecture semi-quantitative de la
troponine est mis en place avec l’étude TAMI. Elle ne
débouchera pas sur une utilisation pratique.
À partir des années 1990, plusieurs automates biolo-
giques portables, véritables mini-laboratoires font leur
apparition dans les véhicules des SMUR. Ils sont
La Revue des SAMU - 2005 - 355 à 357
30
30 ANS DE SAMU DE FRANCE :
ANS DE SAMU DE FRANCE :
évolution de la biologie embarquée
Patrick ECOLLAN*
* SAMU 75, SMUR Pitié-Salpétrière, Centre Hospitalier de la
Pitié-Salpétrière, 83 bd de l'Hôpital - F-75013 Paris.
Dosage de l’hémoglobine
4
Mesure de l’hématocrite
par centrifugeuses sur pile
1
Mesure de la glycémie sur
bandelette colorimétrique
Glucometer®
2
Lecture chiffrée de la glycémie
3

Dosage de la h-FABP
7
La Revue des SAMU - 2005 - 356
équipes préhospitalières d’intégrer le dosage de mar-
queurs cardiaques dans la prise en charge des SCA.
Certaines douleurs thoraciques ont ainsi pu être clas-
sées par la découverte d’une élévation des marqueurs
biochimiques. La myoglobine, la troponine Ic et la
CKMB massique sont maintenant dosées simultané-
ment par un mini laboratoire (photo 6).
Un autre marqueur cardiaque analysé avec le même
appareil, rend depuis 2002 d’énormes services dans la
prise en charge du SCA et de ses complications. C’est
le dosage du Brain Natiduretique Peptide (BNP). Le
BNP est essentiellement utilisé en médecine d’ur-
gence comme marqueur de l’insuffisance cardiaque
gauche. Il est particulièrement utile dans le cas de dys-
pnée aiguë où la participation de l’étiologie cardiaque
est difficile à identifier.
Cette nouvelle approche diagnostique a ouvert la voie
à une biologie délocalisée en médecine d’urgence, la
"biologie embarquée".
En février 2004, un nouveau marqueur cardiaque
devient disponible pour les équipes de SAMU. Facile-
encore trop gros et trop lourds pour être utilisés au lit du
patient.
En 1998, un appareil venant des États-Unis est introduit en
France. Il est à peine plus gros qu’un téléphone por-
table (photo 5). Il permet, sur des cartouches à usage
unique et sur sang total, d’analyser plusieurs para-
mètres comme le
bilan électrolytique sanguin, l’urée, la
glycémie, l’hémo-
globine, les gaz du sang. En 2004 les
mesures s’enrichissent de la créatinine et des lactates.
Cet appareil, constitué d’un analyseur portable qui
assure le cycle d’analyse, affiche les résultats et peut
être couplé à une imprimante papier. Ce mini labora-
toire est muni de piles ou de batteries rechargeables
sur secteur. Le temps d’obtention des résultats est de 2
minutes. Il faut savoir que les analyses effectuées ne
sont données que s’il n’existe aucune faute de procé-
dure, et donc que tout résultat affiché est considéré
comme valable. L’utilisation étant très simple, il
n’existe pas d’erreur de manipulation. Le rôle de
contrôle du biologiste dans l’établissement où sont
implantés les mini-laboratoires reste malgré tout
important car, selon les textes, il est le garant de la
qualité de la biologie réalisée en dehors de son labo-
ratoire. Testé au SMUR Pitié pendant deux ans, ce
mini-laboratoire a montré son utilité et sa facilité
d’emploi en préhospitalier. En 2005, seulement 20%
des SMUR possèdent un mini-laboratoire embarqué.
Dans le domaine de la cardiologie depuis les années
1990, les laboratoires hospitaliers de biochimie dispo-
sent d’automates d’analyse capables de doser des taux
de plus en plus précis de marqueurs de nécrose myo-
cardique. La lourdeur des protocoles (tube centrifugé)
et la non-disponibilité de dispositifs portables ne per-
mettaient pas leur utilisation en médecine préhospi-
talière. Des progrès dans la rapidité d’obtention des
résultats, ont permis l’utilisation de ces marqueurs en
urgence hospitalière.
En 1999, l’apparition de systèmes biologiques por-
tables, nécessitant dix gouttes de sang, a permis aux
Mini laboratoire d’analyse des paramètres sanguins
5
Dosage des marqueurs cardiaques
6

La Revue des SAMU - 2005 - 357
ment utilisable, il dose la h-FABP (photo 7). Une cen-
taine de patients ont été inclus en préhospitalier dans
une étude monocentrique.
La h-FABP (heart Fatty Acid Binding Protein),
marqueur de nécrose myocardiaque, apparaît dans la
circulation sanguine 20 minutes seulement après la
nécrose myocardique. Cette libération très rapide
dans la circulation sanguine, associée à une cardio-
spécificité de concentration élevée constitue de
nouvelles perspectives pour le diagnostic d’IDM en
médecine préhospitalière.
La pratique de la biologie embarquée est d’introduc-
tion récente en médecine d’urgence préhospitalière.
Sa mise en place a été rendue possible par la fabrica-
tion d’automates transportables. Ses indications sont
fonction de la spécificité de dosage de l’appareil, de la
pathologie, mais aussi du contexte, notamment de la
distance séparant le lieu de prise en charge initiale
du centre hospitalier le plus proche pouvant recevoir
le patient de manière adaptée. L’intérêt de l’utilisation
de ces automates est d’affiner la suspicion diagnos-
tique ou le diagnostic du médecin, de mettre en
évidence certains critères de gravité biologique néces-
sitant une correction avant ou pendant le transport,
d’améliorer l’orientation initiale du patient notam-
ment en lui offrant la structure de soins la plus adap-
tée à son état. Compte tenu des possibilités de dosage
actuelles, les indications principales sont la suspicion
ou la surveillance d’un syndrome hémorragique avec
le dosage de l’hématocrite et de l’hémoglobine, les
détresses respiratoires aiguës avec le dosage du BNP,
les troubles acido-basiques avec l’ana
lyse de la gazo-
métrie, les suspicions d’anomalies hydro-
électrolytiques
et métaboliques avec le ionogramme sanguin et enfin
les douleurs thoraciques avec le dosage des marqueurs
de la nécrose myocardique.
Dans le futur, l’utilisation combinée des différents
marqueurs biologiques permettra probablement
d’identifier les patients les plus à risque dans d’autres
pathologies. Cette stratification pourrait aboutir à
définir un arbre décisionnel diagnostique et théra-
peutique en fonction de ces marqueurs. Avec le déve-
loppement de la biologie embarquée, l’orientation et
la stratégie thérapeutique pourraient être affinées dès
la phase préhospitalière.
La biologie embarquée a prouvé ces dernières années
sa grande utilité dans certaines situations de méde-
cine d’urgence préhospitalière. Sa facilité d’emploi en
a fait un outil utilisable rapidement par tous les
acteurs du SAMU (infirmier, médecin, ambulancier).
Son développement dans l’arsenal médical de l’urgen
-
tiste doit être encouragé. Cependant, même si les pro-
grès, inévitables dans ce domaine, apporteront de plus
en plus d’efficacité dans la recherche du diagnostic
ou du pronostic, il faut garder à l’esprit que ces
"dosages" ne sont que des "chiffres" et qu’ils ne peu-
vent remplacer totalement le sentiment du médecin
donné, lui, par la clinique.
◆ ◆ ◆
1
/
3
100%