La moelle osseuse et l`hématopoïèse Les cellules du sang sont

La moelle osseuse et l'hématopoïèse
Les cellules du sang sont constituées d'éléments différents (éléments figurés), qui ont une
morphologie et une fonction différente.
Parmi ces cellules, on trouve:
• Des globules rouges, ou érythrocytes, ou hématies.
• Des polynucléaires:
- neutrophiles.
- basophiles.
- éosinophiles.
• Des lymphocytes.
• Des monocytes: cellules qui donnent des macrophages dans les tissus.
• Des plaquettes.
Ces cellules sont des éléments terminaux (cellules qui ne se divisent et ne se différencient plus) de
différentes lignées mais il y a 2 exceptions:
- Les lymphocytes, qui peuvent à nouveau se multiplier et se transformer.
- Les monocytes, qui donneront des macrophages.
Ces cellules ont une durée de vie limitée, on dit qu'elles sont labiles.
- Un globule rouge a une durée de vie de 120 jours.
- Des plaquettes: 7 jours.
- Des polynucléaires: de 24 à 48 heures.
Ces cellules restent en nombre constant dans le sang, ce qui veut dire qu'elles vont être
constamment renouvelées. Comme leur durée de vie est inégale et qu'elles sont présentes en taux
différents, le taux de renouvellement sera différent pour chaque type de cellule.
Exemple: les globules rouges ont une durée de vie de 120 jours, leur taux est de 5.106/mL. Leur
taux de renouvellement est de 2.1011/jour. Il y a donc 200 milliards de globules rouges produits par
jour.
Hématopoïèse: c'est l'ensemble des mécanismes qui assurent le remplacement continu et régulé des
différentes cellules sanguines.
• Chez l'embryon, on dit que l'hématopoïèse est essentiellement vitelline, c'est-à-dire qu'elle
démarre dès la 3ème semaine de la grossesse. Des hémangioblastes du feuillet mésodermique qui
donnent naissance à des massifs de cellules, et ce sont les cellules les plus externes qui vont donner
des érythrocytes nucléés.
Cette hématopoïèse disparaît à ce niveau là dès la 9ème semaine, puis elle va occuper des sites
différents:
- Hépato-splénique entre le 9ème semaine et le 4ème mois de la grossesse.
- Médullaire à partir du 4ème mois.
Dès le 4ème mois de grossesse, on va voir apparaître une granulopoïèse, une thrombopoïèse, une
lymphopoïèse et une érythropoïèse.
• A la naissance et jusqu'à 4 ans, la moelle de la totalité des cavités osseuses est active, on dit qu'elle
est rouge. A partir de 4 ans, on va voir une involution adipeuse (apparition d'adipocytes dans la
moelle osseusse) qui démarre dans les extrémités des membres.
• Chez l'adulte, la moelle rouge active ne représente plus que 50 à 60 % du volume médullaire total.
On la retrouve dans les os du crâne, dans les clavicules, dans les cotes, le sternum, les os du bassin
et les extrémités du fémur et de l'humérus.
La moelle osseuse contient toutes les cellules hématopoïétiques, des cellules souches aux cellules
matures, pour toutes les lignées. Les seules cellules qu'on ne retrouve pas dans la moelle osseuse
sont les lymphocytes T.
La moelle osseuse pèse 3 à 4 kg, la moelle active représente la moitié (1,5 kg).

I) Structure de la moelle osseuse
La moelle osseuse comprend différents compartiments.
A) Cadre osseux
C'est de l'os spongieux, qui forme un réseau de lamelles osseuses, qu'on appelle des trabécules, qui
définissent de petits espaces appelés logettes.
On trouve également des cellules:
- Ostéoblastes: elles sont d'origine mésenchymateuse, et vont sécréter du collagène qui
formera la trame de l'os. Ils sécrètent aussi des glycoprotéines, des métalloprotéases et des
facteurs de croissance, dont des CSF (Facteur de Stimulation des Colonies): M-CSF et GM-
CSF (M: monocytes-macrophages, GM: granulocytes et monocytes-macrophages). Ces
cellules vont également sécréter des interleukines, dont l'IL-1. Toutes ces molécules de
communication (CSF et interleukines) font partis de la famille des cytokines.
Les ostéoblastes sont localisés près des lamelles osseuses, car ils participent à leur
formation.
- Ostéoclastes: ces cellules sont d'origine hématopoïétique (origine monocytaire) et vont
participer à la destruction de l'os (ostéolyse). Ces cellules sécrètent des acides organiques
qui solubilisent les sels de calcium. Elles sécrètent des collagénases et d'autres enzymes
protéolytiques. Ces cellules sont stimulées par une hormone appelée la parathormone.
- Ostéocytes qui sont très proches des ostéoblastes, et qu'on trouve dans la matrice extra-
cellulaire.
B) Réseau vasculaire
Il est extrêmement développé dans la moelle osseuse et joue un rôle très important dans la nutrition
des cellules, dans l'oxygénation, les cellules de ce réseau vasculaire vont produire des facteurs de
croissance. Son rôle est d'assurer le passage des cellules matures de la moelle vers les différents
tissus.
On a des artères de l'os, qui vont se ramifier pour donner des artérioles, qui vont rentrer dans l'os
pour donner des capillaires. Ces capillaires vont se transformer en sinusoïdes contournés, puis
droits, puis ils se rassemblent dans un sinus central, puis dans des veines qui vont émerger de l'os.
L'arbre sinusoïdal est le lieu où se fait le passage des cellules de la moelle dans le sang, puis dans
les tissus, car on trouve des capillaires fenêtrés. On parle de diabase (passage des cellules dans le
sang). Les cellules qui passent dans le sang sont des cellules matures. On sait aujourd'hui que des
cellules souches peuvent également passer dans le sang.
Pour passer, les cellules vont adopter des mécanismes différents:
- Globules rouges: éjection du noyau pour passer dans le sang.
- Polynucléaires: déformation du noyau pour pouvoir passer.
- Mégacariocytes: elles émettent des pseudopodes dans ces orifices, qui vont se fragmenter
pour donner des plaquettes.
Les cellules endothéliales facilitent le passage par 2 mécanismes:
- Elles se dilatent et se contractent.
- Ces cellules peuvent glisser les unes sur les autres, ce qui augmente la taille des orifices.
Il n'y a absolument aucun vaisseau lymphatique.
C) Stroma
Le stroma est composé de 2 types d'éléments:
- des cellules.

- la TEC (matrice extracellulaire).
• Les cellules sont appelées les cellules stromales. Elles vont dériver d'une cellule souche qui est
différente de la cellule souche hématopoïétique, c'est une cellule souche mésenchymateuse. Cette
cellule souche va donner les cellules stromales qui sont des fibroblastes qui forment un réseau, des
cellules endothéliales, des ostéoblastes et des adipocytes. Ces cellules ne peuvent pas être restaurées
par une greffe de moelle osseuse. Elles sont étroitement liées à la matrice extracellulaire par des
molécules d'adhésion et des protéoglycannes. On peut associer les macrophages.
Les adipocytes dérivent de la cellule souche mésenchymateuse, et il existe une relation inverse entre
l'hématopoïèse et l'adipogenèse. Les adipocytes remplissent les cavités médullaires qui ne sont pas
occupées par l'hématopoïèse. Lorsque cela est nécessaire, cet espace peut être à nouveau recruté par
l'hématopoïèse. Cette espèce d'échange est indispensable à cause de la rigidité de l'os.
Les adipocytes ont des fonctions:
- ils vont sécréter des acides gras et des esters de cholestérol qui vont être utilisés pour la
synthèse de membranes.
- ils produisent des métabolites énergétiques.
- ils vont sécréter des cytokines appelées les adipokines:
∙ leptine: contrôle de la masse graisseusse.
∙ TNF-α: induit une insulinorésistance.
∙ IL-6: induit une insulinorésistance.
∙ résistine
∙ adiponectine: protège contre l'insulinorésistance.
- ils sécrètent également des facteurs de croissance.
Dans l'hématopoïèse, la leptine joue un rôle de croissance de pratiquement toutes les lignées.
• La matrice extracellulaire est un réseau de fibrilles, formées surtout de collagènes, qui vont
stabilisées le contenu des logettes et vont permettre l'accrochage des cellules hématopoïétiques. Il y
a également des molécules, comme la fibronectine, la vitronectine et la laminine, qui vont fixer les
cellules et les cytokines.
D) Parenchyme hématopoïétique
Les îlots hématopoïétiques.
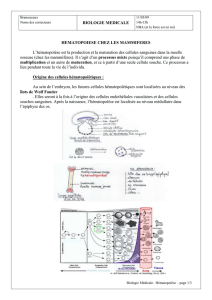
II) L'hématopoïèse
On distingue, en ce qui concerne la moelle osseuse, 3 compartiments
A) Compartiment des cellules souches hématopoïétiques
Caractéristiques:
- elles ne sont pas identifiables morphologiquement.
- elles sont capables de s'auto-renouvelées, leur maintien peut se faire par 2 types de mitose:
∙ hétérotypique: une cellule souche va redonner une cellule souche et une cellule qui
va se différencier.
∙ homotypique: une cellule souche va donner 2 cellules souches ou 2 cellules qui vont
se différencier.
- haute capacité de prolifération.
- elles sont capables de se différencier vers toutes les lignées sanguines, on dit qu'elles sont
multipotentes (globules rouges, plaquettes, monocytes, ...).
Ces cellules peuvent être greffées car elles vont reconstituer l'ensemble du système
hématopoïétique. Elles sont quasiment immortelles et se trouvent, la plupart du temps, à l'état

quiescent (phase G0) pour 95% d'entre elles. Elles sont donc à l'abris des rayonnements toxiques et
de la chimiothérapie.
Leur auto-renouvellement et leur différenciation va nécessiter des signali qui sont, en général, des
cytokines. Elles constituent 4 à 400.105 des cellules médullaires.
Ces cellules circulent et on va les retrouver dans le sang périphérique, dans le cordon ombilical. On
peut les isoler du sang périphériques (CSS: Cellules Souches du Sang périphérique) et on peut
augmenter leur sortie de la moelle, en traitant le sujet avec des facteurs de croissance. On en trouve
aussi, en plus grande quantité, dans la phase d'aplasie qui suit une chimiothérapie.
Ce n'est pas spécialement un compartiment homogène car on a différentes cellules souches: cellules
souches lymphoïdes et cellules souches myéloïdes.
B) Compartiment des progéniteurs
Ces cellules ne sont toujours pas identifiables morphologiquement. Elles vont acquérir une
différenciation fonctionnelle qui ne se traduit pas sur le plan morphologique. Elles ont toujours une
haute capacité de prolifération, 40 % à 50 % se retrouvent en phase S. Ces cellules vont perdre, petit
à petit, cette multipotentialité et vont ainsi se spécialiser vers une lignée. Elles ne s'auto-
renouvellent pas.
Progéniteur multipotent: CFU-GEMM (Colony Forming Unit) va donner toutes ces cellules sauf les
lymphocytes.
- CFU-GM: progéniteur bipotent car il va donner CFU-M (lignée des monocytes-
macrophages) et CFU-G (lignée des granulocytes).
- CFU-éo: progéniteur qui va donner la lignée éosinophile.
- CFU-bas: progéniteur qui donne la lignée basophile.
- CFU-meg: progéniteur qui donne les plaquettes.
- BFU-E (Burst Forming Unit) va donner la lignée rouge et CFU-E.
C) Compartiment des précurseurs
Ces cellules vont, à la fois, se multiplier et maturer. Ces cellules sont morphologiquement
identifiables.
Le dernier compartiment n'est pas retrouvé dans la moelle car il correspond aux cellules matures qui
ne prolifèrent plus et ne se différencient plus, sauf 2 types de cellules qui sont les monocytes et les
lymphocytes.
III) Régulation de l'hématopoïèse

Elle est réalisée par des facteurs de croissance, des facteurs inhibiteurs et la matrice extracellulaire.
A) Facteurs de croissance
Le rôle des facteurs de croissance a été identifié facilement par les cultures. Ce sont tous des
cytokines.
• G-CSF (facteur de stimulation des colonies de granulocytes).
• GM-CSF, M-CSF, interleukines A (IL-1), 3, 5, 6, …
• érythropoiètine (EPO), SCF (Stem Cell Factor).
Ces cytokines sont produits par les cellules du stroma (cellules endothéliales, fibroblastes,
adipocytes, lymphocytes, macrophages).
B) Facteurs inhibiteurs
Interférons (cytokines avec activité anti-virale), TGF-β, TNF-α et β, prostaglandines, lactoferrine.
C) Matrice extracellulaire
Elle permet la fixation des cellules, de fixer et de concentrer les cytokines. Elle peut aussi avoir un
rôle direct car on sait que la fibronectine favorise la prolifération des progéniteurs de la lignée
rouge.
IV) Applications thérapeutiques
On fait des greffes de moelle osseuse ou des cellules souches périphériques. On parle de thérapie
cellulaire.
Les facteurs de croissance sont utilisées en thérapeutique.
Le G-CSF et GM-CSF permettent d'augmenter le nombre de polynucléaires neutrophiles et on les
donne alors après les chimiothérapies, en cas d'aplasie médullaire.
L'EPO est donné dans des cas d'anémies de l'insuffisance rénale.
Quand on fait des ponctions médullaires, on fait ensuite une myélogramme.
Quand on fait des biopsies médullaires, on va apprécier la structure de la moelle osseuse.
On peut faire de l'immunocytochimie, ou de l'immunohistochimie, ou de la cytogénétique. On peut
faire des cultures de progéniteurs pour apprécier des défauts de maturation. On peut rechercher des
bactéries ou des parasites.
1
/
5
100%