4. Les hormones thyroidiennes

LES HORMONES THYROIDIENNES
INTRODUCTION :
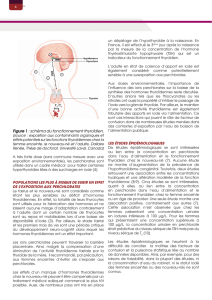
La glande thyroïde :
Elle contient 2 lobes réunit par une partie étroite transversale (l’isthme).
Elle est située en avant de la trachée sous le larynx, mobile avec les mouvements de déglutition.
Glande qui en situation physiologique pèse entre 15 et 30g.
Histologie :
- Les lobes sont entourés d’une fine capsule conjonctive.
- Des septa conjonctifs s’en détachent et définissent des lobules thyroïdiens.
- Les septa contiennent les vaisseaux sanguins.
- Les lobules sont eux-mêmes divisés en vésicules : les follicules thyroïdiens.
Les follicules thyroïdiens :
- Représentent les unités fonctionnelles de la thyroïde.
- Ils sont constitués :
- De cellules épithéliales glandulaires organisées en couche unique circulaire : les thyrocytes (ou
cellules folliculaires), responsable de la synthèse des hormones thyroïdiennes.
- Les thyrocytes délimitent une cavité centrale : la cavité folliculaire contenant la substance
colloïde.
- Des cellules C qui produisent la calcitonine, disséminées dans le parenchyme thyroïdien.
L’épithélium folliculaire :
- Constitué par les cellules folliculaires.
- Repose sur une membrane basale et un tissu conjonctif riche en vaisseaux de type capillaires fenestrés
(réseau capillaire périfolliculaire).
- Les cellules folliculaires présentent une polarité fonctionnelle :
- Le pole basal est en contact avec les capillaires fenestrés.
- Le pole apical est en contact avec la substance colloïde.
- Les cellules sont attachées les unes aux autres par des systèmes de jonction.
La colloïde :
- Est contenue dans la cavité folliculaire centrale délimitée par les cellules folliculaires.
- Lieu de stockage extracellulaire des précurseurs des hormones thyroïdiennes (thyroglobuline,
diiodotyrosine et monoiodotyrosine).
Hormones thyroïdiennes :
Les thyrocytes sécrètent 2 hormones :
- La T3 triiodothyronine.
- La T4 tétraiodothyronine.
Les hormones thyroïdiennes sont iodées d’où la complexité de leurs étapes de synthèse :
- Elaboration d’un précurseur hormonal : la thyroglobuline élaborée à partir d’un acide aminé, la tyrosine.
- Incorporation de l’iode à la thyroglobuline dans la lumière colloïde.
- Endocytose des précurseurs et dégradation lysosomiale permettant la libération des hormones dans la
circulation sanguine.

Quelques définitions :
- Tyrosine : acide aminé, précurseur des hormones thyroïdiennes, qui va être iodé.
- Thyroglobuline : protéine contenant la tyrosine, synthétisée dans les cellules folliculaires.
- MIT = monoiodotyrosine : tyrosine contenant 1 atome d’iode et fixée à la thyroglobuline.
- DIT = diiodotyrosine : tyrosine contenant 2 atomes d’iode et fixée à la thyroglobuline.
- Hormones thyroïdiennes :
- T3 = 1MIT + 1DIT.
- T4 = 2DIT.
L’iode :
Oligoélément rare dans l’organisme :
- Stockage exclusivement thyroïdien.
- 10 à 20mg dans la thyroïde.
- Besoins varient en fonction de l’âge :
- 100ug par jour chez l’enfant.
- 100 à 150ug par jour chez l’adulte.
- Jusqu’à 300ug par jour durant la grossesse et l’allaitement.
Source d’iode :
- Apports alimentaires.
- Sels iodés.
- Laitage.
- Poissons.
- Crustacés.
- La désiodation périphérique des hormones thyroïdiennes.
- La désiodation intra-thyroïdienne (cycle interne de l’iode).
L’iode est absorbé :
- Dans le tractus gastro-intestinal.
- Sous forme d’ions iodures I-.
- Nécessite une étape d’organification pour être incorporé aux hormones thyroïdiennes.
Les récepteurs thyroïdiens sont peu spécifiques pour l’iode.
ETAPES DE SYNTHESE DES HORMONES THYROIDIENNES :
1- Elaboration de la thyroglobuline.
2- Métabolisme et incorporation de l’iode.
3- Conjugaison des MIT et des DIT.
4- Etape terminale de la synthèse hormonale et libération dans
la circulation sanguine.
1ère étape : élaboration de la thyroglobuline :
La thyroglobuline est une grosse molécule peptidique contenant
dans sa partie terminale la tyrosine nécessaire à la synthèse des
hormones thyroïdiennes.
Elle est synthétisée dans l’appareil de Golgi et le réticulum
endoplasmique à partir des acides aminés issus de la circulation
sanguine.
La thyroglobuline (contenant les résidus de tyrosine) va être stockée
dans la substance colloïde.
Passage dans la substance colloïde par des mécanismes exocytiques.

2ème étape : métabolisme et incorporation de l’iode :
L’iode va subir plusieurs étapes métaboliques :
- Absorption cellulaire de l’iode.
- Organification de l’iode (étapes d’oxydoréduction).
- Incorporation de l’iode à la thyroglobuline.
Absorption cellulaire de l’iode :
- L’ion iodure I- est transporté dans le thyrocyte par une protéine membranaire :
- Symport Na+/I-.
- Localisation basolatérale au niveau du thyrocyte.
- Peu spécifique de l’ion iodure.
- Couplée à une Na+/K+ ATPase.
- Est ensuite transporté jusqu’au pôle apical des cellules folliculaires.
- Passage dans la lumière folliculaire.
Organification de l’iode :
- L’I- est transformé en iode organique au niveau de la membrane plasmatique du pôle apical des
thyrocytes.
- Etape sous la dépendance de la présence de thyroglobuline et d’effecteurs enzymatiques :
thyroperoxydase.
Incorporation de l’iode à la thyroglobuline :
- Elle se déroule dans la cavité colloïde.
- L’iode et la tyrosine contenue dans la thyroglobuline réagissent pour former successivement :
- La monoiodotyrosine = MIT.
- La diiodotyrosine = DIT.
3ème étape : conjugaison des MIT et des DIT :
Les molécules de DIT et de MIT sont susceptibles de se combiner entre elles pour donner naissance à :
- T3 = 1DIT + 1MIT.
- T4 = 2DIT.
- Ces produits restent liés à la thyroglobuline jusqu’à ce qu’ils en soient libérés pour être sécrétés.
4ème étape : phagocytose et sécrétion :
Etapes intracellulaires :
- Les cellules folliculaires phagocytent de petites quantités de colloïde sous l’effet de facteurs stimulants.
- Les vésicules de phagocytose fusionnent avec les lysosomes intracellulaires.
- Les enzymes protéolytiques lysosomiales permettent la libération de la thyroglobuline :
- Des hormones T3 et T4.
- De DIT et de MIT.
- T3 et T4 sont très liposolubles et peuvent traverser librement la membrane plasmique des cellules
folliculaires pour gagner le sang.
L’iode libéré des MIT et des DIT est recyclé.
Les MIT et DIT n’ont aucune action endocrine et vont être dégradés.
La désiodation périphérique des hormones thyroïdiennes :
- Les hormones thyroïdiennes libérées par la glande thyroïde sous forme de :
- T4 à 80%.
- T3 à 20%.
- La T4 va subir en périphérie des étapes de désiodation : soustraction d’un atome d’iode.

- Ainsi la forme circulante principale des hormones thyroïdiennes est la T3 qui possède les fonctions
endocrines principales.
- Elle est observée dans de nombreux tissus mais essentiellement dans le foie et les reins.
- Elle est sous la dépendance de désiodase (type 1, 2 et 3).
- L’iode issu de cette désiodation est recyclé.
LE TRANSPORT DES HORMONES THYROIDIENNES DANS LA
CIRCULATION SYSTEMIQUE :
Dans la circulation systémique, les hormones thyroïdiennes (liposolubles) sont fixées à des protéines de
transport :
- Thyroxin Binding Protein (TBP) : transport de 4 molécules de thyroxine.
- Transthyrétine : 2 molécules de T4.
- Albumine : plusieurs molécules.
EFFETS DES HORMONES THYROIDIENNES :
Les hormones thyroïdiennes agissent sur quasiment tous les tissus de l’organisme.
On peut distinguer les effets :
- Sur la croissance et le développement.
- Métaboliques.
- Tissulaires.
Mécanismes d’action :
- Sur des sites d’action nucléaire : contrôle de l’expression génique qui favorise la synthèse protéique.
- Sur des sites d’action extranucléaire : effet facilitateur du métabolisme cellulaire (potentialisation des
récepteurs adrénergiques, des pompes ioniques, du passage de substrats énergétiques).
- Effets sur la mitochondrie (rôle dans la calorigenèse).
Effets sur la croissance et le développement :
Les hormones thyroïdiennes ont une rôle majeur dans la croissance et le développement notamment du
SNC et de l’os dans les premiers mois de la vie.
Dans le SNC, les hormones thyroïdiennes participent :
- A la maturation des réseaux neuronaux.
- A la myélinisation.
Les carences néonatales en hormones thyroïdiennes sont responsables de retard mental sévère.
Croissance et développement du squelette :
- Effet en période post-natale :
- Contrôle de la différenciation et de la maturation osseuse.
- Action en synergie avec l’hormone de croissance (GH).
- Favorise la sécrétion de GH et potentialisation des effets de l’IGF1.
- L’hypothyroïdie dans la petite enfance est responsable d’un nanisme dysharmonieux.
Effets sur le SNC à l’âge adulte :
- Les hormones thyroïdiennes participent au fonctionnement du SNC et possèdent des effets stimulants.
- En cas d’hypothyroïdie, on observe un ralentissement, une asthénie et des accès de somnolence alors
qu’en cas d’hyperthyroïdie, on note une excitabilité et une irritabilité.

Effets métaboliques :
Augmentation du métabolisme de base :
- Par augmentation du métabolisme de repos.
- Augmentation de la thermogénèse.
- Hypothyroïdie : frilosité.
- Hyperthyroïdie : thermophobie.
Métabolisme glucidique :
- Augmentation de l’absorption intestinale des glucides.
- Augmentation de la production glucidique.
Hormones hyperglycémiantes.
- En cas d’hyperthyroïdie : tendance à l’hyperglycémie.
Métabolisme lipidique : effets complexes, plutôt hypocholestérolémiant par :
- Augmentation de la synthèse de cholestérol.
- Augmentation de la dégradation hépatique du cholestérol.
- Augmentation de la lipogenèse.
- Augmentation de l’oxydation des acides gras libres.
Métabolisme protéique :
- Augmentation de la synthèse protéique mais aussi effet catabolisant (surtout en situation
d’hyperthyroïdie).
Métabolisme hydrominéral :
- Augmentation de la filtration glomérulaire et du débit sanguin rénal.
- Hypothyroïdie : œdème.
Effets tissulaires :
Au niveau cardiaque : renforce l’effet des catécholamines sur le cœur :
- Augmentation de la fréquence cardiaque.
- Augmentation de la force de contraction cardiaque.
- Augmentation du débit cardiaque.
- Hyperthyroïdie : tachycardie.
- Hypothyroïdie : bradycardie.
Au niveau musculaire :
- Augmentation du métabolisme de la créatine.
Au niveau digestif :
- Augmentation du transit intestinal.
- Hyperthyroïdie : hyperexcitabilité musculaire avec amyotrophie possible, diarrhée.
- Hypothyroïdie : fatigabilité et faiblesse musculaire, constipation.
Autres effets :
- Régulation de l’hématopoïèse, du métabolisme du fer.
- Hypothyroïdie : anémie.
 6
6
1
/
6
100%