Cours : Médecine d`urgence n°6

1
Cours : Médecine d’urgence n°6
Vendredi 8 février – 15h30-17h30
Professeur : Alexis Burnod
Ronéotyprice : Rachel Metzger
ARRET CARDIAQUE
-
LA CHAINE DE SURVIE

2
SOMMAIRE
Introduction
I) Généralités
1° Présentation de la chaîne de survie
2° Courbe de survie d’un patient faisant un arrêt cardiaque
3° Chiffres
II) Prise en charge de l’arrêt cardiaque- La chaîne de survie
1° Se protéger!
2° Reconnaissance de l’arrêt cardiaque
a) Evaluation de l’état de la victime et de sa conscience
b) Evaluation de la ventilation
c) la prise de pouls central n’est pas obligatoire !
3° Alerter
a) S’identifier et bien se localiser
b) Dire « arrêt cardiaque »
c) Attendre pour raccrocher
d) Le régulateur encourage le début du MCE
4° Débuter le Massage Cardiaque précoce
a) Pour un patient qui est en arrêt cardiaque
b) Le patient est sur un plan dur
c) Débuter par le massage cardiaque externe (MCE) et non la ventilation
d) Technique du massage cardiaque : Mains au centre du thorax
e) Fréquence du massage cardiaque de 100 par minute après la libération des voies
aériennes (LVA)
f) Le massage cardiaque seul est possible au début.
g) On fait des relais de masseur toutes les 1 à 2 minutes ++.
h) Limiter les interruptions
i) Un rapport compressions / ventilation = 30 / 2
j) Contrôler le pouls toutes les 2 minutes (5 cycles de 30 compressions)
5° Défibrillateur semi-automatique (DSA) en place pour une défibrillation précoce
a) Pose du DSA au plus vite, sans arrêter le MCE, en suivant les recommandations orales
b) Traiter une fibrillation par un seul choc
c) Après un choc : ne pas vérifier l’efficacité par la prise du pouls mais refaire 2 minutes
de RCP (5 cycles de 30/2)
d) Ventilation
e) Défibrillation ou réanimation cardio-pulmonaire d’abord ?

3
6° Préparer la réanimation médicalisée
7° Réanimation médicalisée
a) Intubation
b) Massage cardiaque et ventilation
c) Adrénaline +++
d) Cas de la Fibrillation ventriculaire réfractaire à 3 CEE
e) Bicarbonate
III) Bilan
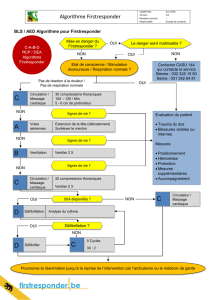
1° Algorithme de la Réanimation cardio-pulmonaire de base
2° Algorithme de l’arrêt cardio-respiratoire
a) Premiers gestes
b) Choc indiqué (1er choc)
c) Choc indiqué (2ème choc)
d) Choc indiqué (3ème choc)
e) Choc non indiqué
3° Arrêt cardio-respiratoire récupéré
4° Algorithme de la défibrillation
5° Conclusion
IV) 2 notions importantes
1° Arrêt cardiaque réfractaire
a) La circulation extra-corporelle (CEC) thérapeutique
b) Donneur cœur arrêté
c) Appareils de massage cardiaque
2° Annonce du Décès
Merci à Camille, Lucile, Yasmine et Marie-Christine pour leur soutien, assistance matérielle
et relecture.

4
Introduction
Dans ce cours, nous allons voir la prise en charge de l’arrêt cardiaque qui peut survenir dans
un service hospitalier ou bien n’importe où à l’extérieur (dans la rue, dans un train…).
Il est donc important de savoir comment réagir, à savoir établir une chaîne de survie,
l’ensemble des éléments que mettent en place les témoins de l’arrêt cardiaque du patient en
attendant l’arrivée des secours.
C’est vraiment crucial parce qu’un patient faisant un arrêt cardiaque ne s’en sort que si les
témoins interviennent précocement.
En France, il existe une mauvaise prise en charge des arrêts cardiaques par les témoins,
contrairement à d’autres pays comme les USA ou l’Allemagne. L’objectif est donc de former
le maximum de personnes aux gestes qui sauvent et d’installer, comme à Paris bientôt, des
défibrillateurs.
Il existe des recommandations françaises d’experts pour la prise en charge de l’arrêt
cardiaque, révisées en septembre 2006, à partir des pratiques et travaux français et appliquées
par le SAMU et autres secouristes.
Information sur le site : www.sfmu.org
I) Généralités
1° Présentation de la chaîne de survie
Elle doit être déclenchée le plus rapidement possible dans le but d’améliorer la chance de
survie du patient. Elle est constituée de 4 maillons très importants :
1) Appel du centre 15 précoce
2) Le massage cardiaque précoce
3) La défibrillation précoce
4) La réanimation médicale spécialisée précoce
Tous ces éléments seront détaillés dans la suite du cours.

5
2° Courbe de survie d’un patient faisant un arrêt cardiaque
- On voit qu’à chaque minute, le patient perd 10% de chances de survie en l’absence de
réanimation cardio-pulmonaire (RCP).
- Le délai d’arrivée des secours est de 8 minutes en moyenne donc il faut intervenir avant.
- Si on agit tôt, on maintient la stabilité de la courbe dès la première minute le temps que les
secours arrivent. Le patient a une réelle chance de survie (et non pas une vie de « légume »
quand le cerveau a été atteint)
- Un patient ne survit que si les témoins ont agi et le SAMU ne fait que continuer le travail
commencé!
- Seuls 5% des personnes faisant un arrêt cardiaque survivent et ce grâce à l’action rapide des
témoins et des secours.
3° Chiffres
En Europe : 700 000 décès/an par mort subite (= gens qui se portaient bien et qui
s’effondrent brutalement, inconscients et qui ne respirent plus)
et en France : 40 000
50 % surviennent à l’extérieur de l’hôpital (domicile, dans la rue)
80 % sont d’origine cardiaque chez l’adulte : donc un infarctus pouvant être pris en
charge, qui est réversible (on peut agir en débouchant l’artère en coronarographie)
Âge 67 ans
45% des arrêts cardio-respiratoires (ACR) brutaux (= patients en bon état général, qui
n’étaient ni en fin de vie, ni grabataires) sont en fibrillation ventriculaire (FV) à l’arrivée
des secouristes et 12% à l’arrivée du SMUR
En arrêt cardiaque, le cœur n’a aucune mécanique, il ne se contracte pas, le sang ne bouge
pas, le patient n’a pas de pouls.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
1
/
22
100%