hirurgie vasculaire - E

hirurgie vasculaire
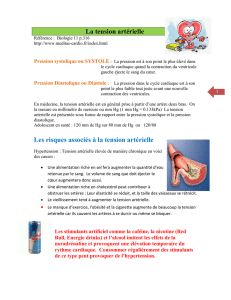
L'Athérosclérose
L’Athérosclérose, responsable des sténoses artérielles
la plaque d’athérome
Quelques chiffres et généralités:
la maladie athéromateuse, fléau de notre société occidentale
notion de facteur de risque : tabac cholestérol HTA diabète etc...
notion de pathologie associée: coronaires - carotides - artérite des membres inférieurs
Evolution de la plaque d’athérome
Le dépôt dans l’artère entraîne la formation de la plaque athéromateuse responsable d’une
sténose.
2 phénomènes vont se produire en même temps:
1. la formation d’un thrombus jusqu’à la thrombose totale
2. la transformation de la plaque par nécrose, celle ci s’ulcère progressivement dans la
lumière artérielle et va être à l’origine d’embolies en aval
STÉNOSE
DÉBUT DE THROMBOSE
THROMBOSE
PLAQUE COMPLIQUÉE
ULCÉRATION
EMBOLIES
Les complications aigues de la plaque d’athérome
l’embolie

la thrombose aigue
----> souffrance aigue du territoire irrigué
carotide
---->
hémiplégie
coronaire
---->
infarctus du myocarde
rénale
---->
insuffisance rénale
mésentérique
---->
infarctus mésentérique
A.des jambes
---->
ischémie des membres
hirurgie vasculaire
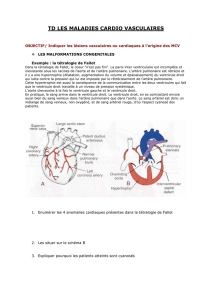
Les Maladies Artérielles
Travail d'équipe
Le chirurgien vasculaire travaille dans le cadre des maladies vasculaires périphériques au sein d'une
équipe réunissant :
- l'Angiologue
examens non
invasifs
écho-doppler
- le Cardiologue
bilan coronaire
échographie cardiaque et
coronarographie
- le Radiologue
Vasculaire
examens invasifs
artériographie
les Sténoses et Tromboses Chroniques :

les Anévrismes des Artères :
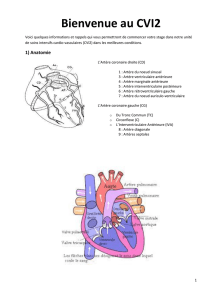
hirurgie vasculaire
Chirurgie endovasculaire et concentionnelle
Les possibilités de revascularisations
les possibilités de revascularisations sont fonctions :
de la localisation (carotide - rénale - iliaque - fémorale, etc...)
de l’étendue des lésions ( sténose courte, longue, étagées - oblitération )
des symptômes
du risque lié à la technique utilisée
des résultats connus de cette technique
du risque anesthésique
de la pathologie associée
Le chirurgien vasculaire
après avoir fait réaliser le bilan de la maladie artérielle grâce à l’équipe au sein de
laquelle il travaille ( médecin traitant - angiologue - cardiologue - radiologue )
va pouvoir proposer la meilleure solution thérapeutique
On peut schématiquement classer les traitements de la manière suivante
- les dilatations et recanalisations avec ou sans pose d’endoprothèse

- les désobstructions ou endartériectomies avec ou sans patch
- les pontages prothétiques ou veineux
Ces techniques sont complémentaires, peuvent être utilisées seules ou combinées
Les dilatations (ou angioplasties transluminales ) s’adressent surtout aux lésions limitées ( sténoses
ou oblitérations courtes )
Les endartériectomies sont le traitement de choix des lésions limitées des divisions artérielles comme
la sténose carotidienne ou le trépied fémoral
Les pontages permettent de traiter la plupart des lésions longues et complexes

Les dilatations et recanalisations artérielles
Par simple ponction ou par exposition de l’artère lors de gestes complexes le médecin travaille à
distance de la lésion à traiter par l’intermédiaire de sondes et guides en contrôlant ses gestes sous un
amplificateur de brillance (équipement radiologique)
exemple d’une dilatation iliaque par voie fémorale per cutanée
sous anesthésie locale ponction de l’artère fémorale
au pli de l’aine
mise en place d’un introducteur à valve qui va
permettre le passage des guides et ballonets pour
réaliser la dilatation
sous scopie franchissement de le sténose à l’aide du
guide
dilatation à l’aide d’ un ballon sous pression dont le
diamètre et la longueur ont été choisis au préalable
contrôle du résultat
correction éventuelle par la pose d’une endoprothèse
contrôle final
les bonnes et mauvaises indications de dilatations
bonnes indications
mauvaises indications
sténoses courtes sur un axe
relativement sain
sténoses tronculaires à distance des
bifurcations
occlusions courtes
artères de gros calibre
sténoses longues ou multifocales associées à un
athérome diffus
sténoses ostiales ou à cheval sur les bifurcations
occlusions longues avec un thrombus récent
artères distales de petit calibre
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
1
/
15
100%