Signe de gravité

Pole Pneumologie
Cours III
Infection broncho-pulmonaires
Objectifs
- En ville
o Difficulté du diagnostique
o Car ils ne font pas de bon diagnostique
o Technique et économique
Font des tests inutiles
Induit le patient en erreur
- Objectif 5
o Tout pigé au schéma
o Si douteux
Antibiotique qui marche sur la bande des trois et le Pneumocoque
Telithromycine 800 mg/j
Prestinamycine
o Sujet sans Comorbidité mais avec signe de gravité
Oxygénothérapie
ABO IV en urgence
PO
Bande des Trois
Amoxiciline ou C3G + Macrolides
Fluroroquinolone active sur SP
o Moxifloxacine
o Levofloxacine
o Suet avec Comorbidité dont sujet âgé
Hospitalisation
Sans signe de gravité
Augmentin
o Amoxicilline + Acide clavulanique
o 1g *3 par jour
Avec signe de gravité
Céphalosporine
Fluoroquinolone
1 sur 100 pneumonies
- Objectif 6
o Attitude thérapeutique a tenir lors de la réévaluation à 48-72h
Critère de suces (forme peu sévère)
Défervescence thermique

Amélioration des SFR
Amélioration de l’asthénie
Critère clinique et pas Radiologique
o Car l’extension peu encore continuer sur plusieurs jours
Sévère
Défervescence thermique
Stabilisation de l’état respiratoire et hémodynamique
Arrêt de l’extension des opacités
En cas de succes
Peu sévère
o Poursuivre le traitmeent initial sur 7 a 14 jour
o Si decision de control radio, le faire a distance (21 jour jeune,
2 mois âgé)
o Discuté fibroscopie si tabagisme majeur ou abces
Sévère
o Dapter le traitement aux résultat microbiologique
Si antigenurie legionelle
Antilegionelle
Critère d’échec
Peu sévère
o Persistance de la fièvre
o Aggravation des sfr
o Aggravation de l’asthénie
Sévère
o Persistance de la fièvre
o Aggravation Respiratoire ou Hémodynamique
o Opacité continuent de s’étendre
Avant d’envisager de changer l’antibiothérapie
Est-ce que je suis sure que la fièvre qui persiste ne traduit ps une
localisation de l’infection qui relève d’un drainage mécanique
o Pleurésie
Fièvre n’est elle pas dû a une réaction allergique (érythème,
éosinophilie)
Pneumopathie initial était-elle bien d’origine bactérienne
o Radio permettant de déterminer si viral, parasitaire ou
tuberculeuse, ou immunologique)
Voir 4e question
En cas d’echec
Sans comorbiditéet sas gravité
o Echec Amoxiciline
Macrolide ou substituer télithromycine
Chez le sujet avec Comorbidité
o Echec de l’antibiothérapie initial
o Nécessité d’une imagerie thoracique

o Les modification d’antibiothérapie doivent combler les
lacunes de l’antibiothérapie initiale.
Définition
Epidémiologie
- Fréquentes (10^7 bronchite chronique par an)
- Graves
- Couteuse et dangeureuse écologiquement
o Non Justification de la prise d’antibiotique
Perte de sensibilité aux traitements
Augmentation des couts
Physiopathologie
Le germe a trois propriétés :
- Sa virulence
- Inoculum
- Résistance
o Sensibilité aux antibiotiques
L’hôte à trois types de défenses :
- Defense mécanique
o Au niveau du larynx
o Du carrefour
o Ascenseur muco-cilliaire
- Défense immunitaire
o Inée
Polynucléaire neutro et macrophage
o Acquise
Lymphocyte CD4
Lymphocyte B
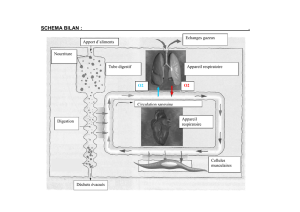
La pathologie respiratoire est le résultat de cette interaction :
- Infection de surface
o Bronchite
- Infection profonde
o Pneumonie
BPCO
Inflammation chronique de la bronche qui entraine une colonisation bacterienne va produire un
obstacle dans la bronche, entrainant la BPCO.

L’exacerbation consiste à une inflammation aigue :
- Nouvelle bacterie
- Viral
- Aéorcontaminant comme le tabac
Entraine une pullulation bactérienne.
On a tendance a proposer un nouveau antibiotique si nouvelle bacterie.
Etiologie
- Bronchite aigue
o Chez le sujet sain
o Virus
o Pas d’antibiotique
- Pneumonie
o Sujet sain
o Agent infectieux
Bactérie non nécrosante
Spretococcus pneumoniae
o Le plus mortel
o Le plus fréquent
La bande des trois bactéries a développement intracellulaire
o Mycoplasma pneumoniae
o Chlamydia pneumoniae
o Légionella pneumophila sérogroupe 1
Virus respiratoire
SRAS
Peu commun
Hémophilus influenzae
Myobacterium tuberculosis
o ABO type 1
- Pneumonie Abcédée
o Defense mécanique diminué (pas un sujet sain)
o Bactére nécrosantes
Staphylococcus species
Entérobactéries
Escherichia coli
Klebsiella pneumoniae
Bactérie anaérobies
Pseudomonas species
o ABO type 2
o Ne peux se développer que chez ce type de sujet
- Pneu de l’immunodéprimée (pas au programme)
o Défenses immunitaires diminuées

Deficit polynucléaires neutrophiles
Staphy sp, enterobac, pseudomonas et aspergillus
Deficit en immunoglobuline
Streptococcus pneumoniae
Haemophilus
Deficite en T
Pneumocystis
Cryptococcus
Cytomegalovirus
o Germe opportuniste
o Traitement spécifique
Facteur de rsique (important)
- Comorbidité justifiant a elle seule l’hospitalisation
o Inhalation
o Obstacle bronchique
- Comorbidité justifiant l’hospitalisation si associées (au moins 2)
o Age sup 65
o Maladie rénale chronique
o Maladie hep chronique
o Vie en institution
o Immunodépression
o Maladie cérébro-vasculaire
o Hospitalisation dans l’année
o Insuffisance respiratoire chronique
o Diabète sucré non équilibré
o Insuffisance cardiaque congestive
- Situation particulière
o Prise en charge non fiable
o Diarrhée
On ne donne pas de médicament ORAL (per os)
Diagnostique
1) Préciser l’état des défenses de l’hôte
2) Identifié la pathologie respiratoire
3) Identifier ou présumer du germe en cause
a. Pneumocoques
i. Tout terrain
ii. Pas d’épidémie
iii. Début brutal
iv. Fièvre élevé
v. Frissons
vi. Syndrome de condensation alvéolaire unique et systématisé
vii. Choc précoce possible
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%