systolique » et insuffisance cardiaque

Pôle C – Cardiologie 19/03/2008
1
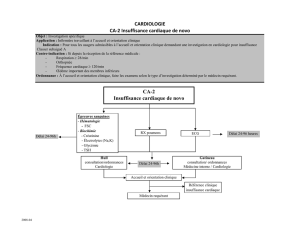
Insuffisance cardiaque (1/2)
OBS…ICC
Homme, 60 ans, faisant partie des « gens du voyage », peu soigneux de sa santé,
hypertendu depuis plusieurs années (HTA non traitée - notion de chiffres de l’ordre de 16/9
18/10 sans plus de précision),
se sait atteint d’une anomalie cardiaque imprécise, mais qui avait justifié une
échocardiographie il y a 2-3 ans (le compte rendu succinct qu’il apporte lors de la
consultation indique : « une hypertrophie ventriculaire gauche concentrique modérée avec
dilation du VG également modérée, sans autre anomalie notable »).
Le motif de la consultation est qu’il se trouve essoufflé depuis 6-8 mois pour des efforts de
moins en moins importants.
Il a constaté une prise de poids d’environ 4 Kg en 1 mois.
Examen :
Pouls 105 BPM, TA 10/7, extrémités froides
Rythme à trois temps évoquant un bruit de galop,
Souffle holosystolique apexo-axillaire 2/6ème, doux, en jet de vapeur,
Râles crépitants aux deux bases pulmonaires,
Œdème prenant le godet, blanc, mou, localisé aux deux chevilles
Bord inférieur du foie mousse, mal perçu ; reflux hépato jugulaire franc.
1) Quel diagnostic évoque ce tableau ?
Ce diagnostique évoque une insuffisance cardiaque globale (c'est-à-dire droite et gauche).
Insuffisance cardiaque droite car :
Œdème des membres inférieurs : due à la stase veineuse
Gros foie, reflux hépato-jugulaire : due à l’augmentation de la pression cave car le
cœur droit n’accepte pas le retour veineux.
Insuffisance cardiaque gauche :
Dyspnée (même si l’insuffisance cardiaque droite s’accompagne aussi souvent de
dyspnée).
2) Quelle différence entre insuffisance cardiaque « systolique » et
insuffisance cardiaque « diastolique » ?

Pôle C – Cardiologie 19/03/2008
2
A droite, on a une insuffisance cardiaque diastolique : on a un défaut de remplissage du
ventricule gauche. On a une altération de la fonction de remplissage qui donne une
adiastolie. Ex classique d’adiastolie est la péricardite constrictive (rare).
En cas d’hypertrophie ventriculaire gauche (HVG), on a une rigidification du muscle. On a
alors une difficulté de remplissage. C’est fréquent car c’est une conséquence de
l’hypertension.
A gauche, on a une insuffisance cardiaque systolique. On a une baisse du volume d’éjection
systolique par altération de la fonction systolique. Le témoin en est la mesure de l’éjection.
Comme on a une dilatation, on a un défaut d’éjection.
3) Comment expliquer la tachycardie, les extrémités froides ?
Par une HYPERSTIMULATION du et du SRAA (Système Rénine Angiotensine Aldostérone).
Initialement c’est un mécanisme compensateur pour maintenir le débit. Le sympathique
stimule le système SRAA. On a aussi une vasoconstriction périphérique pour permettre de
maintenir un débit correct.
Le problème est que ces mécanismes vont s’emballer. Ils seront trop stimulés. La plupart des
traitements réduisant la mortalité visent à bloquer ces deux système :
: Béta bloquants
SRAA : IEC, ARA2, Antialdostérone.
C’est la base du traitement en cas de fonction systolique altérée (efficacité +++ pour la
survie)
En fait l’augmentation des résistances périphériques en excès va gêner la fonction
myocardique. Le SRAA va augmenter la fibrose et provoquer des troubles du rythme.
(Ce sont des signes dit de choc périphérique - à ne pas confondre avec le collapsus TA)
4) La TA égale 10/7 : S’agit-il d’un collapsus ?
Il peut s’agir d’un collapsus dans la mesure où la TA habituelle du patient est bien plus
élevée ; tout dépend de la rapidité avec laquelle la TA s’est abaissée.
Les extrémités froides, la pâleur, les sueurs : ce sont des signes d’hyperstimulation
sympathique. Ce sont des signes de choc périphérique.

Pôle C – Cardiologie 19/03/2008
3
Le collapsus : c’est un effondrement de la tension artérielle (TA). En réaction, on a une
décharge et donc des signes de chocs périphériques. Mais le collapsus, c’est grave alors
que des signes de choc périphérique, ça peut ne pas l’être (comme quand on se tape sur un
doigt avec un marteau). Il faut donc interpréter le collapsus en fonction de la TA.
Ici la TA est a 10/7. Or dans un collapsus, on a un effondrement de cette tension. C’est
possible ici car le patient dit qu’il était hypertendu. Il faut chercher en pratique s’il existe
une cause de TA diminuée (ex : suite à une hémorragie).
5) Est ce qu’un traitement par IEC est envisageable ?
Oui, car les résistances systémiques (RS) sont probablement élevées du fait que dans l’IC il
existe une hyperstimulation du système sympathique.
Les RS= TA / DC ; ainsi une TA normale peut être maintenue malgré une diminution du débit
cardiaque, du fait d’une vasoconstriction périphérique (qui augmente les RS)
C’est ainsi qu’on explique l’effet bénéfique des IEC (au moins une partie !)
IC => hyperstimulation sympathique => augmentation des résistances périphériques
Il faut bloquer ces systèmes.
6) Le malade a pris 4 Kg en un mois. Comment expliquer ce phénomène ?
Par inflation hydro sodée (rétention de sel par la rein grâce au SRAA)
7) Quelle mesure thérapeutique à discuter ?
Indication de diurétique
Et d’un régime sans sel
En revanche pas d’indication de restriction hydrique (seule indication dans l’IC très
évoluée avec hyponatrémie < 120 mmol/l)
A propos des natriurétiques : logiquement, pour contrer le SRAA, on devrait utiliser des
antialdostérone. Or dans la pratique, il apparait que les diurétiques de l’anse sont beaucoup
plus efficaces. Pourtant, d’un point de vue physiologique, ils hyper stimulent le SRAA
puisqu’ils diminuent le volume d’eau.
On sait que les antialdostérone améliorent la survie. Pour les diurétiques de l’anse, on n’a
pas d’étude mais on sait qu’ils sont efficaces en clinique.
Il y a une différence entre traiter les symptômes et améliorer la survie. On n’a pas de
réponse sur les diurétiques aujourd’hui mais on commence à s’en méfier.
8) Le dosage du BNP a-t-il un intérêt ici ? Si oui, lequel
Le BNP est une hormone libérée par le muscle cardiaque quand il y a une distension. Si c’est
les oreillettes qui se dilatent, elles produisent du FAN (Facteur Atrial Natriurétique). Si c’est
le ventricule qui est distendu, on a sécrétion de BNP.
Ces deux hormones sont des vasodilatateurs et des natriurétiques. Ils contrebalancent le
SRAA excessif. Logiquement, il n’y a donc pas de problème puisque c’est hormones
contrebalancent le SRAA et l’empêchent de s’emballer. Malheureusement ce système est
moins efficace que le SRAA.

Pôle C – Cardiologie 19/03/2008
4
L’angiotensine provoque une rigidité au remplissage par fibrose réactionnelle.
Au final, la BNP est intéressante car elle a un but pronostic ici. Elle est d’autant plus secrété
que l’atteinte cardiaque est importante.
Peptides natriurétiques
Le peptide natriurétique de type A
: est secrété par les oreillettes
Le peptide natriurétique de type B
: est secrété par les ventricules
Le peptide natriurétique de type
C: est secrété par l’endothélium
vasculaire,
en réponse à une augmentation
de la pression de remplissage et
des forces d’étirement pariétal
(shear stress).
Ces hormones, de demi vie
courte, provoquent une
natriurèse et une
vasodilatation, et s’opposent
au SRAA et à l’endothéline.
From: Baughman: N Engl J Med,
Volume 347(3).July 18, 2002.158-159

Pôle C – Cardiologie 19/03/2008
5
9) Etiologies à discuter et comment les mettre en évidence ?
HTA : elle est connue et était déjà responsable d’une HVG concentrique à l’écho il y a
2-3 ans. Il peut s’agir de la seule cause mais on ne peut l’affirmer rechercher
systématiquement les autres causes :
Valvulopathies - Insuffisance Mitrale (IM) ? Le Souffle Systolique (Souffle
holosystolique de pointe qui irradie dans l’aisselle) est typique d’une IM, mais il peut
s’agir d’une IM fonctionnelle. L’insuffisance mitrale fonctionnelle est due à la
dilatation du ventricule gauche. Dans ce cas le Souffle Systolique devrait régresser
après traitement.
De toute façon une échocardiographie doit être réalisée pour évaluer la réalité,
l’importance et le mécanisme de cette IM.
Coronaropathie – prévalence élevée d’athérosclérose car sexe masculin, âge et FDR
risque présent (HTA).
ECG de repos : on recherche des stigmates d’infarctus. Voire épreuve d’effort -
thallium - coronarographie (ceci sera à discuter étape par étape en cardiologie).
L’échographie sera l’examen de base (après l’ECG et la RxP)
Ici, la cause de la cardiopathie est multifactorielle car on sait qu’il y a déjà un retentissement
de l’HTA (HVG), qu’il y a une IM ;
Une fois le bilan terminé on saura s’il y a aussi une participation coronaire et quelle est
l’importance de l’atteinte valvulaire.
10) L’écho montre une épaisseur de paroi égale à 13 mm (épaisseur
normale =10mm) de façon concentrique et le diamètre du VG = 60
mm (nle ne dépasse pas 45 mm) : comment expliquer cela ?
11) Y a t il des mesures thérapeutiques envisageables pour éviter la
poursuite de ce phénomène ou le faire régresser ?
12) Sur quels éléments établir un pronostic ?
13) Quel traitement ?
 6
6
1
/
6
100%