Complication des abords veineux

Complication des abords veineux
Dr Claude Level, Alain Bernardy, Dr Odile Pillet, Pr Jean-Claude
Favarel-Garrigues
Service de réanimation médicale A, hôpital Pellegrin, place Amélie-Raba-Léon, 33076
Bordeaux cedex.
Plan :
Compléments :
Accès veineux percutanés : notions
essentielles
Complications
Points forts à comprendre
Points forts à retenir
Antibiothérapie en fonction du germe et de sa
sensibilité et Prévention des infections
nosocomiales sur cathéter
Complication des
abords veineux
Accès veineux percutanés : notions essentielles
Méthodes et matériels
Les différentes techniques d'abords veineux sont décrites dans une autre question et
ne sont pas abordées ici.
Une utilisation bien codifiée et une technique rigoureuse semblent indispensables à
la réalisation de ce geste dont la réussite dépend aussi de l'expérience de l'opérateur.
Le capital veineux périphérique, important, (essentiellement membre supérieur,
inférieur et jugulaire externe) d'abord plus facile et moins sujet aux complications,
doit être privilégié à l'accès veineux central. En cas d'accès veineux périphérique,
l'abord au membre supérieur est préférable, la ponction des veines les plus distales
étant choisie en première intention. Au membre inférieur l'accès veineux comporte
plus de risques d'infection et de thrombose. Le cathétérisme de la veine jugulaire
externe est inconfortable et le débit peut dépendre de la position, ce qui en limite
l'utilisation.
Les voies veineuses profondes peuvent être classées en fonction de leur durée
d'utilisation présumée. On distingue ainsi les cathéters à émergence cutanée, le plus
souvent transitoires, et les voies implantées pour des traitements de longue ou très
longue durée.
Plusieurs types de cathéters centraux sont donc utilisables : des cathéters à
émergence cutanée, " standards ", (pour sous-clavière, jugulaire interne et fémorale)
à une ou plusieurs lumières, des chambres implantables de type " port a cath " et
enfin des voies veineuses profondes posées à partir d'un accès veineux périphérique
type " drum ".

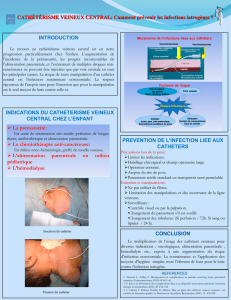
Principales indications
Les indications des voies veineuses centrales correspondent aux limites des voies
veineuses périphériques :
- impossibilités d'utilisation d'un réseau veineux périphérique difficilement
accessible (collapsus, œdème, obésité) ou contre-indication (infections
locorégionales),
- perfusion de solutés veino-toxiques et (ou) hyperosmolaires,
- nutrition parentérale prolongée,
- mesure et surveillance de la pression veineuse centrale (PVC) et (ou) des pressions
cardiaques droites par une sonde de type Swan Ganz,
- nécessité d'un débit important par exemple pour l'épuration extrarénale.
Il convient de rappeler qu'une voie veineuse de bon calibre (14 à 17 Gauge) présente
un débit de remplissage tout aussi efficace qu'une voie veineuse centrale.
Complications
Quel que soit l'abord veineux, les complications possibles sont :
- mécaniques (liées à la ponction ou au cathéter lui-même),
- infectieuses,
- thrombotiques.
En pratique, les complications des accès veineux périphériques sont plus fréquentes
mais plus bénignes que les complications des accès veineux centraux.
Certaines complications peuvent avoir des suites médico-légales.
Complications mécaniques
1. Complications mécaniques liées à la ponction
Les voies veineuses périphériques
- La blessure vasculaire, fréquente, bénigne, se traduit par un hématome au point de
ponction.
- La perfusion extraveineuse, immédiatement à la ponction ou retardée, se traduit
par un œdème localisé voire une nécrose sous-cutanée si le perfusat est cytotoxique.

L'abord veineux doit être retiré immédiatement.
- L'injection intra-artérielle survient préférentiellement lors des ponctions au pli du
coude. L'injection de produits toxiques peut provoquer un spasme artériel avec
ischémie sous-jacente.
Dans toutes ces circonstances, des signes d'hématome imposent une surveillance
attentive et des soins spécifiques chez les patients recevant un traitement
anticoagulant.
Les voies veineuses centrales
- Le pneumothorax : c'est la complication la plus classique des voies veineuses sous-
clavière et jugulaire interne. Il résulte de la blessure du dôme pleural. Sa prévalence
est estimée de 1 à 5 % selon les séries, la voie d'abord choisie (plus fréquent en
sous-clavier) et l'entraînement de l'opérateur.
Immédiatement suspecté la ponction ramène de l'air à la seringue, sa découverte
peut aussi être retardée (cas le plus fréquent), ce qui impose un contrôle
radiographique à distance de la ponction (fig. 1).
Le risque est moindre si l'ampliation du dôme pleural est réduite c'est-à-dire en
expiration chez un patient en ventilation spontanée, ou lors du débranchement
momentané du ventilateur chez un patient ventilé artificiellement.
La survenue de cette complication interdit toute ponction controlatérale en raison du
risque gravissime que ferait courir un pneumothorax bilatéral.
- L'échec : plus qu'une complication, il s'agit d'un incident dont la fréquence varie de
1 à 10 % même avec un opérateur entraîné. L'échec est dû aux variations
anatomiques et plus fréquent en cas de défaut de remplissage, notamment en ce qui
concerne la veine jugulaire interne.
La répétition des tentatives augmente le risque de complications plus graves, en
particulier de pneumothorax.
- Les ponctions de tissus de proximité : la blessure artérielle est la plus fréquente de
ce type de complication (plus observée en jugulaire interne qu'en sous-clavier). Elle
est responsable d'hématomes le plus souvent bénins si l'artère est accessible à une
compression (veine jugulaire interne et fémorale). Elle peut être responsable
d'hématomes plus graves, surtout s'il y a un trouble de l'hémostase. Un hématome
cervical peut provoquer une asphyxie par compression trachéale. Des troubles
neurologiques périphériques par compression ou centraux par dissection artérielle,
peuvent être décrits. Enfin il convient de noter les risques de collapsus
hémorragique secondaire à une déplétion volémique importante.
En cas d'abord sous-clavier deux complications rares, hémothorax et
hémomédiastin, ont été décrites (fig. 2).

La blessure du canal thoracique est également une complication rare qui concerne
essentiellement l'abord jugulaire interne haut. Elle peut provoquer une lymphœcèle
pouvant nécessiter une ligature chirurgicale.
Les lésions nerveuse sont surtout rencontrées lors du cathétérisme de la veine
jugulaire interne soit par lésion directe (plaie nerveuse) soit par compression d'un
hématome au niveau du plexus brachial, du ganglion stellaire (syndrome de Claude
Bernard Horner), du nerf phrénique (paralysie diaphragmatique) ou paralysie du
nerf récurrent droit (paralysie homolatérale de la corde vocale).
2. Complications mécaniques liées au cathéter
Les voies veineuses périphériques
La veinite est une des complications les plus fréquentes des accès veineux
périphériques.
Le diagnostic est évoqué devant une rougeur et une douleur associées à un œdème
inflammatoire en regard du trajet veineux, avec ou sans fièvre. Les facteurs
favorisant sont une mauvaise qualité du réseau vasculaire du patient, la nature du
perfusat, l'ancienneté de l'accès veineux et une possible infection sous-jacente
associée.
On préconise l'ablation du cathéter, la surélévation du membre et des pansements
alcoolisés. Si une voie veineuse est indispensable, elle sera installée sur le membre
controlatéral ou sur un autre axe vasculaire homolatéral plus proximal.
Les voies veineuses centrales
- Les fausses routes et les trajets aberrants : plusieurs situations doivent y faire
penser : débit de perfusion insuffisant, coudure du guide lors de son retrait (méthode
de Seldinger), introduction " laborieuse " du cathéter. Ces accidents peuvent
intéresser tout le réseau veineux profond mais sont moins fréquents en sous-clavier
gauche et en jugulaire interne droit. Confirmés par une radiographie, ils nécessitent
l'ablation ou le retrait partiel du cathéter, parfois guidé en scopie. Il existe des
observations d'épanchements pleuraux avec pneumothorax (fig. 3) ou
d'épanchements péricardiques de solutés lipidiques, ioniques ou d'autres produits de
perfusion, secondaires au passage du cathéter dans la cavité séreuse.
- La perforation cardiaque : elle est évidemment une des complications les plus
graves, en général secondaire à l'introduction brutale d'un cathéter trop rigide ou
poussé trop profondément, plus rarement en rapport avec un amincissement
pathologique de la paroi d'une cavité cardiaque. Immédiat ou d'apparition retardée
par rapport à la ponction, le tableau clinique est celui d'un hémopéricarde ou d'une
tamponnade rapidement fatale en l'absence de traitement. Le diagnostic repose sur
l'échocardiographie en urgence. Le traitement est un drainage chirurgical par
péricardotomie.
- L'embolie de cathéter : elle correspond à la migration du cathéter dans le système

veineux profond, consécutive à une erreur technique (cisaillement du cathéter par le
biseau de l'aiguille de ponction) ou à une défaillance du matériel (désunion du
cathéter et de son raccord : ce type d'incident doit être signalé aux organismes de
matério-vigilance). Le plus souvent bien tolérée, l'embolie de cathéter peut générer
des complications plus graves : troubles du rythme, thrombose, perforations
cardiaques… Le diagnostic est confirmé par la radiographie thoracique et (ou)
l'échocardiographie. Le traitement repose sur l'exérèse du cathéter par chirurgie
traditionnelle ou par radiologie interventionnelle sous scopie à l'aide d'une sonde
lasso (fig. 4).
- L'embolie gazeuse : elle est définie par le passage d'air du milieu extérieur dans le
réseau veineux, favorisé par la négativité des pressions veineuses intrathoraciques
lors de l'inspiration. Cette migration d'air peut s'observer à toutes les étapes de la
mise en place d'une voie veineuse profonde, de la ponction à la mise en route du
perfusat : ouverture accidentelle de la ligne veineuse, utilisation de flacons rigides
pour la perfusion, utilisation de pompes péristaltiques dépourvues de système
d'alarme adéquat.
La gravité du tableau clinique dépend de la quantité d'air embolisé allant des formes
mineurs asymptomatiques ou pauci-symptomatiques aux formes graves avec un
tableau de détresse cardio-respiratoire et (ou) neurologique (convulsions et coma).
L'auscultation cardiaque révèle rarement le classique mais exceptionnel " bruit de
rouet ". Le diagnostic est parfois confirmé à l'échocardiographie (signal
hypoéchogène dans les cavités droites) ou en scopie. En fait, il y a des circonstances
où l'embolie gazeuse est reconnue formellement, et d'autres beaucoup plus
fréquentes, où il s'agit de l'hypothèse retenue pour expliquer une complication
neurologique, cardiologique ou respiratoire inattendue et sans autre explication
évidente après la pose de l'abord veineux central. Le traitement nécessite la mise
immédiate du patient en décubitus latéral gauche déclive (favorisant la rétention de
l'embol aérien dans le ventricule droit), l'aspiration de l'air restant dans le cathéter en
place, l'oxygénation du patient et si possible la mise en route immédiate d'une
oxygénothérapie hyperbare.
- La thrombose du cathéter, cruorique, ou non cruorique (précipitation du perfusât),
est évoquée devant une diminution ou un arrêt de la perfusion. La sauvegarde de
l'abord veineux peut être tentée par l'aspiration simple à la seringue, ou par
l'utilisation de fibrinolytiques in situ si la thrombose est d'origine cruorique (1 à 2
mL d'urokinase en fonction de sa taille et de son diamètre).
- Complications particulières aux chambres implantables : hématome au point de
ponction favorisé par un trouble de l'hémostase, nécrose cutanée par diffusion d'un
produit irritant, thrombose de la citerne en l'absence d'entretien (en fonction des
équipes verrouillage à l'héparine ou au sérum physiologique sous pression), rotation
de la chambre avec coudure du cathéter nécessitant alors son ablation.
Complications infectieuses
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%