TD la dépression

09.03.2010
UE.2.6.S2
1
TD : La dépression
Identité du patient
Mr T, marié 2 enfants (adolescents : le père peut se sentir inutile, mauvaise image de soi),
professeur de français dans un collège (présence d’adolescents). Il a été muté, et cela s’est
avéré difficile pour lui.
ATC :
o Syndrome dépressif en 2001 difficultés professionnelles. Il a été traité par des AD
mais n’avait à ce jour pas été hospitalisé (pas de suivi psy).
o Asthme allergique saisonnier.
Hypotension : 9.5/7
HL (Hospitalisation Libre)
- Douleur morale
« Je ne suis pas bon à grand-chose » perte de l’estime de soi
« je suis un poids pour me femme » notion de culpabilité
« je ne suis plus capable de travaillé perte de l’estime de soi
« je n’ai le courage de rien faire » → propos très négatif
Perte de plaisirs, perte des intérêts : « à quoi bon, je m’ennuie »
- Ralentissement psychomoteur
Visage figé et sans expression
Démarche ralenti
Difficulté à se concentré/de compréhension (répéter les choses, élocution lente…)
Temps de latence pour répondre
- Anxiété
« je rumine et je m’inquiète »
« j’ai peine à m’endormir »
- Perturbation relationnelles
Détérioration conjugale
Refus des invitations des amis/famille → interactions sociales
Troubles du caractère : irritable et impulsif
Temps de latence pour répondre
Il se sent peut affecter
- Risque de suicide
« j’aimerai mieux en finir tout de suite »
(refus alimentaires)
(non prise de mdt)

09.03.2010
UE.2.6.S2
2
- Signes somatiques
Troubles du sommeil
Sommeil non réparateur → fatigue
Se recouche après la seule activité du matin
Troubles de l’appétit, perte de poids (-12kg en qqs mois)
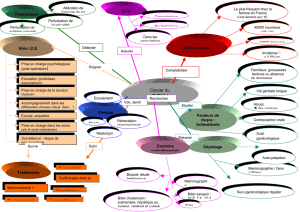
Dépression
Perturbation de
l’estime de soi
Risque de
suicide
Perturbations
relationnels
Douleur moral
Anxiété
Symptômes
somatiques
Perte de l’appétit
Ralentissement
psychomoteur
Troubles du
caractère
Perte de poids
Carence/faiblesse/
vertige
Perte de
plaisir
Notion de
culpabilité
Fatigue
Risque de
chute
Irritabilité / troubles
de l’humeur
Isolement
Perturbation
interaction sociale
Perturbation
dynamique familiale
Déficit en soins
personnels
Perturbation des
opérations de la pensée
Tr. du
sommeil
Déficit nutritionnel

09.03.2010
UE.2.6.S2
3
Diagnostic
Objectifs
Actions
Déficit nutritionnel
D’ici 1 semaine, Mr. T mangera
la totalité de son repas
- Expliquer l’importance de
se nourrir
- Etablir les besoins
quotidiens
Trouble du sommeil liée à la
dépression
Mr. T se sentira moins épuisé et
dormira moins la journée
- Favoriser la relation
- Le laisser se reposer
Perturbation de l’estime de soi
liée à la douleur morale se
manifestant par ses dires
D’ici 10 jours, Mr. T sera
capable de nommer au moins 2
de ses qualités
- Valoriser ce qui a été fait
- Etablir une relation de
confiance
- Encourager ses progrès
- Expliquer que la maladie se
guérit
Déficit en soins personnels
Mr. T sera capable d’effectuer
seul les actes de la vie
- Stimulation
- Inciter la personne à se
concentrer sur une tâche
mais arrêter en cas de
fatigue
- Adapter l’environnement
- Etablir une relation
maternante
Perturbation des actions de la
pensée se manifestant par un
temps de réponses, une
incapacité à lire le journal
D’ici 2 jours, Mr. T lira et
comprendra les gros titres du
journal
- Faire des activités de
décryptage sur le journal
- Répéter, faire des phrases
courtes et claires
- Questions fermées ou par
choix multiples si possible
- Proposer des activités
courtes et stimulantes

09.03.2010
UE.2.6.S2
4
1. Objectifs et actions de soins : prévention du risque suicidaire
DI : risque de suicide lié à la dépression
Objectifs
Actions
- Mr. T ne se suicidera pas
- A la fin de l’hospitalisation Mr.
T n’aura plus envie de se
suicider
- Au bout de X semaines, Mr. T
retrouvera confiance en lui et
son estime personnel
- Au bout de qqs semaines Mr. T
aux activités proposés par le
service
- Informer tous les membres du personnel que la personne a
des tendances autodestructives
- Evaluer le risque du suicide
- Prendre des mesures de sécurité (enlever objets tranchants,
appareils électriques, poignets de fenêtre, douche :
pommeaux)
- Effet Velcro : retrouve les points d’attaches (amis & famille)
- Etre disponible, écoute, sécurisé, rassuré, instaurer une
relation de confiance
- Conseiller un soutien psychologique, proposer des numéros
de téléphone d’associations
- Maintenir/Favoriser les relations sociales avec les autres
résidents, + le stimuler aux activités du service, et lui
proposer de partager sa chambre avec un autre patient
- Inciter le patient à exprimer ses sentiments, sa colère
- Surveillance concernant sa présence au service
- Décoder les messages de détresse : changement d’humeur
brusque
2. Eléments généralisables et transférables à d’autres situations dans le cadre de prévention
du risque suicidaire
- Sécuriser l’environnement
- Surveillance attentive
- Evaluer le risque de suicide
- Relation de qualité
- Maintenir le dialogue
- Mettre en œuvre une relation d’aide
- Parler avec le sujet sans détour de sa TS, envie de suicide : les causes, facteurs déclenchants,
solutions envisageables ? Les moyens ?
- Etre présent physiquement et psychiquement
- Décoder les messages de détresse
- Campagne de sensibilisation
- Surveillance d’évolution des symptômes
1
/
4
100%