p2-ue5-perrin-physiologie-cardiovasculaire-1-word

UE5 – Perrin
Physiologie cardiovasculaire
I. Régulation de la pompe cardiaque
1. Déterminants du VES
DC = FC x VES
Les déterminants du VES = Volume d’Ejection Systolique sont :
La précharge
La fonction pompe ventriculaire : performance diastolique, performance systolique
La post-charge
A. La Précharge
Ensemble des facteurs qui contribuent à créer la contrainte = stress :
qui s’exerce sur la paroi ventriculaire en télédiastole
juste avant la phase de contraction isovolumétrique
Il s’agit de l’étirement de la paroi, du remplissage (volume ou pression de remplissage selon les situations
cliniques).
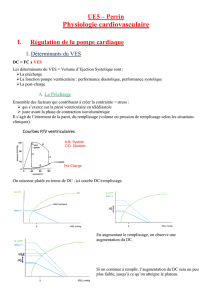
On raisonne plutôt en terme de DC : ici courbe DC/remplissage.
En augmentant le remplissage, on observe une
augmentation du DC.
Si on continue à remplir, l’augmentation du DC sera un peu
plus faible, jusqu’à ce qu’on atteigne le plateau.

Au final 2 situations possibles :
Soit le remplissage est efficace, et augmente le DC → patient précharge dépendant
Soit on se situe au niveau du plateau → on aura beau remplir, le patient ne va plus rien gagner en terme
de DC.
Là on se trouve sur la partie ascendante de la courbe de
Starling. La précharge-dépendance signifie que le débit
dépend de la précharge, et la précharge-indépendance, que le
débit ne dépend pas de la précharge.
B. Fonction de POMPE ventriculaire
Il y a 2 caractéristiques à connaître: fonction systolique et fonction diastolique :
• Performance systolique
C'est la contractilité, l'état inotrope du
myocarde: il s'agit de la droite
d’élastance sur la courbe P/V.
• Performance diastolique
C'est l'effet lusitrope du myocarde, c’est
donc la recapture du calcium.
Sur la diapo, mais le prof n’en parle pas:
Diastole cardiologique : relaxation
isovolumique + remplissage ventricule.
(= effet lusitrope positif)
Au niveau moléculaire, capacité à faire
baisser la concentration de Ca++
intracellulaire (recruter du calcium).
Phosphorylation de protéines du SR,
phospholamban en particulier, qui augmente la vitesse de réabsorption de Ca.
Lusitrope positif : La courbe initiale est en pointillée. S’il y a une amélioration de la relaxation, il va y avoir
un double bénéfice : meilleur remplissage + moindre pression de remplissage. Autrement dit, il y a un
meilleur étirement du cœur, donc une meilleure performance et c’est moins délétère car il a y une pression
de remplissage moins élevée (sachant que si elle est trop élevée, elle peut provoquer une gêne pulmonaire,
un œdème pulmonaire).
Lusitrope négatif : on a des volumes plus faibles (moins remplis) mais avec des pressions plus élevées.
L’état lusitrope du cœur, c’est quelque chose d’important à connaitre, parce que ça met le cœur dans une
bonne condition. C’est quelque chose qui impressionne à l’échographie. C’est aussi un élément qui permet
de guider la thérapeutique.

2. Post-charge
Ensemble des facteurs qui contribuent à créer la contrainte (= stress), qui s’exerce sur la paroi ventriculaire
pendant la phase de contraction (isovolumique + éjection)
Ensemble des facteurs qui s’opposent à l’éjection VG = Impédance d’entrée de l’aorte.
En gros, la post-charge c’est la contrainte à l’éjection. Elle est donc surtout dépendante des résistances
vasculaires.
Les 3 (précharge, fonction pompe, post charge) sont en interdépendance. La précharge va modifier la
fonction pompe. S’il y a une meilleure éjection, on va voir une augmentation de pression artérielle, donc à
terme, une augmentation de post-charge. Et on sait que quand cette dernière augmente, on a une dilatation
cardiaque = augmentation de précharge.
A chaque fois que vous avez une manœuvre/action thérapeutique, vous devez voir comment ces 3 variables
se modifient.
3. Précharge, état inotrope, post-charge: interrelation des 3 composantes
Le VES dépend de la précharge, de la contractilité, et de la post charge. Les 3 sont en relation.
La précharge détermine en partie la force de contraction générée par le ventricule.
Si on augmente la contractilité (= inotropisme) on obtient un meilleur débit et une meilleure pression
aortique.
Ce qui implique une augmentation de la post charge, car un plus grand volume passe par les mêmes
vaisseaux, la résistance va augmenter.
L’augmentation du débit Ao va augmenter le retour veineux et donc la précharge.
II. Débit cardiaque et retour veineux
Objectifs du travail cardiaque
Apporter O2 aux organes périphériques, assurer l'adéquation besoins-apports.
Système clos artério-veineux
Les systèmes en série sont : VD, circulation pulmonaire, VG.
Et les systèmes en parallèle : Circulation régionales.
1. Débit cardiaque : définition, mesure et valeurs normales
A. Définition hémodynamique
DC = FC x VES
DC = Volume de sang par minute (débit cardiaque)
VES = Volume d’éjection systolique
FC = Fréquence cardiaque/min
IC = DC / Sc
IC = Index cardiaque rapporté à la surface corporelle
Sc = surface corporelle
B. Définition physique
On peut aussi déterminer le débit cardiaque de manière physique, comme en électricité U=RI
La Loi de Poiseuille dit que, pour un fluide parfait, à faible viscosité, si l’écoulement est laminaire :

DC = (PAom-POD) / RVS
ΔP = Gradient de pression motrice, en mmHg, c'est la pression entre l'aorte et l'oreillette droite.
R= résistances vasculaires systémique
Cette formule est intéressante car elle permet de faire apparaître les RVS.
Si on diminue les résistances vasculaires systémiques, on va donc pouvoir augmenter le débit cardiaque.
C. Valeurs normales
Le DC varie entre 3 et 4L/mn et l'indexation de 2.5 à 4.5 l/mn/m2
Le DC d'une femme est inférieur à celui d'un homme (moins 15 à 20 %).
Après indexation, le DC est identique.
Le DC diminue avec l'âge de 40 à 50 % entre 20 et 80 ans (c’est physiologique)
L'Index diminue de 20 % de la position couchée à position debout immobile : accumulation de sang
dans les membres inférieurs (= diminution RV)
DC augmente linéairement (donc directement proportionnel) avec la consommation d’O2.
Il y a une sorte d’asservissement : les muscles et les organes se mettent à consommer de l’O2 => le système
nerveux autonome augmente le débit cardiaque pour satisfaire les besoins (c’est ce qu’on va rechercher
quand on fait de la réanimation: car un des objectifs est d’avoir un débit cardiaque qui satisfasse les besoins
généraux du corps. On essaie d’adapter le débit en fonction de la consommation en O2 du patient: meilleure
façon de faire survivre son patient).
Aux efforts maximums peuvent correspondre un DC proche de 30 L/ mn
2. Retour veineux
A. Retour veineux / réservoir veineux
Le retour veineux va servir «d’amortisseur».
• Le cœur est une pompe à éjection intermittente. Si
cette pompe est branchée sur une tuyauterie rigide, elle
ne peut pas fonctionner.
Il faut une espèce d’amortisseur = le système veineux.
• L’interposition d’un réservoir permet à la pompe de
fonctionner. C’est le réservoir veineux, l’essentiel du
volume vasculaire. Il représente 2/3 du volume sanguin.
On a, à nouveau une courbe de débit cardiaque, ici en fonction de la fréquence cardiaque.
On voit que le débit cardiaque a un maximum en fonction de la fréquence. Au délà d’une certaine valeur,
l’augmentation de fréquence ne s’accompagne plus d’une augmentation de débit.
Il y a essentiellement 2 facteurs, qui limitent cette augmentation.
2 notions :
➔ Rôle majeur du réservoir veineux dans le DC :
Le DC est couplé à la FC. Quand la FC augmente, le DC augmente donc la diastole se raccourcit et
donc le temps remplissage se raccourcit aussi.
➔ Fréquence maximum au-delà de laquelle le cœur ne peut augmenter son débit :

La FC maximale théorique est de 220-âge, mais le DC est maximum dès 140/ min
- limite au retour veineux (ce qui va gêner le débit cardiaque c’est essentiellement le retour veineux)
- l'augmentation de la fréquence se fait au dépend de la diastole, qui se raccourcit, ainsi il y a une réduction
du temps de remplissage myocardique.
B. Pression motrice du retour veineux
Selon Poiseuille, Qc (débit) = ΔP / R
Qu’est ce qui détermine le retour veineux ? C’est la différence de pression entre la périphérie (sortie des
capillaires, début des veinules) et le cœur.
Pour le réseau veineux : ΔP = P ms – P OD (entre la fin du réseau capillaire et OD)
Pms= P moyenne systémique = P à sortie du réseau capillaire = gradient de 8 mmHg = pression du système
circulatoire à l’arrêt du débit cardiaque.
Mesurée expérimentalement chez l’animal anesthésié en provoquant un arrêt cardiaque par fibrillation
ventriculaire, le temps requis pour l’induction d’une vasoconstriction généralisée, activation réflexe du SN
sympathique est de 6- 8 secondes. On peut mesurer la Pms dans n’importe quel vaisseau durant ce délai.
Qc veineux = Qc artériel donc la ΔP est peu élevée, donc les R sont peu élevées (R veineuses = R artérielles
/ 20) Le réseau veineux fonctionne à pression et résistance très faible à l’écoulement. Donc c’est pour ça
qu’on a des grosses veines et des plus petites artères.
C. Courbe du retour veineux
Selon Poiseuille, Qc = DeltaP / R
Pour le réseau veineux,
Rv = (Pms-Pod) /Q
ou Q = -(Pod-Pms) / Rv
La courbe est descendante, c'est à dire que plus la pression dans l'OD
augmente, moins le RV est bon. Le RV se fait facilement si le cœur est
vide.
Pra = pression dans l’oreillette droite. Si la pression dans l’oreillette D
est nulle, puisqu’en périphérie elle est de 8 mmHg, le sang revient très
bien dans le cœur. Si on augmente la pression moyenne dans l’oreillette
D, le retour veineux va réduire.
Si on bloque le retour veineux, en augmentant la pression au niveau du cœur, il n’y a plus de retour veineux
donc plus de débit cardiaque !
La pente, ici, avec le débit et la pression c’est la pente de résistance. En bas, il y a la valeur de la pression
moyenne systémique.
Si Pod = Pms, le retour veineux s’annule.
Analyse du retour veineux :
Diminution linéaire du retour veineux lorsque Pod devient égale à Pms
Augmentation du retour veineux avec diminution de Pod
Pente élevée : 1 à 2 l/mn par mmHg
Lorsque Pod devient < 0, le retour veineux ne peut plus augmenter (collapsus des troncs veineux à
l’entrée du thorax) donc DC n’augmente pas
Si Pod < 0 alors Q = Pms/ Rv.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%