FICHE 2nd ENTRETIEN : LA PILULE DU LENDEMAIN

FICHE 2nd ENTRETIEN :
LA CONTRACEPTION D’URGENCE – "PILULE DU LENDEMAIN".
I°) IL EXISTE DEUX PRINCIPAUX TYPES DE "PILULES DU LENDEMAIN" :
1°) LES PILULES COMBINEES, COMME LE TETRAGYNON® QUI CONTIENT UN
ŒSTROGENE (ETHINYLESTRADIOL–0,05 MG) ET UN PROGESTATIF
(LEVONORGESTREL–0,25 MG).
- Posologie : les deux premiers comprimés doivent être pris dès que possible et au plus
tard dans les 72 heures. Les deux autres comprimés sont à prendre 12 heures plus tard.
- Contre-indications : absolue si antécédents thromboemboliques veineux ou artériels ; si
anomalies congénitales de la coagulation ou de thrombophilie.
- Effets indésirables : fatigue, céphalées, vertiges, nausées, vomissements rares,
douleurs abdominales basses, règles plus abondantes, métrorragies, retard de règles,
mastodynies = tension douloureuse des seins, diarrhée, accidents thromboemboliques
veineux et artériels (exceptionnels).
- Pharmacodynamique : Le mécanisme d’action n’est pas totalement élucidé. Ce
médicament pourrait retarder ou inhiber l’ovulation si elle n’a pas encore eu lieu. De plus, il
pourrait induire des modifications de l’endomètre le rendant impropre à la nidation. Par
contre, une fois l’œuf implanté, même des doses très élevées ne peuvent empêcher la
poursuite de la grossesse.
2°) LES PILULES PLUS RECENTES, COMME LE NORLEVO®, NE CONTIENNENT
QU’UN PROGESTATIF SEUL (LEVONORGESTREL–1,5 MG), CE QUI LIMITE LES
EFFETS SECONDAIRES.
- Indications : - rupture ou oubli d'un préservatif ;
- oubli du contraceptif oral au-delà du délai maximal acceptable depuis
la dernière prise ;
- expulsion d'un dispositif intra-utérin ;
- déplacement ou retrait trop précoce d'un diaphragme vaginal ou d'une
cape contraceptive ;
- échec de la méthode du coït interrompu ;
- rapport sexuel pendant la période supposée fertile lors de la méthode
de l'abstinence périodique (méthode des températures) ;
- viol.
- Posologie : le traitement nécessite la prise d'un comprimé. L'efficacité du traitement
est d'autant plus grande qu'il est mis en route rapidement après le rapport non protégé.
C'est pourquoi le comprimé doit être pris le plus tôt possible, si possible dans les 12 heures
après le rapport sexuel non protégé, et dans les 72 heures (3 jours) au plus tard après le
rapport.
Norlevo peut être pris à n'importe quelle période du cycle.

Après utilisation de la contraception d'urgence, il est recommandé d'utiliser un moyen
contraceptif local (préservatif, spermicide, cape cervicale) jusqu'au retour des règles
suivantes.
L'utilisation de Norlevo ne contre-indique pas la poursuite d'une contraception hormonale
régulière.
- Contre-indications : si allergie au lévonorgestrel.
--Effets indésirables : faibles (fatigue, céphalées, vertiges, nausées, douleurs
abdominales basses, métrorragies, retard de règles, mastodynies = tension douloureuse des
seins, diarrhée.
- Pharmacodynamique : Le mode d'action exact de Norlevo est inconnu. Aux doses
utilisées, le lévonorgestrel pourrait bloquer l'ovulation, empêchant la fécondation, si le
rapport sexuel a eu lieu dans les heures ou jours précédant l'ovulation, c'est-à-dire à la
période où le risque de fécondation est le plus élevé. Il pourrait également empêcher
l'implantation. En revanche, il est inefficace dès lors que le processus d'implantation a
commencé.
Lors des études cliniques, Norlevo a prévenu la survenue de 85 % des grossesses.
L'efficacité semble diminuée en fonction du temps écoulé depuis le rapport non protégé
(95 % à 24 h, 85 % entre 24 et 48 h, et 58 % entre 48 et 72 h). L'efficacité après 72 h
n'est pas connue.
Avec la dose utilisée, le lévonorgestrel n'induit pas de modification significative des
facteurs de la coagulation, ni du métabolisme des lipides et des glucides.
- N.B. : Nouveau dosage depuis le 19.11.2004.
La spécialité Norlevo, indiquée dans la contraception d'urgence, change de dosage et de
présentation : le comprimé est désormais dosé à 1,5 mg de lévonorgestrel (boîte de 1
comprimé) au lieu de 750 µg précédemment (boîte de 2 comprimés).
Ce nouveau dosage permet d'administrer la dose nécessaire en un seul comprimé.
En pratique :
L'efficacité du traitement est d'autant plus grande qu'il est mis en route rapidement
après le rapport non protégé.
Le comprimé doit donc être pris le plus tôt possible : si possible dans les 12 heures suivant
le rapport sexuel non protégé et au plus tard dans les 72 heures (3 jours) après le rapport.
La délivrance de Norlevo 1,5 mg ne nécessite pas de prescription médicale.
Ce médicament peut être délivré gratuitement aux mineures en officine.
Il est remboursé par la Sécurité sociale au taux de 65 %.
- N.B. : Nouvelle posologie depuis le 12.09.2003.
Le schéma posologique de Norlevo, pilule destinée à la contraception d'urgence, est modifié
avec la prise en une seule fois des 2 comprimés.
Auparavant, il était recommandé de prendre le 2e comprimé 12 à 24 heures après le 1er.
3°) REMARQUE SUR LE VIKELA® (LEVONORGESTREL) : NOUVELLE PILULE
DESTINEE A LA CONTRACEPTION D'URGENCE DISPONIBLE EN OFFICINE.
Vikela doit être utilisée dans les 72 heures suivant un rapport sexuel non protégé ou en cas
d'échec d'une méthode contraceptive.
La délivrance de Vikela, ne nécessitant pas d'ordonnance, est libre.

A la différence de Norlevo, utilisée également dans la contraception d'urgence, la pilule
Vikela n'est pas remboursée par la Sécurité sociale.
II°) LEGISLATION :
1°) LOI DU 13 DECEMBRE 2000 : "Les médicaments ayant pour but la contraception
d’urgence et non susceptibles de présenter un danger pour la santé dans les conditions
normales d’emploi ne sont pas soumis à prescription obligatoire. Afin de prévenir une
interruption volontaire de grossesse, ils peuvent être prescrits ou délivrés aux mineures
désirant garder le secret".
2°) CODE DE LA SANTE PUBLIQUE / ARTICLE L. 5134- 1. – I : --"La
délivrance aux mineures des médicaments ayant pour but la contraception d’urgence et qui
ne sont pas soumis à prescription médicale obligatoire s’effectue à titre gratuit dans les
pharmacies selon des conditions définies par décret".
- "Dans les établissements
d’enseignement du second degré, si un médecin ou un centre de planification ou d’éducation
familiale n’est pas immédiatement accessible, les infirmières peuvent, à titre exceptionnel
et en application d’un protocole national déterminé par décret, dans les cas d’urgence et de
détresse caractérisés, administrer aux élèves mineures et majeures une contraception
d’urgence. Elles s’assurent de l’accompagnement psychologique de l’élève et veillent à la
mise en œuvre d’un suivi médical".
3°) LE DECRET D'APPLICATION POUR LA DISPENSATION GRATUITE EN
OFFICINE DE LA CONTRACEPTION D'URGENCE AUX MINEURES EST PUBLIE AU
JOURNAL OFFICIEL DU 10 JANVIER 2002 :
- La délivrance par le pharmacien est précédée d'un entretien visant à s'assurer que la
situation de la personne mineure correspond aux critères d'urgence et aux conditions
d'utilisation de cette contraception.
Les modalités d'accès à une contraception régulière, la prévention des maladies
sexuellement transmissibles, l'intérêt d'un suivi médical sont autant de thèmes que le
pharmacien doit aborder avec la mineure.
Ce dernier doit également lui communiquer les coordonnées du centre de planification ou
d'éducation familiale le plus proche.
- La minorité à laquelle est subordonnée la gratuité de la délivrance est justifiée par la
simple déclaration orale faite au pharmacien par l'intéressée.
- Une fois la contraception d'urgence délivrée, le pharmacien enverra à la caisse
d'assurance maladie dont il dépend une facture établie sur une feuille de soins ne
comportant l'identification ni de l'assuré, ni du bénéficiaire et un support papier sur lequel
la vignette est collée. Cet envoi peut faire l'objet d'une transmission électronique.
- Le nombre de boîtes de médicaments délivrées entre le 1er septembre de l'année
précédente et le 31 août de l'année en cours doit être communiqué par la CNAM au
ministère chargé de la Sécurité sociale, avant le 1er décembre de chaque année.

III°) OUVERTURE :
1°) LA MAITRISE DE LA REPRODUCTION.
A°) LA REGULATION DES NAISSANCES PAR LA CONTRACEPTION.
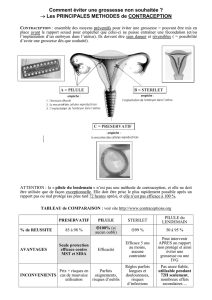
La contraception est l’ensemble des méthodes destinées à la prévention de la grossesse. Elle concerne près
de deux tiers des femmes en France. Elle doit être temporaire et réversible par opposition à la stérilisation
définitive et irréversible. Elle doit être bien tolérée, sans risques majeurs et peu coûteuse. Elle peut
s’appliquer à chaque rapport sexuel, à une période d’un cycle ou de façon permanente.
LES METHODES NATURELLES.
α°) Le coït interrompu : On parle également de la méthode du retrait, le principe est que le partenaire
masculin se retire avant l’éjaculation.
Taux d’échec
17 à 25 %
Avantages
Gratuité ; Facile à mettre en œuvre
Inconvénients
Pourcentage d’échec important ; l’homme risque
de ne pas se contrôler parfaitement ; même
avant l’éjaculation il y a des sécrétions qui
peuvent contenir des spz ; peut éventuellement
être frustrant.
β°) La lactation : Pendant la période où la mère allaite son bébé, elle n’est normalement pas féconde.
γ°) Les méthodes Ogino et Knauss : Ces méthodes reposent sur l’abstinence lors des jours de
fécondabilité théoriques.
Le principe est qu’il n’y a qu’une seule ovulation par cycle et que même s’il y en a deux, elles sont rapprochées
(vers le 14ème jour). L’ovule a une « durée de vie » de 48 heures et les spermatozoïdes peuvent survivrent
pendant environ 3 jours. On en déduit que dans un cycle idéal, il y a un risque de fécondation entre le 11ème et
le 18ème jour.
Ogino : la femme doit répertorier sur 12 cycles précédents la durée de chaque cycle et noter le plus long et
le plus court. Pour déterminer le 1er jour de fécondité, elle prend le cycle le plus court – 18 jours et pour le
dernier, elle prend le cycle le plus long –11 jours.
Exemple : sur 12 cycles - + court = 25 (-18 = 7)
- + long = 32 (-11 = 21)
il faut donc éviter les rapports entre le 7ème et le 21ème jour.
Knauss : - 1er jour de fécondité = cycle le plus court –15, -2
- dernier jour de fécondité = cycle le plus long -13
Exemple : entre le 8ème et le 19ème jour.
Taux d’échec
Jusque 15 %
Avantages
Gratuit ; pas d’effets secondaires ; rend la
femme plus « consciente » de sa fécondité
Inconvénients
Méthodes contraignantes et peu efficaces.
δ°) La méthode des températures : Lors de l’ovulation, il y a une augmentation de 2 à 3 dixièmes de
degré. Cette méthode est peu fiable.
Taux d’échec
2 à 6 %
Avantages
Gratuit

Inconvénients
Méthode astreignante et entachée de sources
d’erreurs. Son inefficacité augmente avec le
temps et la lassitude des couples ; décalage
horaire ou certaines maladies influent sur la
température corporelle.
ε°) La méthode Billings : Il s’agit de l’étude de l’aspect de la glaire cervicale. En effet la composition
de la glaire évolue au cours du cycle et elle devient filante et perméable aux alentours de l’ovulation afin de
permettre le passage des spermatozoïdes. L’abstinence est à observer pendant les 4 jours qui suivent le jour
« sommet » d’une glaire brillante, élastique et filante.
Taux d’échec
de 1 à 40 %
Avantages
Gratuit
Inconvénients
Méthode très astreignante avec des sources
d’erreurs importantes ; il faut être capable
d’apprécier soit même la qualité de la glaire ;
certains évènements comme des maladies
peuvent être source d’erreurs.
LA CONTRACEPTION LOCALE : LES METHODES CHIMIQUES.
α °) Les méthodes chimiques : On parle également de la contraception vaginale car elle consiste à
introduire au fond du vagin des principes actifs qui stoppent et détruisent les spermatozoïdes (le chlorure de
benzalkonium détruit les phospholipides des membranes des spz et le nonoxynol). Ces contraceptifs ont une
durée d’action de quelques heures et doivent être mis en place avant chaque rapport sexuel. Ils agissent en
tapissant, d’un film, toute la surface de la muqueuse vaginale.
Taux d’échec
0,3 à 5 % a.f.
Avantages
le chlorure de benzalkonium ne passe ni dans le
sang, ni dans le lait ; il n’y a pas de modification
de la muqueuse génitale, ni de la flore vaginale ;
utilisable à tous âges ; en cas de sécheresse
vaginale, l’effet lubrifiant de la crème ou de
l’ovule est appréciable. Peut protéger contre
certaines M.S.T. ( mycose, tréponème, herpes) ;
réversibilité immédiate ; simplicité
Inconvénients
Diminue le risque de grossesse sans le
supprimer totalement. Cher.
Indications
Pour les jeunes mamans qui veulent retrouver
leur équilibre hormonal après un accouchement
ou qui veulent allaiter ; pour les femmes en pré-
ménopause dont la fécondité baisse et qui ne
veulent plus des autres méthodes ; en cas de
besoin d’un contraceptif relais ; pour les
femmes qui n’ont pas de partenaires réguliers.
Contre-indication
Si lésion génitale.
Les crèmes spermicides.
Les tampons vaginaux.
Les ovules contraceptifs.
β °) Les barrières mécaniques : Le principe est d’empêcher la rencontre entre spermatozoïdes et
ovocyte, on évite ainsi la fécondation.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%