Effets du sympathique et parasympathique

La fonction cardio circulatoire
I) Anatomie du cœur
1) Situation
La paroi du cœur est formé de 3 tuniques :
- l’épicarde
- le myocarde, capacité de se contracter
- l’endocarde sur la face interne du myocarde (évite la coag du sg au contact des parois
cardiaques)
2) Cavités cardiaques
2 oreillettes, 2 ventricules
3) Circulation fœtale
cf cours sur la grossesse
Rappel : il y a 2 ouvertures, le foramen ovalé et le canal artériel qui court circuit des poumons
encore non fonctionnels.
4) Trajet du sang dans le cœur
La circulation permet le transport de l’O2 et des substrats métaboliques jusqu’aux C, le drainage et
l’élimination des déchets du métabolisme C. Elle permet aussi le passage ds l’organisme de diverses
informations immunitaires et humorales.
La circulation pulmonaire (assure les échanges gazeux) :
Le sang arrive par les 2 veines caves et le sinus coronaire OD VD poumons via les 2 artères
pulmonaires retour au cœur gauche via les 4 veines pulmonaires (seules veines à transporter du
sang oxygéné)
La circulation systémique (ravitaille l’organisme en sang oxygéné) :
Le sang arrive par les 4 veines pulmonaires OG VG aorte organes via artères systémiques
et tissus via capillaires retour au cœur par les veines systémiques.
5) Valves cardiaques
Au nombre de 4, elles assurent l’immuabilité du trajet du sang, elles s’ouvrent et se ferment en
réaction aux variations de la pression sanguine appliquée sur leur surface.
La valve mitrale OG-VG
La valve tricuspide OD-VD
La valve aortique VG – Aorte
La valve pulmonaire VD – AP
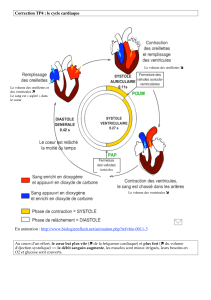
La diastole (ou remplissage des oreillettes)
1) Les oreillettes se contractent. Passage du sang des oreillettes vers les ventricules. Valves
sigmoïdes fermées.
2) Ouverture des valves mitrale et tricuspide. Valves sigmoïdes fermées.
3) Oreillettes remplies. Ventricules relâchés. Valves fermées.
La systole (ou éjection des ventricules)
4) Fin de la diastole: les valves sigmoïdes se ferment. Les ventricules se relâchent. Les oreillettes
continuent à se remplir.
5) Les ventricules se contractent et propulsent le sang dans l'aorte et l'artère pulmonaire. Les valves
sigmoïdes, mitrale et tricuspide fermées.
6) La pression sanguine dans les ventricules ferme les valves mitrale et tricuspide. Les ventricules
commencent à se contracter.
6) La circulation coronaire
La CD et la CG (IVA et Cx) encerclent et irriguent le moycarde. Le sg veineux est récupéré par le
sinus coronaire OD. Très peu d’anastomoses, ce qui explique l’ischémie en cas d’oblitération
brutale. Le transport du sang est interrompu lors de la contraction ventriculaire, les artères étant
comprimées. Le cœur n’est donc vascularisé qu’en diastole.
II) Anatomie des vaisseaux
3 catégories : artères, veines et capillaires.
1) Artères
3 tuniques : intima (interne), média (moyenne) et adventice (externe).
3 types : élastiques (calibre important), musculaires (apportant le sg aux organes) et les artérioles
se jetant ds les lits capillaires. Ces dernières jouent un rôle important ds la vasomotricité et sont
responsables de 50% des résistances périphériques.
2) Capillaires

Leur rôle est de permettre les échanges entre le sg et le l.i. Responsables de 27% des résistances.
3) Veines
Ramènent le sang des capillaires au cœur et contiennent à tout moment 65% de la quantité totale
de sg. Vaisseaux capacitifs ayant un rôle de réservoir. Pression veineuse faible. Peu de résistances.
4) Physiologie de la circulation
Cœur = pompe, artères = conduits, artérioles = conduits de résistances et veines = veines à
réservoir.
3 facteurs influent la circulation : le débit sanguin, la pression sanguine et la résistance. Cette
dernière dépend de la viscosité du sang et de la longueur / diamètre des veines.
5) Innervation des vaisseaux
Il existe un tonus sympathique vasoconstricteur de base.
III) Physiologie cardiaque
1) Mécanisme de contraction
La contraction de chaque cavité = systole
La dilatation permettant le remplissage de chaque cavité = diastole
La contraction cardiaque est liée aux mouvements ioniques de la membrane C. Les ions positifs
sodium et calcium vont pénétrer ds la C tandis que les ions K vont sortir : c’est l’entrée du calcium
qui provoque la contraction.
2) Propriétés des C myocardiques
2 types de C : nodales et contractiles.
Les C contractiles sont :
- contractiles : se contractent qd leur membrane a été excitée
- distensibles : qd le cœur s’est contracté et a éjecté du sg il se laisse remplir passivement
- conductrices : qd la membrane d’une C contractile a été excitée la C va se contracter et
transmettre l’excitation aux C adjacentes.
Le myocarde se contracte d’un seul bloc ou pas : c’est la loi du tout ou rien.
Les C nodales sont :
- automatiques : elles créent l’excitation
- conductrices
3) Anatomie du tissu nodal
Le tissu nodal est l’ensemble des fibres myocardiques chargées de créer et propager l’influx.
- le nœud sinusal, situé ds l’oreillette droite, PM physiologique
- l’excitation s’étend aux 2 oreillettes et au nœud auriculo ventriculaire
- l’influx parcourt le faisceau de HIS qui parcourt ds l’apex du cœur et remontent ds les parois
des ventricules
4) Innervation cardiaque
N’a pas besoin de stimulation nerveuse pr se contracter mais l’innervation par le SNA est nécessaire
à l’adaptation de la fonction cardiaque. Les centres cardiaques sont situés ds le bulbe rachidien.
Les caractéristiques pouvant être modifiés sont :
- l’effet chronotrope (Fréquence)
- l’effet dromotrope (Vitesse conduction)
- l’effet bathmotrope (Excitabilité)
- l’effet inotrope (Contractilité)
Effets du sympathique et parasympathique
Agit au niveau
Neuromédiateur
Effet
Chronotrope
Effet
Dromotrope
Effet
Bathmotrope
Effet
Inotrope
Système
cardiomodérateur
parasympathique
Du nœud
sinusal
Acétylcholine
---
--
-/+
-/+
Système
cardioaccélarateur
sympathique
Dans tout le
myocarde
Noradrénaline
+++
++
++
++

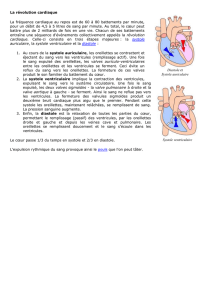
5) La révolution cardiaque
Systole & diastole auriculaire + systole & diastole ventriculaire = révolution cardiaque
La circulation du sang est entièrement régie par des variations de pression, le sg circulant tjs d’une
zone de forte pression vers une zone de moindre pression. Les variations de pression résultent de
l’alternance des contractions et des relâchements du myocarde, provoquant l’ouverture et la
fermeture des valves cardiaques qui orientent la circulation du sang.
Ex : qd la pression exercée sur la face auriculaire des valves AV dépasse celle qui règne ds les
ventricules, les valves s’ouvrent et le remplissage ventriculaire commence.
3 phases :
- phase de remplissage ventriculaire (onde P) : valves AV ouvertes, valves sigmoïdes fermées
- phase de systole ventriculaire (QRS) : fermeture des valves AV, ouverture valves sigmoïdes
- phase de diastole ventriculaire : pression ventriculaire , les valves sigmoïdes se ferment
IV) ECG
Territoire myocardique
Dérivation
D1, D2 et AVL
Territoire latéral du VG
D3 et AVF
Paroi inférieure du coeur
AvR
OD
V1 et V2
Septum IV et VD
V3 et V4
Cloisin IV et Paroi antérieur VG
V5 et V6
Parois antérieur et latéral
Onde P : dépolarisation des oreillettes, engendrée par le nœud sinusal
Complexe QRS : dépolarisation ventriculaire puis contraction
Onde T : repolarisation ventriculaire
La repolarisation auriculaire est masquée par le complexe QRS.
PQ : temps de conduction
V) Hémodynamique
1) Définitions
- Le débit cardiaque représente la quantité de sang éjecté par le ventricule en une minute. Débit
cardiaque = FC x VES.
- L’index cardiaque : débit cardiaque par m² de surface corporelle
2) Déterminants du débit cardiaque
Sont au nombre de 5 : la FC, le VES, le pré charge, la post charge et la contractilité.
Le moyen le + simple d’ajuster le débit cardiaque es de modifier la FC. Quelques facteurs
responsables de l’ de la FC : stimulation sympathique, hyperthermie, exercice, anxiété,
hypoxémie, anémie, douleur, stimulants, médicaments chronotrope (Isuprel).
Les déterminants du VES sont la pré-charge, la post-charge et la contractilité.
a) La pré-charge
C’est le degré d’étirement des fibres myocardiques. Elle dépend :
- du retour veineux
- de la pression dans le ventricule en fin de diastole
Tout ce qui modifie le retour veineux modifie la pré charge. Le retour veineux est influencé par un
facteur ventilatoire ( de la pression intra thoracique à l’expiration av compression des veines et
dc gêne).
Indicateurs de la pré charge :
- pr le cœur droit, la PVC
- pr le cœur gauche, la PCap Pulm
b) La post-charge
Correspond à l’état des résistances contre lesquelles le ventricule doit éjecter son contenu. Elle
dépend :
- des résistances vasculaires
- la sténose aortique
- la viscosité du sang
La post charge du VG (qui est plus musclé) est > à la post charge du VD.
c) La contractilité
Est la vitesse de raccourcissement de la fibre myocardique au moment de la systole. Les médics
inotropes + le calcium intracellulaire dc la vitesse de conduction myocardique.

3) Régulation de la circulation et du débit cardiaque
Objectif fournir à toutes les parties du corps assez de sang. Pour ce faire il faut :
- assurer une perfusion minimale à chaque organe
- garantir la régulation de la fonction cardiaque et de la pression artérielle
- assurer la répartition du débit sanguin au profit des organes en activité (aux dépens de ceux en
repos)
A chaque fois que l’organisme travaille, consommation d’O2 ; le catabolisme des lipides et glucides
n’est possible qu’en présence d’O2. Le débit sanguin proportionnellement à la consommation
d’O2 nécessaire. Ex ; muscles squelettiques 10% DC au repos, 25l/min lors de l’effort.
4) Régulation de la pression artérielle
Rôle fondamental de la circulation artérielle est d’apporter aux organes un débit sanguin suffisant à
une pression suffisante.
Tout ce qui le DC ou les résistances vasculaires la PAM et inversement.
PAM = DC x RVS
2 types de régulations : la rapide et la différée
Régulation rapide par le SNA
- barorécepteurs situés ds la paroi des vaisseaux ayant un effet chronotrope et inotrope+
- la surrénale libère de l’adré et de la noradré provoquant une vasoconstriction intense
- volorécepteurs ds l’OD et ds la Veine Cave > renseignant sur la pression de remplissage de l’OD
(qd la POD , les centres bulbaires déclenchent une tachycardie)
- chémorécepteurs centres respi hyperventilation et stimulation des centres
cardioaccélérateurs et vasomoteurs pr contrer l’hypoxie et l’hypercapnie dues à une HPA
importante
Régulation différée
- système rénine angiotensine : de la PAM au niveau des reins et sécrétion d’une enzyme la
rénine qui permet la transformation de l’angiotensinogène en angiotensine II puissant
vasoconstricteur veineux et artériolaire (stimulation de la soif et synthèse d’aldostérone).
- vasopressine ou ADH réduit la diurèse et provoque une vasoconstriction intense
5) Le choc circulatoire
Voir 4) ds les pathologies
VI) Les pathologies
1) Insuffisance coronarienne
Inadéquation entre les besoins et les apports en O2 du myocarde, diminution de la réserve coronaire
(capacité du cœur à jusqu’à 5 fois l’irrigation sanguine) anoxie ischémique reconaissable par
l’apparition de douleurs ds la poitrine.
a) Causes
- rétrécissement des coronaires par de l’athérosclérose, carence en O2 lié à l’athérome coronaire
- besoin accru en O2 au repos en cas d’HTA ou sténose aortique
b) FDR
- HTA
- Tabagisme
- Manque d’exercice, surcharge pondérale
- Alimentation riche en graisses, cholestérol
- Stress
- Diabète
- ATCD familiaux
c) Classification
- Angor d’effort = angor stable
- Angor instable (angor de Novo, angor crescendo, angor spontané de repos, angor de
Printzmetal : spasme coronaire du petit matin)
- IDM
d) Clinique
DRSC, irradiant ds le cou, mâchoire, MSG, angoisse, dyspnée, sueur, pâleur, nausées – vomissements
(IDM <), HTA ou HPA
e) Complications
- mort subite

- insuffisance cardiaque liée à la nécrose
- troubles du rythme (modif métaboliques, acidose lactique)
- troubles de la conduction
f) ttt
Prévention primaire : lutte contre les FDR
Phase aiguë : repos absolu, antalgique majeur, oxygénottt
Ttt par ACT, pose de stent ou chirurgie PAC.
Ojectifs du ttt :
Chronotrope - : la FC bêta bloquants
Inotrope - : la contractilité IEC, bêta bloquants
les apports d’O2 par les vasodilatateurs coronariens.
2) Insuffisance cardiaque
Incapacité du VG à assurer un débit suffisant aux besoin de l’organisme.
a) Les causes
- CMI avec de la contractilité et apparition progressive d’une HVG
- CM post HTA (surcharge tensionnelle si HTA ou sténose aortique avec de la post charge)
- CM valvulaire (insuf mitrale ou aortique surcharge volémique H Ventriculaire avec VES et
hypertrophie ventriculaire en fin de diastole)
b) Csq
du tonus sympathique avec :
- FC
- effet inotrope + = contractilité
- vasoconstriction vascularisation coronarienne et cérébrale, vascularisation musculaire
et squelettique (fatigue et pâleur)
- de la circulation rénale avec activation du système rénine angiotensine aldostérone
- de la réabsorption d’eau et de sodium (œdème si ICD), dyspnée, OAP avec hypoxie et
hypercapnie ds les ICG
c) Classification
Selon le retentissement clinique général de l’IC
I) absence de signes fonctionnels
II) gêne fonctionnelle pour les efforts importants
III) gêne pour les efforts modérés
IV) gêne au moindre effort ou dyspnée de repos
3) HTA
OMS : HTA si TA > 140 / 90, constatés par le même opérateur à l’aide d’un brassard adopté au
morphotype du patient à 3 reprises sur au moins 2 consultations.
Tout ce qui modifie le débit cardiaque ou les résistances vasculaires modifie la pression
artérielle PAM = DC x RVS (sachant que DC = VES x FC)
a) Causes
HTA essentielle = 90% des cas
- Facteurs génétiques (femmes + qu’hommes, citadins + que les campagnards)
- Stress lié au mode de vie, profession ou personnalité
- Apport de sel trop élevé (pays industrialisés +++)
HTA secondaire (5 à 10% des cas, dont on peut soigner les causes)
- HTA rénale : sténose artères rénales, rétrécissement des capillaires (glomérulonéphrite),
tumeur
- HTA d’origine hormonal, tumeur de la surrénale (syndr de Cushing), tumeur de la
médullosurrénale (phéochromocytome)
- Autres formes : neurogène lié à une encéphalite, une tumeur ou médicamenteuse
b) Csq de l’HTA
Csq sont liées aux lésions d’athérosclérose du système artériel avec ischémie des organes.
c) HTAP
La PAP dépend du débit cardiaque droit, les RV pulmonaires et la pression ds l’OG.
 6
6
1
/
6
100%