Encoprésie de la constipation à la psychothérapie

ENCOPRESIE :
DE LA CONSTIPATION A LA PSYCHOTHERAPIE
Une petite revue de la littérature
Dr Nathalie BOIGE
L’encoprésie est un symptôme rebutant, agressif, et le seul plaisir peut se trouver dans les
succès thérapeutiques, dans la compréhension de la situation et le déverrouillage des conflits.
Il faut pour cela tenter de bien comprendre à la fois la physio(patho)logie et le psychique en
causes.
DEFINITION ET PREVALENCE
La définition se trouve au chapitre psychiatrie de l’EMC et est issue du DSM IV R :
émissions fécales répétées dans des endroits inappropriés (par exemple dans les vêtements ou sur
le sol), qu’elles soient involontaires ou délibérées. Le comportement survient au moins une fois
par mois durant au moins trois mois. L’enfant a un âge chronologique d’au moins 4 ans ou un
niveau de développement équivalent. Le comportement n’est pas dû exclusivement aux effets
physiologiques directs d’une substance (ex. laxatifs), ni à une affection médicale générale, si ce
n’est par un mécanisme entraînant une constipation. Dans le codage, le DSM IV distingue :
- encoprésie avec constipation et incontinence par débordement
- encoprésie sans constipation ni incontinence par débordement.
Ce symptôme est source de polémique et de difficultés thérapeutiques. Même la définition est
remise en cause. Le « Paris Consensus on Childhood Constipation Terminology, (PACCT)
Group » en Juillet 2004 propose de regrouper sous le terme d’incontinence fécale le soiling et
l’encoprésie (terme qui ne serait plus utilisé) et de distinguer dans les incontinences fécales les
incontinences de cause organique et les incontinences fécales fonctionnelles (FFI), soit associées
à une constipation (fécalome, ou dyssynergie pelvienne) et les incontinences fécales
fonctionnelles sans rétention.(1)
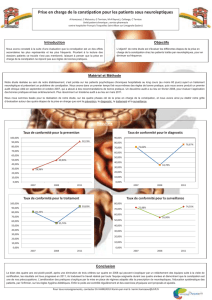
La Prévalence de l’encoprésie est, dans l’étude de Boston 2,8% à 4ans, 1,9% à 6ans, 1,6% à
10ans (2). La
revue de 2006 (méta-analyse) trouve 1,5% des enfants de pays occidentaux, 4 garçons pour une
fille (3). Dans la série de Ünal (Turquie), on signale 1 à 3% de la population générale 30%
primaires, 70% secondaires (4). Au Royaume Uni et en Allemagne, 1,4%, âge moyen 91mois, 81
garçons 36 filles.
La prévalence est étudiée aux Pays Bas dans une société multiculturelle (6) : 4,1% à l’âge de 5-6
ans, 1,6% 11-12 ans de la population générale scolaire, 3% globalement, 3,7% de garçons, 2,4%
de filles.
ASSOCIATIONS MORBIDES
On aborde deux facettes différentes : gastroentérologique et pédopsychiatrique
VERSANT GASTRO-ENTEROLOGIQUE
La constipation est très fréquente (55 à 80% selon les séries), cause plutôt que
conséquence.

L’association d’un soiling à l’Incontinence Urinaire Fonctionnelle (IUF) a été étudiée en
fréquence : le soiling est associé à l’IUF diurne (24% des cas d’UF) plutôt qu’à l’énurésie nocturne
(5,5%), et en physiopathologie : contraction simultanée des sphincters anal et urethral, rétention
stercorale et appui sur le trigone, ou plutôt retard commun de développement et maturation
neurologique. Les enfants ayant IUF et encoprésie ont plus de troubles psychologiques
(hyperactivité, troubles des conduites et de l’humeur) (7).
L’obésité est plus fréquente dans une population d’enfants ayant une constipation
fonctionnelle : on trouve 20% d’obèses chez les enfants constipés, 12% chez les contrôles, (25%
chez les garçons, 18% chez les filles) (8).
COMORBIDITE PSYCHOPATHOLOGIQUE
Dans une étude turque (9) de 201 cas d’enfants encoprétiques d’âge moyen 6 ans, (79,6%
de garçons, 30,8% primaires, 69,2% secondaires, 38,9% ayant une constipation) un diagnostic
associé défini par le DSM IV est retenu dans 74% des cas : énurésie 55%, troubles oppositionnels
30,8%, TDAHA 7%, stéréotypies 6%, retard mental 5%, angoisses 3%, troubles des conduites
3%, bégaiement 3%, dépression 1,5%, trouble de l’adaptation 1,5%, tics envahissants 1,5%,
autisme 0,5%, trichotillomanie 0,5%. Les patients avec encoprésie primaire ont une comorbidité
plus fréquente. Les auteurs posent la question du caractère primaire ou secondaire à l’encoprésie
des troubles du comportement (hyperactivité impulsivité). Les données démographiques et le
niveau socio-économique ne sont pas prédictifs.
Dans la série du gfhgnp (10) de 54 cas colligés et étudiés , (sexe ratio 2 :1, 22 primaires, 32
constipés, 49 patients ayant un double suivi gastro et psy), on note : énurésie 12 cas, troubles des
conduites alimentaires 12 cas, troubles du sommeil 9 cas, difficultés d’apprentissage 16 cas.
Une étude épidémiologique recherchant des différences psychologiques entre enfants
ayant ou non un soiling (5) (Royaume Uni et Allemagne) porte sur 13000 grossesses, avec 8242
réponses, âge moyen des enfants 91 mois, et trouve 117 enfants ayant un soiling. Un retard
mental est présent chez 20,5% des patients avec soiling fréquent, 6,9% avec soiling rare contre
2,9% chez les enfants sans soiling. Les troubles psychologiques sont : phobies sociales,
obsessions et compulsions, troubles de l’attention et hyperactivité, comportement opposant,
troubles émotionnels et comportementaux, tous plus fréquents dans les cas ayant un soiling
fréquent.
Il existe une association entre soiling et troubles psychologiques (primaires ou secondaires)
De même dans l’étude de Von Gontard qui compare des populations ayant IUF et IUF
associée à encoprésie, on note dans le deuxième cas une fréquence plus élevée de troubles
hyperkinétiques, troubles émotionnels, troubles des conduites, problèmes de délinquance et
troubles anxio-dépressifs (7).
PHYSIOPATHOLOGIE
Le gastro-entérologue va chercher s’il y a une anomalie physiologique sous-jacente, le psy
va chercher quel est le mécanisme de mise en place ou de pérennisation de ce trouble du
comportement sphinctérien, rétention ou alternance rétention-évacuation.
Sur le plan somatique, les auteurs sont unanimes pour constater qu’il y a environ 80%
d’enfants constipés (plutôt cause que conséquence). Il s’agit d’une constipation plus ou moins
sévère idiopathique, fonctionnelle. L’encoprésie n’est pas observée dans la maladie de
Hirschsprung. Le rôle des lésions locales douloureuses est signalé dans les séries pédiatriques et

gastro-entérologiques. La plupart des études concluent à l’inutilité des examens complémentaires
sauf pour éliminer une maladie de Hirschsprung dans les cas de constipation très sévère.
Des anomalies de la dynamique défécatoire ont été décrites (Loening-Baucke) (11,12,13) :
poussée insuffisante, sensation altérée, entrave à la sortie : anisme, rétention, qui peuvent être
secondaires au trouble du comportement sphinctérien : « a learned adverse behaviour » (13)
Di Lorenzo et Beninga distinguent rétention fécale fonctionnelle avec soiling par
débordement et soiling fonctionnel sans rétention. Le traitement est différent, comportant dans
le premier cas laxatifs, éducation, mesures cogitivo-comportementales, et dans le deuxième cas
traitement anti-diarrhéique, éducation des parents, training, amélioration de l’estime de soi (14.)
Quant à l’incontinence urinaire fonctionnelle et l’incontinence fécale fonctionnelle chez
les enfants indemnes de pathologie neurologique, qui a fait évoquer un trouble fonctionnel
« commun » de l’élimination, les causalités seraient différentes, les évolutions distinctes, l’âge et le
sexe de prédilection différents. On retrouve seulement en commun un trouble du développement
et du comportement (15).
PSYCHOPATHOLOGIE
L’encoprésie est un avatar de l’apprentissage de la propreté ou une régression (16). C’est
un trouble des conduites sphinctériennes, avec rétention, évacuation, alternant ou non. Ce
symptôme appartient aux troubles psychosomatiques et traduit la fixation anale d’un conflit,
d’une angoisse (évènements de vie, angoisse de séparation, dépression).
Un étude de Mellon (17) a montré que l’existence d’un soiling chez un enfant n’a pas de
valeur indicative (statistiquement) d’abus sexuels.
Reid (18) insiste sur les dysfonctionnements dans la famille, en particulier la répression ou
l’interdiction par les parents d’une colère normale « légitime » chez l’enfant, par exemple lors de la
naissance d’un puîné, de tourments fraternels, de conflits conjugaux. Ces auteurs et Ünal parlent
du rôle de l’angoisse, du manque d’estime de soi.
L’encoprésie peut correspondre à des polarités différentes (rétention, évacuation) et
Kreisler et Soulé (19) ont décrit avec humour des types de personnalités différents : type actif «
délinquant », type passif «clochard », type « pervers », type « malade ».
Cramer (20) dans une étude sur 36 enfants encoprétiques en thérapie a décrit différents
niveaux symptomatiques :
1) Trouble réactionnel : 6%
2) Organisation névrotique : 66% -type conversion anale -type obsessionnel
3) Organisation perverse 3%
4) Organisation psychosomatique 3%
5) Trouble de la personnalité 19%, psychopathie 3%
6) Organisation psychotiques 0%
Missonnier (21) démembre également plusieurs registres :
- encoprésie réactionnelle,
- à polarité névrotique,
- symptôme mixte : trouble névrotique à risque psychosomatique
- polarité psychosomatique
- encoprésie et psychose.
TRAITEMENT
La meilleure revue concernant le traitement est la méta-analyse de Brazelli et Griffiths qui
traite des interventions comportementales et cognitives avec ou sans autre traitement pour

l’incontinence fécale de l’enfant. Ils reprennent 18 essais randomisés, avec un nombre total de
1168 enfants (échantillons de petits effectifs).
Le traitement « conventionnel » de l’incontinence fécale fonctionnelle consiste en laxatifs,
« training », conseils diététiques.
Les mesures comportementales associent de façon variée, mais englobent :
- Horaires réguliers pour les toilettes (« training »), un système de récompenses, de renforcement,
- des schémas explicatifs
- « désensibilisation » pour les phobies
- biofeedback
- modification de l’environnement
Les méthodes non comportementales : éducatives ou cognitives, comprennent :
- Instruction des parents sur la physiologie du fonctionnement digestif et de la continence
- Instruction sur le web
- Conseils
- Psychothérapie
- Thérapie familiale et cognitive
Les auteurs comparent dix combinaisons différentes de traitement conventionnel,
comportemental, éducatif et cognitif. Le message général extrait de cette analyse est que ce
symptôme est difficile à soigner, et s’accompagne d’un haut niveau de détresse émotionnelle. La
durée du suivi est de 4 à 24 mois.
Les conclusions de cette métaanalyse sont :
- Pas de bénéfice du biofeedback et de la manométrie en plus du traitement conventionnel
- Petit bénéfice des mesures comportementales
- Nécessité d’étudier plus avant les émotions, les données sociales, la sociabilité, les performances
scolaires, l’éducation, le fonctionnement familial
-Ils insistent sur le caractère stressant des laxatifs à prendre au long cours, des mesures
diététiques, des examens cliniques invasifs (toucher rectal), de la manométrie et du biofeedback,
et sur l’importance des conseils éducatifs et comportementaux.
Le traitement conventionnel et le biofeedback sont bien détaillés dans les travaux de
Loening-Baucke.
TRAITEMENT A VISEE PSYCHOLOGIQUE
Les modalités sont les psychothérapies cognitive et comportementale, la psychothérapie
familiale, individuelle, d’inspiration psychodynamique ou psychanalytique.
Reid décrit une combinaison de guidance parents-enfant avec explications aux parents et
à l’enfant et de consultations parents enfant où il étudie le fonctionnement familial, et qui sont un
moment d’expression pour l’enfant de sa colère et de ses émotions.
Cramer décrit des thérapies brèves ou longues, de l’enfant seul ou de la famille. Il explique
le fait que l’indication qu’il pose d’un mode thérapeutique donné lui permet de pressentir la
problématique et les constellations psychiques en présence.
RESULTATS ET EVOLUTION
Les resultats des publications sont à interpréter en fonction du mode de recrutement et de
l’équipe d’accueil (pédiatrique ou psy).
Loening Baucke montre que, en présence de constipation et d’anomalies de la dynamique
défécatoire l’adjonction de biofeedback à la thérapeutique conventionnelle (évacuation, laxatifs et
conseils comportementaux), améliore le pronostic à 12 mois, mais que globalement, à long terme
(6+2 ans), il n’y a pas d’avantage du biofeed-back.

Dans la série de Ünal de 67 cas (traitement « double »), on trouve 83% de guérison à 6
ans (36% à 51% à 1 an, 51% à 3 ans). Il s’agit d’une unité de psy accueillant des patients
insuffisamment améliorés par le traitement conventionnel. Il n’y a pas de valeur pronostique des
symptômes associés, des données démographiques (âge et sexe), du caractère primaire ou
secondaire de l’encoprésie. Le pronostic est meilleur s’il n’y a pas de constipation, un bon niveau
scolaire et d’éducation des parents, un diagnostic précoce. Les troubles du comportement sont de
mauvais pronostic.
L’étude suédoise de Hulten porte sur des conscrits, 66 hommes, 10 ans après un
diagnostic d’encoprésie, et 67 contrôles. Ils sont généralement guéris après 16 ans. Il n’y a pas de
différence significative avec le reste de la population, ce qui signifie que les troubles émotionnels
et comportementaux s’améliorent ainsi que le comportement social. Il existe quelques données
négatives non significatives chez les anciens encoprétiques : on observe dans les encoprésies
primaires plus de retard de développement, avec intelligence normale, énurésie, dans les
encoprésies secondaires plus de comportement social opposant, de troubles des conduites. Dans
le suivi il existe plus de dépressions dans les encoprésies primaires, plus d’agressivité dans les
secondaires. Les auteurs conseillent de différencier encoprésie primaire et secondaire dans la
psychopathologie (primaire correspondrait à un affect dépressif primaire, secondaire plus
réactionnel, plus conflictuel)
Cramer, sur 36 cas d’enfants en thérapie, trouve 19 bons résultats, 9 satisfaisants 6
insatisfaisants.
Un bon résultat est défini par cet auteur comme la levée du symptôme, la modification du
fonctionnement psychique de l’enfant ainsi qu’une transformation de la relation parents-enfant.
Dans la série du gfhgnp de 54 cas, nous avions observé dans 31 cas la disparition du
symptôme, dans 8 cas une amélioration, dans 15 cas la persistance du symptôme, dans 7 cas un
déplacement du symptôme.
CONSEQUENCES POUR LA PRISE EN CHARGE
Le but de la consultation est la levée du symptôme, mais également d’éviter les rechutes et
les déplacements en améliorant la problématique psychologique. L’intérêt de la consultation est
donc dans l’ouverture du débat, la libération de la pensée, de la parole et de la vie sociale, dans
une situation souvent verrouillée dans la souffrance et le conflit. Il s’agit d’un travail
bidisciplinaire, d’un abord double d’emblée, qui est assuré par le (gastro)-pédiatre car la
consultation pédiatrique initiale est nécessaire à tout abord psychologique. Il faut lever le tabou,
s’adresser à l’enfant et à ses parents.
La première question est : où va-t-on placer le curseur psychosomatique chez cet enfant ?
d’où l’importance :
- de l’anamnèse symptomatique, psychosomatique, familiale,
- de l’examen physique (évaluation de la constipation, de la stase, des lésions anales etc…)
- de l’observation de l’enfant des interactions familiales
- de faire préciser le contexte scolaire et social, les évènements de vie
Sur le plan thérapeutique, on aborde parallèlement les données somatiques et psychiques :
- traitement médical de la constipation, des lésions anales.
- explications physiopathologiques, schémas (pour l’enfant et les parents)
- amélioration du schéma corporel, de l’hygiène
- conseils « comportementaux »
Il faut aborder dès la consultation le contexte psychopathologique, ce qui peut être
simplement une ouverture à des questions pour les parents et l’enfant : on peut rechercher avec
eux des hypothèses étiologiques (en expliquant le caractère polyfactoriel du symptôme). On peut
rechercher « du dehors » ce qui est cause d’angoisse, s’il y a un contexte dépressif ou régressif, où
 6
6
 7
7
 8
8
1
/
8
100%