Cours sur la reproduction humaine(LTICS)

1

3
THEME 9- LA REPRODUCTION CHEZ LES
MAMMIFERES
LEÇON -1- : ORGANISATION ET FONCTIONNEMENT DES APPAREILS
GENITAUX CHEZ LES MAMMIFERES
I- L’ORGANISATION DES APPAREILS GENITAUX
A- ORGANISATION DE L’APPAREIL GENITAL DE LA SOURIS
1- Organisation de l’appareil génital de la souris mâle : Figure
L’appareil génital de la souris mâle comprend :
a- Les gonades ou testicules : ce sont des glandes visibles, normalement abritées dans la
cavité abdominale. Quand la souris mâle est en période d’activité sexuelle, les testicules
descendent à travers l’anneau inguinal et viennent se loger dans les bourses ou scrotum.
b- Les voies spermatiques : Elles comprennent les canaux déférents ou spermiductes qui se
dégagent de l’épididyme. Les deux (2) spermiductes aboutissent à l’urètre, conduit mixte uro-
génital qui traverse le long du pénis qui est l’organe mâle de copulation.
c- Les glandes annexes : sur le trajet des canaux déférents on rencontre les vésicules
séminales qui fabriquent le liquide séminal, tandis que la prostate, petite glande bilobée (deux
lobes) qui sécrète le liquide prostatique, est localisée au niveau du confluent des canaux
déférents dans l’urètre. Enfin, les glandes de Tyson débouchent dans le canal urétral.
2- Organisation de l’appareil génital de la souris femelle : Figure
L’appareil génital de la souris femelle comprend :
- Les gonades ou ovaires : Ils ont l’aspect de deux (2) petites masses granuleuses rose pâle et
sont situés de part et d’autre de la partie inférieure des reins.
- Les voies génitales : Elle sont composées des oviductes qui sont des canaux sinueux qui
partent respectivement, du voisinage de chaque ovaire avec un orifice dilaté appelé pavillon à
bord frangé destiné à recueillir les gamètes. Les deux (2) oviductes aboutissent à deux (2)
conduits renflés, les cornes de l’utérus, organe biparti. Après leur réunion dans le plan médian,
les cornes utérines se continuent par le vagin organe copulateur qui s’ouvre à l’extérieur par la
vulve.
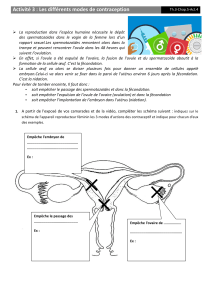
B- ORGANISATION DE L’APPAREIL GENITAL DE L’HOMME ET DE LA FEMME
1- chez l’homme (voire planche )
2-chez la femme (voire planche )
Exercice : Faire une comparaison sommaire de l’organisation des appareils génitaux mâle et
femelle chez l’homme.
Solution : Dans les deux sexes les appareils génitaux ont le même plan d’organisation
d’ensembles et ils sont constitués :
- Des glandes sexuelles ou gonades ;
- des voies génitales ;
- des glandes annexes ;
- d’un organe d’accouplement chacun.
Mais une observation plus détaillée permet de constater que:

4
- Chez l’homme, l’appareil génital et l’appareil urinaire ont des parties communes : un seul
orifice dit orifice urogénital. De même, l’essentiel de l’appareil génital de l’homme est externe
(en dehors de l’abdomen).
- Chez la femme comme chez les autres femelles de mammifères, l’appareil génital et l’appareil
urinaire sont bien séparés.
Remarque : Chez l’homme, le sperme est constitué par l’ensemble des sécrétions des glandes
annexes et les spermatozoïdes.
C’est un liquide blanchâtre, d’odeur caractéristique (suis generis) et alcalin (le sperme contient
1/10ième de spermatozoïdes et 9/10ième de liquide séminal ; volume moyen de l’éjaculat est égale
à 3,4 ml et chaque ml contient en moyen 100 millions de spermatozoïdes). Tandis que chez la
femme, les sécrétions des glandes annexes font office de lubrifiant et jouent ainsi un rôle
important lors des relations conjugales (facilitateur).
3- tableau récapitulatif montrant : les gonades, les voies génitales, les organes annexes,
les organes de copulation. (Voire planche )
II- LA FORMATION DES GAMETES MALES ET FEMELLES
A- Notion de gamète
Les individus sexués (homme et femme) produisent des cellules reproductrices ou cellules
sexuelles appelées gamètes : gamète mâle ou spermatozoïde et gamète femelle ou ovocyte II.
B- Structure et caractéristiques des gamètes
1- Schémas annotés du spermatozoïde et de l’ovule : (Voire Planche )
2- Tableau comparatif du spermatozoïde et de l’ovule :
Caractères
Spermatozoïde
Ovule
Taille
Très petit
(ex. 50µm chez le hamster)
Plus grand
(100µm à 7cm)
Cytoplasme
Peu abondant, dans la pièce
intermédiaire
Abondant (100 000 fois plus
volumineux que le spermatozoïde
humain)
Réserve
Néant
Beaucoup de réserves
Mobilité
Mobile grâce au flagelle
Immobile, mouvement passif
Structure originale
Acrosome
Membrane complexe autour de
l’ovule
Métabolisme
Actif (cf. nombreuse
mitochondrie)
Inertie physiologique avant la
fécondation
Nombre émis
Considérable
(plusieurs millions)
Relativement moins
(1 généralement chez a femme)
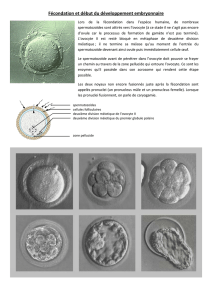
3- Gamète mâle : spermatozoïde
Le gamète mâle ou spermatozoïde, apparaît comme une cellule allongée, de petite taille
comprenant une tête généralement ovoïde, une pièce intermédiaire renfermant des
mitochondries et un organe locomoteur, la flagelle.
4- Gamète femelle : ovule
Le gamète femelle (ovocyte II, appelé par abus de langage ovule) se présente comme une
grosse cellule plus ou moins sphérique avec son noyau en phase de division (métaphase II).

5
Remarque :
Les gamètes mâle et femelle sont morphologiquement différents, on parle d’anisogamie.
5- Formation des gamètes : la gamétogenèse (Spermatogenèse et ovogénèse)
a- Spermatogenèse ou formation des spermatozoïdes :
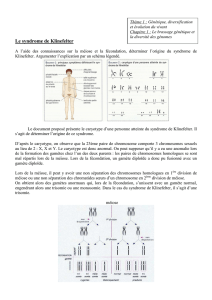
Technique d’étude : Pour étudier la spermatogenèse, on effectue des prélèvements de
testicule (biopsie, prélèvement de tissus) dont on fait des coupes que l’on observe au
microscope après coloration spécifique. Elle se déroule dans les glandes génitales ou gonades
males testicules.
a1- Structure du testicule (macroscopique et microscopique)
- Examen d’ensemble à un faible grossissement : Etude macroscopie
Coupe longitudinale de testicule fig.
Coupe transversale de testicule fig.
On remarque la présence de nombreuses sections ovoïdes ou allongées creusées d’une lumière
claire c’est la section des tubes séminifères. Chez les impubères les tubes séminifères sont
pleins donc sans lumière, ils ne contiennent que des cellules ovoïdes.
Les espaces entre les tubes séminifères sont remplis de tissu conjonctif contenant des
vaisseaux sanguins et les îlots de cellules formant un tissu interstitiel.
- Examen détaillé d’un tube séminifère : Etude microscopie
L’observation de plusieurs tubes séminifères creux d’un adule, permet d’établir la succession
théorique suivante de l extérieur vers l’intérieur :
● Les spermatogonies :
● Les spermatocytes I :
● Les spermatocytes II :
● Les spermatides :
● Les spermatozoïdes :
Conclusion : Ces examens attestent que les testicules ou gonades mâles sont les sièges de la
spermatogenèse ou formation des spermatozoïdes.
Remarque :
De nombreuses expériences ont montré que les spermatozoïdes prélevés dans les tubes
séminifères ont un faible pouvoir fécondant et sont très peu mobiles, en effet le
spermatozoïde n’est vraiment mûr qu’après son passage dans l’épididyme où ce dernier le
pousse par ses contractions et le battement de ses cils puis l’enduit d’une substance protéique
qui l’empêche d’être reconnu comme élément étranger dans l’organisme de la femme (rôle voir
immunologie).
a2- Stades de la spermatogenèse
On distingue quatre phases :
- La multiplication : Les cellules mères des gamètes mâles, spermatogonies souches, se
multiplient grâce à des mitoses successives et elles contiennent chacune 2n chromosomes, ils
se forment ainsi plusieurs spermatogonies.
- L’accroissement : Chaque spermatogonie augmente de taille et donne un spermatocyte I à
2n chromosomes à 2 chromatides.
- La maturation : Elle se fait par méiose qui comprend deux divisions successives :
● Une première division dite division réductionnelle ou méiose I qui donne à partir d’un
spermatocyte I à 2n chromosomes deux (2) spermatocytes II à n chromosomes doubles
(processus de réduction chromatique).
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
1
/
27
100%