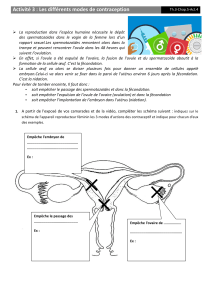
l`appareil genital

1
L’APPAREIL GENITAL
I- GENERALITES
L’appareil génital est l’ensemble des organes chargé des fonctions de reproduction.
II- L’APPAREIL GÉNITAL MASCULIN
1- Les testicules
Ce sont deux glandes ovoïdes aplaties transversalement, de la taille d’un œuf de
pigeon, de couleur blanc nacré.
Ils sont situés à la racine des cuisses dans un série d’enveloppes dont l’ensemble
constitue les bourses ou scrotum.
Ces enveloppes sont :
• la peau
• une membrane fibreuse, le dartos
• une séreuse, la vaginale, constituée de deux feuillets, un feuillet appliqué contre le
dartos et un feuillet appliqué contre le testicule. Entre les feux feuillets, la cavité
vaginale peut être le siège d’épanchements liquidiens en pathologie (hydrocèle,
hématocèle).
Chez l’embryon, les testicules sont dans la fosse lombaire au voisinage du rein.
Durant le développement embryonnaire, les testicules descendent puis sortent de
l’abdomen par le canal inguinal. Les anomalies de migration des testicules sont à l’origine
de malformations : ectopies testiculaires.
Chaque testicule est formé par une enveloppe fibreuse, l’albuginée qui entoure et
cloisonne un grand nombre de lobules testiculaires (300 à 500).
Chaque lobule est formé par le groupement de minuscules canaux, les tubes
séminifères.

2
Les tubes séminifères sont constitués par :
• une enveloppe fibreuse
• une couche de cellules épithéliales assurant la nutrition des autres éléments du tube :
les cellules de Sertoli
• des cellules de la lignée germinale qui vont subir au cours de leur évolution une
méiose pour donner des spermatozoïdes
Entre les tubes séminifères, existent des îlots de cellules ayant des capacités
endocrines, les cellules interstitielles ou cellules de Leydig.
1- Epididyme
2- Testicule
3- Tubes séminifères
4- Lobule testiculaire
5- Canal de l'épididyme
6- Canal déférent
2- L’épididyme
C’est un canal long de 6 cm environ appliqué contre le testicule. On distingue trois
parties :
• la tête volumineuse
• le corps plus petit
• la queue très effilée, qui de continue par le canal déférent
Il est composé de fins canaux enroulés et recouvrant la partie supérieure du testicule. Il
recueille et emmagasine les spermatozoïdes venant des tubules séminifères. Durant leur
transport dans l'épididyme pendant une durée très variable (une vingtaine de jours en
moyenne), les spermatozoïdes terminent leur maturation et acquièrent leur capacité à se
propulser et leur pouvoir fécondant.
3- Le canal déférent
C’est un canal long de 45 cm environ, qui s’étend de la queue de l’épididyme au
canal éjaculateur. Il se termine au niveau de la base de la prostate en se dilatant en une
ampoule bosselée, l’ampoule déférentielle qui sert de réservoir aux spermatozoïdes dans
l’intervalle des éjaculations.

3
4- Les vésicules séminales
Ce sont deux réservoirs musculo-membraneux en arrière de la prostate, branchés
sur la terminaison du canal déférent correspondant. Elles sécrètent le liquide séminal
destiné à diluer les spermatozoïdes.
5-Les canaux éjaculateurs
Ce sont des canaux très courts (2,5 cm) inclus en entier dans l’épaisseur de la
prostate. Ils sont formés par la réunion du canal déférent et de la vésicule séminale qui
fusionnent. Ils se terminent au niveau de l’urètre postérieur dans lequel ils débouchent.
6- L’urètre
Confer cours appareil urinaire. Il assure une double fonction urinaire et génitale
puisqu’il véhicule l’urine et le liquide spermatique. Ces deux fonctions ne s’exercent pas
en même temps du fait de la présence du sphincter lisse dont la contraction fait obstacle à
la miction au cours de l’érection.
7- La prostate
C’est une glande située en arrière de la symphyse pubienne. Elle mesure environ
2,5cm de long, 4 de large, 3 de haut. Elle est traversée par l’urètre et les canaux
éjaculateurs. Elle sécrète un liquide de dilution pour les spermatozoïdes.
8- L’appareil de l’érection
Il est formé par des organes érectiles auxquels sont annexés des muscles, au sein
de la verge.
Les organes érectiles sont :
• les deux corps caverneux (droit et gauche) qui partent de l’os iliaque correspondant et
vont jusqu’à l’extrémité de la verge
• Le corps spongieux qui entoure l’urètre sur toute sa longueur
Ces corps érectiles sont constitués d’un amas de capillaires sanguins qui se dilatent et se
gorgent de sang pour assurer l’érection.
Le muscle bulbo-caverneux et le muscle ischio-caverneux entourent les organes
érectiles à leur partie postérieure. Leur contraction chasse le sang de la partie postérieure
des organes érectiles vers leur partie antérieure, déterminant ainsi l’érection.
La verge se termine par une portion renflée, le gland à l’extrémité duquel s’ouvre le
méat urétral. Le gland est entouré par un repli cutané, le prépuce.

4
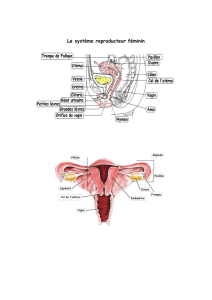
III- L’APPAREIL GÉNITAL FÉMININ
1- Les ovaires
Ce sont deux glandes paires et symétriques de forme ovoïde mesurant environ
3,5cm de haut, 2cm de large et 1 cm d’épaisseur.
Les ovaires sont constitués de deux parties :
• Une enveloppe formée par un épithélium de revêtement
• Un parenchyme ovarien qui contient les cellules germinales. Chaque ovaire contient
entre 200 000 et 300 000 cellules germinales mais seulement 200 à 300 d’entre elles
parviendront à maturité. Chacune de ces cellule (ovocyte) est entourée de cellules à
fonction nourricière et endocrine, les cellules folliculeuses. L’ensemble de l’ovocyte et
de ses cellules folliculeuses constitue un follicule.

5
2- Les trompes
Les trompes de Fallope sont deux conduits creux qui vont de la surface de l’ovaire
aux angles latéraux de l’utérus.
Chaque trompe comporte quatre parties :
• le pavillon, partie externe frangée. Elle présente un orifice, l’ostium tubaire. Le pavillon
est largement étalé sur l’ovaire pour recueillir les ovocytes après l’ovulation.
• l’ampoule, partie légèrement dilatée
• l’isthme, portion rétrécie
• la partie interstitielle située dans l’épaisseur de la paroi utérine
La trompe est l’organe qui assure le transport de l’ovocyte depuis l’ovaire jusqu’à
l’utérus.
3- L’utérus
C’est l’organe destiné à contenir l’œuf fécondé qui va devenir le fœtus, jusqu’à la
naissance.
Il est situé dans le petit bassin, entre la vessie en avant et le rectum en arrière. En
bas il se poursuit par le vagin. En cours de grossesse, il déborde sur la cavité abdominale.
En dehors de la grossesse, il mesure environ 6,5 cm de long, 4 cm de large, 2 cm
d’épaisseur.
On distingue trois parties :
• le corps, partie supérieure la plus volumineuse
• l’isthme, portion intermédiaire rétrécie
• le col, partie cylindrique étroite s’ouvrant dans le vagin par un orifice étroit.
L’utérus est maintenu en place par des ligaments.
Ils est constitué essentiellement par une couche de fibres musculaires lisses très
épaisses : le muscle utérin ou myomètre. Il est tapissé extérieurement par le péritoine et
intérieurement par la muqueuse utérine ou endomètre qui subit des modification au cours
du cycle menstruel.
4- Le péritoine
Le péritoine est une membrane séreuse continue qui tapisse l'abdomen et ses
viscères délimitant l'espace virtuel de la cavité péritonéale, se prolongeant entre les
viscères en format des culs-de-sac :
• le cul de sac vésico-utérin
• le cul-de-sac de Douglas qui descend tout près du vagin. Le toucher vaginal permet
d’explorer le cul de sac de Douglas.
5- Le vagin
C’est un conduit qui s’étend du col de l’utérus à la vulve. Au niveau de l’insertion au
niveau du col on divise le sillon formé en quatre culs de sac : antérieur, postérieur, droit et
gauche. Il se termine en bas en s’ouvrant dans la cavité vulvaire par un orifice obturé chez
la jeune fille vierge par un repli muqueux, l’hymen.
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%