Anatomie clinique cheville et pied : comprendre pour traiter
Telechargé par
anas sakhi

1
Anatomie clinique de la cheville et du pied
Comprendre pour bien traiter
M. SCEPI
Points essentiels
t La «cheville traumatique» intéresse le plus souvent quatre articulations: la
tibio-fibulaire distale, la talo-crurale, la subtalaire et le groupe articulaire
tarso-métatarsien et médio-tarsien.
t Les points d’insertion du naviculaire et de la base du processus styloïde du
Ve métatarsien peuvent être le siège de fracture en raison des contraintes
mécaniques qui s’y appliquent en traumatologie (notamment dans les
mécanismes indirects).
t Les éléments anatomiques antérieurs de contention sont faibles, ce qui
explique les transmissions des contraintes sur les appareils ligamentaires
collatéraux et subtalaires.
t Les groupes articulaires fonctionnels et anatomiques sont étroitement
liés et doivent engager à toujours envisager des atteintes anatomiques
multiples (et ne pas se contenter d’évoquer une «banale» entorse du
complexe ligamentaire collatéral latéral).
t La proximité des éléments destinés à la vascularisation et à l’innervation
du pied doit conduire à un examen clinique soigneux de ces fonctions
devant une cheville traumatique (notamment en cas de luxations et/ou
de fractures).
Introduction
La connaissance de l’anatomie clinique de la cheville et du
pied est indispensable pour l’urgentiste qui aborde les pathologies
traumatiques et fonctionnelles de ces deux entités. Ce chapitre est
différent des classiques descriptions dans le sens où il se veut volon-
tairement pratique, «dynamique» (description des structures dans
le mouvement) et en relation directe avec la clinique aux urgences.
L’anatomie clinique de la cheville et du pied aux urgences se conçoit
comme un ensemble fonctionnel comprenant les articulations de la
M. Scepi (), Service Accueil Urgences – SAMU – SMUR, CHU Hôpital Jean Bernard,
86021 Poitiers Cedex. Laboratoire d’Anatomie. Faculté de Médecine. Université de Poitiers.
– e-mail: [email protected]
Sous la direction de M. Bendahou, K. Saidi, S. Besch, F. Khiami, Traumatisme de la cheville
ISBN : 978-2-8178-0351-7, © Springer-Verlag Paris 2013

1
4 Traumatisme de la cheville
cheville (talo-crurale, tibio-fibulaire distale et subtalaire) et celles
du pied (articulation transverse du tarse ou tarso-métatarsienne en
particulier). Nous envisagerons donc ces différentes entités ana-
tomo-fonctionnelles et les points essentiels de l’anatomie afin de
comprendre les lésions et d’interpréter au mieux les différentes
imageries aux urgences.
Anatomie clinique appliquée des articulations de la cheville
Pour l’urgentiste, l’anatomie clinique concerne les articula-
tions talo-crurale, subtalienne et tibio-fibulaire distale. Les trau-
matismes sont soit directs et concernent les lésions des éléments
osseux, soit indirects et intéressent les éléments, capsulaires, liga-
mentaires et ostéo-chondraux. Ces derniers mécanismes étant
les plus fréquents, il est essentiel de connaître l’anatomie de ces
éléments et leurs aspects cliniques fonctionnels.
Anatomie clinique de l’articulation talo-crurale
C’est l’articulation, communément dénommée articulation de
la «cheville», qui unit le squelette jambier et le tarse: mortaise
tibio-fibulaire/talus. Elle est très intimement associée sur le plan
anatomique et fonctionnel à l’articulation tibio-fibulaire distale
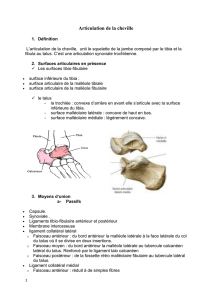
(cf. infra). Les éléments ostéo-chondraux en présence sont: la face
inférieure du tibia, la surface articulaire de la malléole médiale, la
surface articulaire de la malléole latérale et la trochlée du talus.
Lors des traumatismes de la cheville, tous ces éléments peuvent
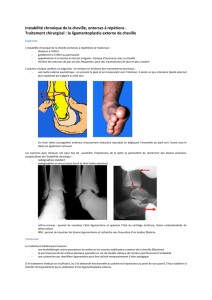
être atteints de façon isolée ou associée (fig.1).
Fig. 1 – Vue postérieure des articulations talo-crurale
et subtalaire (pied en varus équin) (d’après P. Kamina).
1:tibia; 2: fibula; 3: talus; 4: calcanéus; 5: ligament
collatéral médial (deltoïde); 6: ligament collatéral latéral
(fibulaire): ligament talo-fibulaire postérieur et ligament
calcanéo-fibulaire; 7: ligament talo-calcanéen interosseux.

Anatomie clinique de la cheville et du pied. Comprendre pour bien traiter 5
Anatomie de surface
Le bord antérieur de l’extrémité inférieure du tibia est palpable
en dedans de la saillie du tendon du muscle tibial antérieur lorsque
le pied est en flexion dorsale; la palpation se continue sur le versant
médial pour atteindre très facilement la malléole médiale.
La malléole latérale est aisément palpable sur sa face antérieure,
latérale et postérieure. En arrière, de part et d’autre de la saillie
du tendon calcanéen, les deux gouttières rétro malléolaires sont
palpables et doivent apparaître libres de tout épanchement.
En avant et en dehors de la saillie du tendon du muscle tibial anté-
rieur, la saillie des tendons du muscle extenseur des orteils masque
la palpation de l’articulation tibio-fibulaire distale.
Anatomie des éléments capsulo-ligamentaires
La capsule articulaire est composée de deux tuniques: l’une
fibreuse et l’autre synoviale. La capsule fibreuse est mince, lâche et
s’insère sur le pourtour des surfaces cartilagineuses, sauf en avant
où elle s’en éloigne sur la trochlée du talus. Les éléments ligamen-
taires de l’articulation talo-crurale ont bénéficié de nombreuses
descriptions anatomiques, parfois à l’origine de classifications
nosologiques.
Deux entités anatomo-fonctionnelles sont à connaître: le ligament
collatéral latéral (fibulaire) et le ligament collatéral médial (tibial).
Chacune de ces entités est formée de plusieurs ligaments.
Ligament collatéral latéral (fibulaire)
Il est constitué de trois faisceaux qui convergent vers la malléole
latérale:
–ligament talo-fibulaire antérieur: souvent dénommé «fais-
ceau antérieur»; il est court, large et décrit un trajet antérieur
et médial qui va de la face antérieure de la malléole latérale
jusqu’au col du talus, en avant de la surface articulaire malléo-
laire latérale (fig.2);
–ligament talo-fibulaire postérieur: souvent dénommé «fais-
ceau postérieur»; il est épais et très résistant; il décrit un trajet
horizontal et médial qui va de la face postérieure de la malléole
latérale jusqu’au tubercule latéral du talus (fig.2);
–ligament calcanéo-fibulaire : souvent dénommé « faisceau
moyen»; il est long et décrit un trajet oblique en bas et en
arrière, qui va de l’extrémité de la malléole latérale à la face laté-
rale du calcanéus (fig.2);
Ligament collatéral médial (tibial)
Ce complexe ligamentaire résistant et épais est aussi appelé
ligament deltoïde à cause de sa forme en triangle à sommet
malléolaire.

1
6 Traumatisme de la cheville
Il est constitué de deux «couches» ligamentaires:
–une couche superficielle : elle est elle-même constituée de
deux éléments ligamentaires: le ligament tibio-naviculaire et le
ligament tibio-calcanéen;
–une couche profonde constituée également de deux éléments
ligamentaires distincts: le ligament tibio-talaire antérieur et le
ligament tibio-talaire postérieur (fig.3).
Fig. 2 – Vue latérale de la cheville.
1: ligament collatéral latéral: ligament talo-
fibulaire antérieur; 2: ligament collatéral
latéral: ligament talo-fibulaire postérieur;
3:ligament collatéral latéral: ligament calca-
néo-fibulaire; 4: rétinaculum des extenseurs;
5: fibula; 6: calcanéus.
Fig. 3 – Vue médiale de la cheville. 1: liga-
mentcollatéral médial: couche superficielle;
2:ligament collatéral médial: couche profonde.
Éléments anatomiques de voisinage (rapports essentiels de l’articulation talo-crurale)
Ils sont d’ordre tendineux (passage des tendons des muscles destinés
au pied et aux orteils), vasculaire et nerveux.
–En avant: l’articulation est en rapport avec les tendons des
muscles, long extenseur des orteils, long extenseur du gros
orteil, tibial antérieur. L’artère et les veines tibiales antérieures
accompagnées du nerf fibulaire profond passent en dehors de la
saillie du tendon du muscle tibial antérieur, en avant de l’articu-
lation (pouls pédieux). La veine grande saphène décrit son trajet
en avant de la malléole médiale.
–En arrière: en arrière et médialement, dans la gouttière rétro-
malléolaire médiale, les rapports se font avec: les tendons des
muscles long fléchisseur des orteils, long fléchisseur du gros
orteil, tibial postérieur. L’artère et les veines tibiales postérieures
accompagnées du nerf tibial cheminent dans cette gouttière. Le
tendon calcanéen et son espace rétrotibial délimitent les deux
gouttières rétromalléolaires (fig.4).
–En arrière et latéralement, dans la gouttière rétromalléolaire
latérale, les rapports se font avec l’artère et les veines fibulaires.

Anatomie clinique de la cheville et du pied. Comprendre pour bien traiter 7
En arrière de la malléole latérale, se trouvent les tendons des
muscles court et long fibulaires dans leur gaine synoviale et leur
coulisse fibreuse (fig.5). La veine petite saphène passe en arrière
de la malléole latérale.
Fig. 4 – Coupe horizontale et rapports de l’articulation
talo-crurale (d’après P. Kamina). 1 : tibia ; 2 : fibula ;
3 : ligament tibio-fibulaire antérieur ; 4 : ligament
tibio-fibulaire postérieur ; 5 : ligament tibio-fibulaire
interosseux ; 6 : tendon du muscle long extenseur des
orteils ; 7 : tendon du muscle long extenseur du gros
orteil; 8: tendon du muscle tibial antérieur ; 9: artère
et veines tibiales antérieures; 10: nerf fibulaire profond;
11: tendon du muscle long fléchisseur des orteils; 12:
tendon du muscle long fléchisseur de l’hallux; 13: tendon
du muscle tibial postérieur; 14: artère et veines tibiales
postérieures ; 15 : tendon calcanéen ; 16 : tendons des
muscles long et court fibulaires.
Fig. 5 – Ligament collatéral laté-
ral. Vue latérale de la cheville.
1: ligament talo-fibulaire posté-
rieur; 2: fibula; 3: tendon du
muscle court fibulaire; 4 : tendon
du muscle long fibulaire; 5: pro-
cessus styloïde du Ve métatarsien.
Anatomie fonctionnelle
L’articulation talo-crurale va intervenir dans deux comparti-
ments fonctionnels, statiques et dynamiques. La statique de cette
articulation trouve son intérêt dans le maintien de la station érigée.
Cette fonction, propre à l’Homme, exige une stabilité parfaite du
talus en grande partie assurée par l’articulation talo-crurale et ses
éléments anatomiques.
La stabilité antéro-postérieure est assurée dans les déplacements
antérieurs par le bord antérieur de l’extrémité inférieure du tibia,
les ligaments antérieurs, le groupe des muscles extenseurs des
orteils et tibial antérieur ainsi que les muscles fibulaires. Dans le
sens postérieur, la stabilité est assurée par le bord postérieur de
l’extrémité inférieure du tibia, le rétrécissement postérieur de la
mortaise tibio-fibulaire et les ligaments postérieurs.
En ce qui concerne la dynamique de cette articulation, il n’existe
qu’un seul degré de liberté dans la talo-crurale, ce qui ne permet
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%