RISQUES
MEDICAUX
GUIDE
DE PRISE EN CHARGE
PAR
LE CHIRURGIEN-DENTISTE
ADF-RisquesMedicaux-BAT7.indd 1 15/10/13 20:01

2
Coordination du dossier
• Florian LAURENT (Chirurgien-dentiste, Paris)
Groupe de travail scientifique
• Florian LAURENT (Chirurgien-dentiste, Paris)
• Alp ALANTAR (Chirurgien-dentiste, Nanterre)
• Marc BARANES (Chirurgien-dentiste, Saint Mandé)
• Florian BOUAZIZ (Chirurgien-dentiste, Paris)
• Nicolas DAVIDO (Chirurgien-dentiste, Paris)
• Philippe DOUCET (Chirurgien-dentiste, Paris)
Groupe de lecture
• Scarlette AGBO-GODEAU (Stomatologue, Paris)
• Charles ALBISETTI (Interne en chirurgie orale, Paris)
• Pascal AUGUSTIN (Anesthésiste-réanimateur, Paris)
• Jean-Marie BERTHELOT (Rhumatologue, Nantes)
• Sylvie BOISRAME-GASTRIN (Chirurgien-dentiste, Brest)
• Armand BOUAZIZ (Médecin généraliste, Paris)
• Gaëlle BUZAGLO (Hépato-gastro-entérologue, Paris)
• Guillaume CALLERY (Psychiatre, Caen)
• Hélène COIGNARD-BIEHLER (Infectiologue, Paris)
• Franck DECUP (Chirurgien-dentiste, Paris)
• Bernard DEGAIT (Médecin généraliste, Paris)
• Marine DELAVEST (Psychiatre, Paris)
• Julien DUMURGIER (Neurologue, Paris)
• Damien DURAN (Chirurgien-dentiste, Toulouse)
• Claudine DUVIVIER (Infectiologue, Paris)
• Anne-Laure EJEIL (Chirurgien-dentiste, Paris)
• Annabelle FAURE-VAN ROSSUM (Gynécologue-Obstétricienne, Genève)
• Eric FERAILLE (Néphrologue, Genève)
• Maria Pia GANDOLFINI (Cardiologue, Nanterre)
• Philippe GIRAUD (Oncologue radiothérapeute, Paris)
• Marie LALOI-MICHELIN (Endocrinologue, Paris)
• Raphaël LEPEULE (Médecin interniste, Paris)
• Aurélie LESAGE-LAPOSTOLLE (Gériatre, Paris)
• Géraldine LESCAILLE (Chirurgien-dentiste, Paris)
• Philippe LESCLOUS (Chirurgien-dentiste, Nantes)
• Louis MAMAN (Chirurgien-dentiste, Paris)
• Jean-Pierre MARGAINAUD (Chirurgien-dentiste, Villejuif)
• Olivier MIDDLETON (Médecin généraliste, Tremblay-en-France)
• Sophie MONESTEL-VEYRET (Pharmacien, Bayonne)
• Michèle POULAIN (Pharmacien, Rambouillet)
• Adnane RIHAOUI (Biologiste, Paris)
• Nicolas SEGAL (Médecin urgentiste, Paris)
• Jérôme SIEFERT (Stomatologue, Caen)
• Marc SOREL (Médecin interniste, Nemours et Créteil)
• Natalie STIELTJES (Hématologue, Paris)
• Yacine TANDJAOUI (Pneumologue, Paris)
• Jacques-Henri TORRES (Stomatologue, Montpellier)
Nous tenons à remercier, pour leur relecture attentive et leurs remarques pertinentes,
les Drs Dorothée LARCHER, Elsa AMAR, Servane BAHEUX, Marie-Pascale HERSANT,
Pierre REGEASSE et Sébastien TROADEC.
© 2013 ADF, Paris
7, rue Mariotte
75017 Paris
Tél. 01 58 22 17 10
Fax 01 58 22 17 40
www.adf.asso.fr
Toute représentation ou reproduction,
intégrale ou partielle, faite sans le
consentement de l’auteur ou de ses
ayants droits ou ayants cause, est
illicite (loi du 11 mars 1957, alinéa
premier de l’article 40). Cette
représentation ou reproduction,
par quelque procédé que ce soit,
constituerait une contrefaçon
sanctionnée par les articles 425 et
suivants du Code pénal. La loi du
11 mars 1957 n’autorise, aux termes
des alinéas 2 et 3 de l’article 41, que les
copies ou reproductions strictement
réservées à l’usage privé du copiste
et non destinées à une utilisation
collective d’une part et, d’autre part,
que les analyses et les courtes citations
dans un but d’exemple et d’illustration.
Achevé d’imprimer en Xxxxx 2013
par l’imprimerie Sagim-Sogegraph
(Nanterre)
ADF-RisquesMedicaux-BAT7.indd 2-3 15/10/13 20:01
Abréviations ................................................................................................................................... 6
Introduction ....................................................................................................................................7
Présentation des fiches ............................................................................................................... 8
Chapitre I
Identification, évaluation et principes de prise en charge
des risques médicaux au cabinet dentaire ....................................................................... 11
Chapitre II
Risques dus à une maladie ....................................................................................................... 25
Maladies cardio-vasculaires
Hypertension artérielle ................................................................................................................ 26
Maladie coronarienne, angor et infarctus du myocarde ...........................................................30
Arythmies cardiaques, pacemaker et défibrillateur implantable ............................................34
Insusance cardiaque ................................................................................................................. 37
Patient à risque d’endocardite infectieuse ................................................................................40
Maladie respiratoire
Asthme .......................................................................................................................................... 43
Maladies endocriniennes
Diabète ...........................................................................................................................................46
Désordres thyroïdiens ...................................................................................................................51
Maladies hépatiques et gastro-intestinales
Hépatites virales ........................................................................................................................... 54
Cirrhose et insusance hépatique ............................................................................................. 57
Maladies inflammatoires chroniques intestinales ....................................................................60
Maladie rénale
Insusance rénale chronique et dialyse .................................................................................... 63
Maladies neurologiques
Épilepsie ........................................................................................................................................ 67
Maladie d’Alzheimer ..................................................................................................................... 70
Troubles de l’hémostase
Thrombopénie .............................................................................................................................. 73
Hémophilie, maladie de Willebrand et autres déficits en facteurs de coagulation ................ 76
Troubles de l’immunité
VIH et SIDA .................................................................................................................................... 79
Autres
Dépression .................................................................................................................................... 83
Toxicomanie .................................................................................................................................. 86
Chapitre III
Risques dus à un état physiologique particulier ........................................................... 89
Grossesse et allaitement .............................................................................................................90
Patient âgé .................................................................................................................................... 93
Chapitre IV
Risques dus à un traitement ................................................................................................... 97
Agents antiplaquettaires ............................................................................................................. 98
Anticoagulants anti-vitamines K ............................................................................................... 102
Anticoagulants non anti-vitamines K ....................................................................................... 105
Bisphosphonates et autres antirésorbeurs osseux ................................................................ 108
Radiothérapie cervico-faciale.....................................................................................................113
Chimiothérapie et autres thérapies médicamenteuses anti-cancéreuses ........................... 117
Corticothérapie au long cours .................................................................................................... 121
Immunosuppresseurs autres que les corticoïdes .................................................................. 125
Chapitre V
Protocoles de prise en charge ............................................................................................. 129
Protocoles de prise en charge d’un patient à risque infectieux ............................................ 130
Protocole de prise en charge d’un patient à risque hémorragique ....................................... 132
Annexes ............................................................................................................................................ 133
1. Liste des molécules couramment prescrites en odontologie ............................................ 134
2. Examens de laboratoire : valeurs courantes ....................................................................... 135
SOMMAIRE
ADF-RisquesMedicaux-BAT7.indd 4-5 15/10/13 20:01

6 7
Abréviations
AAP ............. Agent antiplaquettaire
AAS ............. Acide acétylsalicylique
AC-FA ......... Arythmie complète par fibrillation auriculaire
AD ............... Antidépresseur
AES ............. Accident d’exposition au sang
AINS ........... Anti-inflammatoire non stéroïdien
ANSM ......... Agence nationale de sécurité du médicament
ATCD .......... Antécédent
ATM ............ Articulation temporo-mandibulaire
AVC ............. Accident vasculaire cérébral
AVK ............. Anti-vitamine K
BP ............... Bisphosphonates
CBCT .......... Cone beam computed tomography
CMV ............ Cytomégalovirus
DDP4 ......... Dipetidylpeptidase-4
EBV ............. Epstein Barr virus
ECG ............. Electrocardiogramme
EHO ............ Enseignement à l’hygiène orale
HbA1c ......... Hémoglobine glyquée
HTA ............. Hypertension artérielle
IEC .............. Inhibiteur de l’enzyme de conversion
IL2 ............... Interleukine 2
IMAO .......... Inhibiteur de la monoamine oxydase
INR .............. Index normalized ratio
IRSNA ......... Inhibiteur de la recapture de la sérotonine et de la noradrénaline
ISRS ............ Inhibiteur sélectif de la recapture de la sérotonine
IV ................. Intraveineuse
LT CD4 ....... Lymphocyte T CD4
MICI ............ Maladie inflammatoire chronique intestinale
MEOPA ....... Mélange équimolaire oxygène protoxyde d’azote
MMSE ......... Mini mental state examination
NFS ............. Numération formule sanguine
NMDA ......... N-méthyl-d-aspartate
ODF ............. Orthopédie dento-faciale
ONM ........... Ostéonécrose des mâchoires
ORN ............ Ostéoradionécrose
PAS ............. Pression artérielle systolique
PAD ............. Pression artérielle diastolique
RCH ............ Rectocolite hémorragique
TCA ............. Temps de céphaline activée
TDM ............ Tomodensitométrie
TP ................ Taux de prothrombine
VHB ............ Virus de l’hépatite B
VHC ............ Virus de l’hépatite C
VIH .............. Virus de l’immunodéficience humaine
Introduction
Afin de prendre en charge efficacement et en toute sécurité ses patients, le chirurgien-
dentiste doit connaître leur état de santé. En effet, une maladie ou un traitement peut
avoir des répercussions buccales directes ou indirectes qu’il faut connaître et anticiper
(hyperplasie gingivale, hyposialie, mycose, altération du goût, risque d’hémorragie…).
À l’inverse, un acte bucco-dentaire réalisé sans précautions peut avoir des conséquences
parfois gravissimes dans certains contextes médicaux (chez les patients à haut risque
d’endocardite infectieuse par exemple).
L’allongement de la durée de la vie et l’augmentation de la prévalence des maladies
chroniques tendent à modifier le profil des patients consultant au cabinet dentaire. Dans
son activité quotidienne le chirurgien-dentiste est de plus en plus souvent confronté à des
patients présentant un contexte pathologique: antécédent médico-chirurgical, maladie ou
traitement en cours, allergies médicamenteuses, facteurs de risque etc.
Ce document est un guide clinique, il a pour but de présenter de façon claire et synthétique
les principaux contextes médicaux à risque pour la prise en charge odontologique. Il n’est pas
exhaustif, il ne traite pas de toutes les situations que le chirurgien-dentiste peut rencontrer
dans son cabinet. Nous nous sommes attachés à regrouper les contextes médicaux les plus
fréquents et ceux pour lesquels les complications peuvent être les plus sévères.
L’un des principaux objectifs de ce document est de fournir au chirurgien-dentiste les
éléments qui déterminent si le patient peut être traité au cabinet dentaire ou s’il relève
d’une prise en charge spécialisée. Lorsque le contexte médical permet une prise en charge
au cabinet dentaire, le praticien trouvera ici les précautions à prendre pour soigner son
patient en toute sécurité : les actes contre-indiqués, les précautions vis-à-vis de l’anesthésie,
des prescriptions médicamenteuses etc.
Les protocoles présentés sont pour la plupart issus de recommandations de sociétés
savantes françaises ou internationales, de consensus professionnels ou de revue de la
littérature dentaire et médicale. Dans les cas où aucune recommandation n’existe, les
procédures présentées dans ce document sont issues de la synthèse des expériences
cliniques des membres du groupe de travail et du groupe de lecture.
ADF-RisquesMedicaux-BAT7.indd 6-7 15/10/13 20:01

98
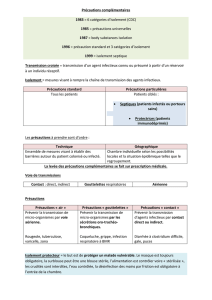
Présentation des fiches
Généralités
Présentation succincte de
la maladie, du traitement...
Principales définitions
et/ou classifications
nécessaires pour la suite
de la fiche.
Situations cliniques
Présente la prise en charge
du patient en fonction de
la situation clinique qui lui
correspond.
La prise en charge peut
renvoyer vers l’un des
protocoles de prise en
charge des patients à risque
hémorragique ou infectieux
(pages 130 à 132).
Actes contre-indiqués
au cabinet dentaire
Expose, s’il en existe,
les actes ne devant pas
être réalisés en cabinet
dentaire dans cette
situation.
Références
bibliographiques
Précautions vis-à-vis des
prescriptions courantes
Présente les interactions
médicamenteuses possibles
avec les médicaments
fréquemment prescrits
par le chirurgien-dentiste
(liste de référence en
annexe 1).
Précautions vis-à-vis de l’anesthésie
Présente, lorsqu’il en existe, les
précautions à prendre vis-à-vis des
vasoconstricteurs, de la technique ou
de la molécule anesthésique employée.
Répercussions buccales
Présentation des
répercussions sur la cavité
buccale de la maladie
en elle-même ou de ses
traitements.
Prise en charge au cabinet
dentaire
Se décline en 3 points :
• Points clés
• Précautions générales
• Situations cliniques
Tableau de synthèse
des risques
Permet de visualiser
immédiatement si le
patient peut présenter un
risque infectieux, un risque
hémorragique, un risque
lié à l’anesthésie, un risque
lié aux prescriptions ou un
autre type de risque.
Points clés
Présente les principales
informations nécessaires pour
comprendre les diérentes
situations cliniques, les principes
de la prise en charge et les
précautions à prendre.
Précautions générales
Présente les précautions que le chirurgien-
dentiste doit prendre systématiquement
dans ce type de situation.
Peut renvoyer vers d’autres fiches pour
des informations complémentaires.
Prise en charge médicale
de la maladie
(uniquement pour
les fiches maladie)
Présentation des traitements
médicamenteux et non
médicamenteux utilisés pour
traiter la maladie.
ADF-RisquesMedicaux-BAT7.indd 8-9 15/10/13 20:01
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
1
/
69
100%