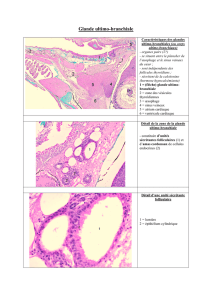
Lire l'article complet

16
La Lettre du Gynécologue - n° 276 - novembre 2002
es glandes de Bartholin, ou glandes vestibulaires
majeures, sont deux glandes paires exocrines situées à la
partie postérieure du vestibule. Constituées d’une portion glan-
dulaire et d’un canal, elles sont situées dans la loge périnéale
inférieure. Ces glandes ont la forme d’une amande avec deux
faces, deux extrémités et deux bords. L’extrémité antérieure
est située dans la continuité du bulbe au niveau de la partie
moyenne de l’orifice vaginal. L’extrémité postérieure est
située en regard des muscles transverses superficiels et pro-
fonds du périnée: lorsque la glande de Bartholin n’est pas
pathologique, cette extrémité est à distance du canal anal. Le
bord supérieur est en rapport avec l’aponévrose périnéale
moyenne et le bord inférieur avec le muscle bulbo-caverneux
qui recouvre la glande dans sa portion antérieure. La face
interne répond à la paroi vaginale et la face externe au bulbe
recouvert du muscle bulbo-caverneux. La vascularisation est
assurée par des branches des vaisseaux périnéaux superficiels
et bulbaires, eux-mêmes issus des vaisseaux périnéaux anté-
rieurs. Les canaux excréteurs mesurent environ 2cm de long et
2mm de diamètre. Ils émergent des faces internes des glandes,
non loin du bord inférieur, décrivent un trajet oblique en bas,
en interne et en avant pour venir s’aboucher dans le sillon
nympho-hyménéal à l’union des deux tiers antérieurs et du
tiers postérieur de l’orifice vaginal.
La trophicité des glandes de Bartholin varie avec le statut hor-
monal des patientes: en effet, ces glandes sont petites chez
l’enfant; elles augmentent de volume lors de la puberté pour
atteindre une dimension de 10 à 15mm de grand axe chez la
femme en période d’activité génitale, et s’atrophient progressi-
vement lors de la ménopause. Sur le plan physiologique, les
glandes de Bartholin, constituées d’acini bordés d’un épithé-
lium cylindrique, excrètent un mucus épais véhiculé par le
canal excréteur. Ce canal est tapissé par un épithélium transi-
tionnel. Ce mucus est censé assurer la lubrification de l’orifice
vaginal; en réalité, celle-ci est assurée par la vasodilatation des
vaisseaux vaginaux et l’extravasation. L’ablation d’une glande
de Bartholin, et même des deux, n’entraîne donc pas de
séquelles fonctionnelles en termes de lubrification. En
revanche, les séquelles cicatricielles laissées par la chirurgie
des glandes de Bartholin peut avoir pour conséquence une dys-
pareunie orificielle.
La glande de Bartholin peut être le siège de pathologies
bénignes infectieuses, ainsi que non infectieuses. Elle peut
aussi exceptionnellement être le siège d’un cancer.
Il n’existe pas de kyste de la glande de Bartholin; en revanche,
le canal peut se kystiser. En effet, la glande est enchâssée dans
les tissus fibreux issus de l’aponévrose périnéale moyenne,
mais le canal, qui chemine à travers des tissus plus lâches, peut
se dilater suite à une obstruction. Deux étiologies peuvent être
à l’origine de cette obstruction: une infection localisée et un
traumatisme, en particulier une section du canal lors d’une épi-
siotomie trop horizontale ou réalisée sur un périnée non
amplié.
L’infection, ou bartholinite, peut donc survenir par voie ascen-
dante soit sur un kyste du canal, la glande de Bartholin favori-
sant la stagnation du mucus, soit sur une glande saine.
Les indications opératoires dépendent de la gêne de la patiente
et de l’état d’infection.
CHIRURGIE DES KYSTES DU CANAL DE LA GLANDE
DE BARTHOLIN
Non seulement cette chirurgie n’est pas simple, mais, en outre,
l’indication doit être bien pesée en raison du risque de dyspa-
reunie lié à la sclérose post-chirurgicale. Nombre de kystes du
canal de la glande de Bartholin sont asymptomatiques et peu-
vent être découverts à l’examen clinique systématique. Certes,
il existe un risque de surinfection, mais la réalisation d’une chi-
rurgie préventive expose le chirurgien à des poursuites en cas
de séquelles douloureuses: le consentement éclairé de la
patiente est impératif. La réalisation d’une ponction peut per-
mettre de désengorger un kyste sous tension, douloureux, mais
elle ne peut permettre de traiter le kyste. Certains kystes de
Bartholin peuvent prendre un aspect particulier: il s’agit des
kystes du canal de la glande de Bartholin avec prolongement
antérieur; ils se présentent comme une tuméfaction rénitente de
la grande lèvre augmentant de volume après les rapports. Cet
aspect est trompeur et peut aboutir à une chirurgie incomplète:
l’exérèse simple du kyste du canal de la glande de Bartholin.
En cas de kyste symptomatique ou ayant été le siège d’une
infection, il faut envisager l’exérèse du kyste du canal de la
glande de Bartholin et de la totalité de la glande. L’exérèse du
kyste seul entraîne la récidive, car le résidu du canal finit par
se redilater sous la pression du mucus sécrété par la glande
laissée en place. Cette intervention s’effectue sous anesthésie
générale. La patiente est installée en position de lithotomie et
le champ opératoire est désinfecté. On effectue une incision de
3-4cm dans le sillon nympho-hyménéal en regard du kyste
jusqu’à prendre contact avec celui-ci. Un tampon monté placé
dans le vagin peut permettre de mieux visualiser le kyste et de
Glande de Bartholin : quand et comment faut-il opérer ?
* Service de gynécologie obstétrique, centre hospitalier intercommunal de
Créteil, 94010 Créteil Cedex.
L
DOSSIER
●R. Rouzier*, G. Dubernard*

17
La Lettre du Gynécologue - n° 276 - novembre 2002
DOSSIER
faciliter l’incision. La paroi vaginale est saisie dans une pince
triangulaire et disséquée progressivement à l’aide de ciseaux
de Metzenbaum de la paroi interne du kyste à la fois en arrière
jusqu’à son pôle inférieur et vers le haut, vers le prolongement
antérieur du kyste. Ce clivage est en général facile, car cette
zone est peu vascularisée, mais il peut être délicat en cas
d’intervention antérieure. La dissection de la face externe est
en revanche plus délicate, en raison de la présence de vais-
seaux issus des bulbes vestibulaires et des muscles bulbo-
caverneux. L’hémostase de ces pédicules doit être soigneuse,
afin de ne pas blesser les bulbes dont l’hémostase est difficile.
Une fois le bord externe libéré, les pédicules profonds sont pris
de haut en bas dans des pinces fines, sectionnés puis ligaturés
pour dégager complètement le kyste puis la glande accolée au
kyste. L’exérèse de la totalité de la glande est nécessaire pour
éviter les récidives. L’extrémité postérieure est dégagée pro-
gressivement en tirant sur le kyste complètement libéré de ses
autres attaches. La section et la ligature des attaches posté-
rieure se font sur le contrôle d’un doigt intrarectal, afin de
ne pas blesser le rectum. La pièce est adressée en anatomo-
pathologie, qui vérifiera la présence de la glande au contact du
kyste. La loge est refermée par quelques points simples qui
viennent parachever l’hémostase. Quelques points sont réalisés
pour rapprocher les berges vaginale et vestibulaire en anté-
rieur, mais la plaie est laissée ouverte. Un tampon intravaginal
peut être laissé en place pendant 24heures sous couvert d’une
sonde urinaire en raison du risque de rétention aiguë d’urine.
Les soins postopératoires reposent sur la toilette pluriquoti-
dienne et le séchage de la plaie comme après une épisiotomie.
Certaines équipes préconisent la réalisation d’une marsupialisa-
tion. Celle-ci s’effectue par incision de la muqueuse vestibulaire
dans le sillon nympho-hyménéal, puis par incision large du
kyste. Le kyste est exploré au doigt et les logettes sont effon-
drées, puis la paroi du kyste est suturée par des points simples à
la muqueuse vestibulaire en laissant un large orifice. Cette inter-
vention simple expose à un risque de récidive allant jusqu’à
24 % selon les séries car l’orifice se rétrécit avec le temps (1).
Chez la femme enceinte, l’exérèse de la glande de Bartholin ne
doit pas être pratiquée après 14semaines d’aménorrhée, car
elle serait particulièrement hémorragique. Il faut réaliser une
marsupialisation, même s’il existe un risque particulier de sep-
sis après ce geste (2).
PRISE EN CHARGE DES BARTHOLINITES
En cas de bartholinite, le traitement chirurgical ne peut être
radical (exérèse du kyste et de la glande), car l’inflammation
liée à l’infection augmente considérablement la vascularisation
de la glande et masque les plans de clivage. En l’absence de
collection, un traitement médical par anti-inflammatoire et
antibiotique (dirigés contre les entérobactéries et les cocci à
Gram positifs) peut être tenté. En cas d’abcès, il faut en réali-
ser l’évacuation chirurgicale par incision et drainage. Ce geste
s’effectue sous anesthésie générale. Il consiste en une incision
dans le sillon nympho-hyménéal, la réalisation d’un prélève-
ment bactériologique, l’effondrement des logettes, le lavage
abondant au sérum avec antiseptiques. Une lame est laissée en
place quelques jours pour éviter la fermeture prématurée de
l’incision. L’antibiothérapie est poursuivie. La glande de
Bartholin étant laissée en place, le risque de récidive est supé-
rieur à 50% (3). Certaines équipes réalisent une marsupialisa-
tion, comme décrit plus haut.
Après cet épisode aigu, deux situations sont envisageables:
soit il persiste un kyste du canal de la glande de Bartholin, soit
il n’existe pas de reliquat kystique. La marsupialisation dimi-
nue la probabilité de kyste résiduel; or la présence d’un kyste
facilite la chirurgie d’exérèse complète d’un kyste du canal de
la glande de Bartholin et de la glande, seul garant de l’absence
de récidive. Il faut envisager cette exérèse s’il existe un kyste
résiduel: il faut savoir attendre un volume suffisant pour facili-
ter la chirurgie. S’il ne persiste pas de kyste, l’exérèse peut se
discuter en cas d’épisode unique de bartholinite; par contre, si
il s’agit d’épisodes récidivants, l’exérèse doit être proposée.
Lorsqu’il n’existe pas de kyste, la chirurgie est plus difficile,
car la glande de Bartholin est peu palpable. L’incision est cen-
trée sur l’orifice du canal de la glande, et il faut emporter les
éléments situés dans la loge périnéale inférieure.
PRISE EN CHARGE DES TUMEURS DE LA GLANDE
DE BARTHOLIN
Ces tumeurs sont rares. Elles sont souvent découvertes à l’exa-
men histologique chez des patientes opérées pour “bartholi-
nite”. Néanmoins, l’âge des patientes est plus élevé que celui
des patientes opérées pour infection.
Les tumeurs de la glande de Bartholin peuvent être de trois
types: les carcinomes épidermoïdes aux dépens des cellules
pavimenteuses du canal, les adénocarcinomes développés aux
dépens essentiellement des cellules muco-sécrétantes de la
glande, et les tumeurs adénoïdes kystiques, qui constituent une
entité à part et ont une évolution principalement locale, mais
avec un risque de récidive important. La chirurgie des tumeurs
malignes de la glande de Bartholin repose sur une vulvectomie
partielle radicale emportant tout le tissu de la peau jusqu’au
diaphragme urogénital, sacrifiant la petite lèvre et la grande
lèvre homolatérale ainsi que la fourchette. Il faut réaliser un
curage inguino-fémoral bilatéral, car le drainage lymphatique
de la glande de Bartholin est bilatéral (4).■
RÉFÉRENCES BIBLIOGRAPHIQUES
1. Oliphant MM, Anderson GV. Management of Bartholin duct cysts and abs-
cesses. Obstet Gynecol 1969; 16: 476-8.
2. Miller NR, Garry DJ, Klapper AS, Maulik D. Sepsis after Bartholin's duct
abscess marsupialization in a gravida. J Reprod Med 2001; 46: 913-5.
3. Paniel BJ, Truc JB, Robichez B, Malouf A, Poitout P. Chirurgie des lésions
bénignes de la vulve. Encycl Med Chir (Paris, France), Techniques chirurgi-
cales, Urologie-Gynécologie 41885; 4-10-06: 26pages.
4. Cardosi RJ, Speights A, Fiorica JV, Grendys EC, Jr, Hakam A, Hoffman MS.
Bartholin’s gland carcinoma: a 15-year experience. Gynecol Oncol 2001; 82:
247-51.
1
/
2
100%