24/02/2016 MOUTON Marion D1 CR :SAIDI Sonia RVU

RVU-AGM – Bases anatomiques des syndromes obstructifs vésicaux sphinctériens d'origine neurologique, périphérique et
centrale
24/02/2016
MOUTON Marion D1
CR :SAIDI Sonia
RVU-AGM
Pr PIRRO
12 pages
Bases anatomiques des syndromes obstructifs vésicaux sphinctériens d'origine neurologique,
périphérique et centrale
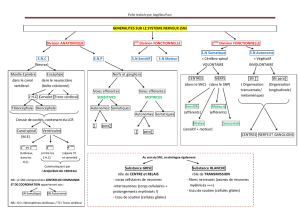
On va aborder l'innervation pelvienne et périnéale.
Cette innervation est particulièrement complexe. Elle est mixte c'est-à-dire végétative (indépendante de la
volonté) et somatique. Aujourd'hui, on s’intéressera à l'innervation végétative.
L'innervation végétative dépend principalement de deux plexus :
–Le plexus hypogastrique supérieur (PHS) qui est un lacis nerveux situé en avant ou en dessous de la
bifurcation aortique.
Il est essentiellement sympathique et va donner deux nerfs pour le PHI : les nerfs hypogastriques droit
et gauche.
Ceux ci sont essentiels pour l'innervation pelvienne.
–Le plexus hypogastrique inférieur (PHI) qui est une lame nerveuse située latéralement par rapport au
rectum.
De ce PHI, nous avons des nerfs qui vont en direction des différents organes qui ont une fonction de
réservoir. Ces nerfs permettent de vider ces réservoirs, et d'intervenir dans la fonction de continence.
A la différence du PHS, le PHI comprend des fibres sympathiques et parasympathiques : on parle de
mixage entre ces différents types de fibres, ce qui explique son rôle essentiel dans toute l'innervation
pelvienne.
→ Toute la chirurgie pelvienne moderne est basée sur le principe de préservation nerveuse pour
conserver les fonctions de continence (fécale ou urinaire) et préserver les nerfs sexuels (innervation
sexuelle).
1/12
Plan
A. Vue antérieure du bassin et de la partie basse du rachis sacré
B. Le plexus hypogastrique supérieur
C. Le plexus hypogastrique inférieur
D. Rapports entre le plexus hypogastrique inférieur et le rectum
E. Systématisation de l'innervation pelvienne

RVU-AGM – Bases anatomiques des syndromes obstructifs vésicaux sphinctériens d'origine neurologique, périphérique et
centrale
A. Vue antérieure du bassin et de la partie basse du rachis sacré
Schéma 1 :
1- aorte (bifurcation aortique au niveau de L4)
2- PHS
3- nerfs hypogastriques
4- os coxal
5- sacrum
6- foramens sacrés antérieurs
7- rectum
8- PHI
9- branches efférentes du PHI
10- canal anal
11- appareil sphinctérien
On représente la cavité pelvienne simplifiée avec juste la présence de l'hémi-bassin gauche, on retrouve la
bifurcation aortique au niveau de L4 et le rectum composé de l'ampoule rectale et du canal anal (masqué en
partie par la symphyse pubienne). L'appareil sphinctérien est représenté par un faisceau unique (simplification).
2/12

RVU-AGM – Bases anatomiques des syndromes obstructifs vésicaux sphinctériens d'origine neurologique, périphérique et
centrale
B. Le plexus hypogastrique supérieur
Schéma 2 : Vue antérieure du rétro péritoine
1- pilier droit de l'oesophage
2- œsophage
3- pilier gauche de l'oesophage
4- nerf pneumogastrique
5- artère gastrique gauche
6- ganglions semi-lunaires
7- tronc coeliaque
8- artère splénique
9- artère hépatique
10- aorte
3/12

RVU-AGM – Bases anatomiques des syndromes obstructifs vésicaux sphinctériens d'origine neurologique, périphérique et
centrale
11- nerf petit splanchnique
12- ganglion aortico-rénal
13- artères rénales droites et gauches
14- artère mésentérique supérieure
15- petite arcade tendineuse
16- artère mésentérique inférieure
17- artère iliaque commune gauche
18- PHS
19- nerfs hypogastriques droit et gauche
20- artère iliaque commune droite
21- veine cave
22- muscle psoas
23- muscle carré des lombes
24- muscle transverse
25- ganglions sympathiques lombaires
26- arcade du muscle psoas
27- arcade du muscle carré des lombes
28- arcade du muscle intercostal
29- piliers fibreux de l'aorte abdominale
30- nerf grand splanchnique
31- piliers musculaires formant la partie verticale du
diaphragme
Le rachis s'élargit du haut vers le bas car il supporte de plus en plus le poids du corps. Le rachis a des courbures
dans le plan sagittal. Il y a une lordose lombaire (moyen mnémotechnique : LOLO). Le sommet de la lordose se
situe en L3. L'orientation du rachis est donc différente en dessus et en dessous de L3 :
–au niveau de L3, le processus transverse est horizontal.
–au dessous, le processus transverse est légèrement ascendant vers le haut.
–au dessus, le processus est légèrement descendant vers le bas.
Les côtés flottantes s'articulent avec TH11 et TH12. On les appelle « flottantes » car elles ne s'articulent pas
avec le sternum.
On va placer différentes structures aponévrotiques (fibreuses) :
–Les deux piliers fibreux de l'aorte abdominale : le pilier droit s'insère sur les trois premières vertèbres
lombaires, le pilier gauche s'insère sur les deux premières vertèbres lombaires. Ces deux piliers fixés sur
le rachis se rejoignent sur la ligne médiane au niveau de TH11 et TH12 et s'éloignent du plan vertébral
pour ménager un espace entre ce ligament fibreux et la colonne vertébrale où va passer l'aorte qui était
thoracique pour devenir abdominale. L'aorte n'est pas toujours rectiligne, notamment chez les sujets
âgés . Au niveau de L4, on a la terminaison de l'aorte qui donne l'artère iliaque primitive droite et
l'artère iliaque primitive gauche.
–L'arcade du muscle psoas : elle s'insère sur la face antérieure du corps vertébral de L2 et se termine au
sommet du processus transverse de L1.
–Les arcades du muscle carré des lombes : elles sont plus latérales, tendus entre le sommet du
processus transverse de L1 et le sommet de la 12ème côte. Le muscle carré des lombes est tendu entre
son arcade en haut et la crête iliaque en bas.
–Latéralement, on a des arcades intercostales.
On va ensuite placer les éléments musculaires :
→ A la partie basse, on a :
–Le muscle psoas : il passe sous l'arcade du muscle psoas et s’insère soit directement sur le rachis au
niveau des disques intervertébraux soit indirectement sur le rachis par l'intermédiaire de petites arcades
tendineuses placées sur la face latérale de la vertèbre. Il rejoint le muscle iliaque en bas pour former le
muscle ilio-psoas.
–Le muscle carré des lombes qui est situé plus latéralement
–Le muscle transverse qui est encore plus latéral, c'est le plus profond des trois muscles de la paroi
abdominale.
4/12

RVU-AGM – Bases anatomiques des syndromes obstructifs vésicaux sphinctériens d'origine neurologique, périphérique et
centrale
→ A la partie haute, on a :
–Les deux piliers de l’œsophage : un pilier droit gros, volumineux et antérieur et un pilier gauche qui
s'insère comme le pilier droit sur le pilier droit de l'aorte mais plus en arrière, il est plus petit. Ce dernier
donne des fibres qui vont se terminer sur le ligament médian ou sur le pilier contro-latéral. Entre les
deux piliers œsophagiens, on a le passage de l’œsophage thoracique à l'oesophage abdominal.
–Plus latéralement, les autres piliers musculaires qui vont constituer la partie verticale du diaphragme.
Entre ces interstices musculaires, il y a des petits espaces qui vont être traversés soit par des nerfs, soit
par des structures vasculaires.
On peut ainsi placer les éléments du PHS :
–L'origine de la veine cave inférieure se situe au niveau de L5 par la confluence ilio-cave. La veine
cave naît de la réunion d'une veine iliaque primitive gauche, longue et horizontale, avec une veine
iliaque primitive droite, courte et verticale. La veine cave inférieure est coincée entre le rachis en arrière
et le plan artériel en avant. Cela peut entraîner une gêne au retour veineux du sang, notamment de la
veine iliaque primitive gauche.
–De la face antérieure de l'aorte abdominale, on observe la naissance de trois branches à destinée
viscérale :
- TH12 : Le tronc cœliaque donne l'artère hépatique, l'artère gastrique gauche et l'artère splénique.
- Proche du tronc cœliaque, juste en dessous en L1, l'artère mésentérique supérieure est une grosse
artère, elle fait entre 6 et 8 mm de diamètre (comme le tronc cœliaque). Elle est dans la région rétro
péritonéale, elle passe derrière puis sous le pancréas, en avant du crochet du pancréas ou « petit
pancréas », en avant du 3ème duodénum et va ensuite pénétrer dans la racine du mésentère pour
vasculariser tout l'intestin grêle mobile (jéjunum et iléum), le colon droit (caecum, colon ascendant,
l'angle colique droit et les 2/3 du colon transverse).
-L3 : l'artère mésentérique inférieure fait 3 à 4 mm de diamètre, elle est donc beaucoup plus petite
que les précédentes, elle suit le bord supérieur de l'artère iliaque primitive gauche et vascularise le
colon gauche (1/3 gauche du colon transverse, l'angle colique gauche, le colon descendant et le colon
sigmoïde).
–Autour de ces artères, on a les artères rénales gauche et droite. La gauche est un petit peu plus haute
que la droite.
– Autour de ces branches principales de l'aorte abdominale, nous avons des ganglions nerveux. Ce sont
principalement les ganglions semi-lunaires qui sont disposés de part et d'autre de l'origine du tronc
cœliaque. Autour de l'origine de l'artère mésentérique, à proximité de l'origine des artères rénales, il y a
des ganglions aorticaux rénaux. On a d'autres ganglions autour de l'origine de l'artère mésentérique
inférieure. Ces ganglions reçoivent des fibres afférentes principalement pour les ganglions semi-
lunaires, qui reçoivent des branches du nerf vague (pneumogastrique ou nerf X). Il vient donner des
branches pour la partie interne des ganglions semi-lunaires. La partie externe reçoit des ganglions
sympathiques qui viennent des ganglions thoraciques sympathiques situés plus haut et donnent des
branches qui se terminent sur la partie latérale des ganglions semi-lunaires. Ces nerfs sont les grands
splanchniques qui viennent du sympathique thoracique, ils véhiculent la douleur viscérale notamment
d'origine pancréatique. Avant on les sectionnait dans le cas des cancers du pancréas pour soulager la
douleur → splanchnicectomie. Aujourd'hui, la radiographie permet sous scanner d'infiltrer des produits
médicamenteux pour détruire ces nerfs. On a au dessous de ces nerfs des nerfs petits splanchniques
5/12
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%