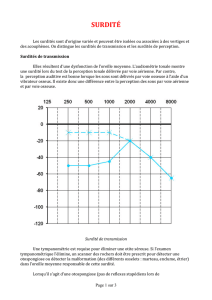
Lire l'article complet

L
e congrès annuel de l’American Academy of Otola-
ryngology, Head and Neck Surgery s’est tenu à
Washington du 24 au 27 septembre 2000. Ce congrès
a rassemblé un grand nombre d’Américains, mais aussi d’étran-
gers venant du monde entier.
OTOLOGIE
●
H. Silverstein et al. (Sarasota, Floride) ont rétrospectivement
évalué les traitements chirurgicaux réalisés dans la maladie de
Ménière durant les dix dernières années. Un questionnaire a été
envoyé à tous les membres des Sociétés otologiques américaines,
leur demandant de résumer leur pratique. Cent trente-sept des
700 questionnaires envoyés ont pu être analysés.
Quatre-vingt-un pour cent des correspondants ont réalisé une neu-
rectomie vestibulaire, 90 % une labyrinthectomie, 85 % une chi-
rurgie du sac endolymphatique, 72 % une injection intratympa-
nique. Les traitements par injections intratympaniques sont de
plus en plus utilisés : 900 procédés en 1999 contre 100 en 1990.
La chirurgie du sac endolymphatique semblait associée à la plus
faible incidence de perte d’audition postopératoire.
Actuellement, le traitement chirurgical de première intention est,
pour 55 % des chirurgiens, une chirurgie du sac endolympha-
tique et, pour 38 % d’entre eux, une injection intratympanique.
●
Une équipe égyptienne (H.S. Zaghloul et al., Mansura) a étu-
dié l’intérêt des médications antivirales associées aux corticoïdes
dans le traitement des surdités brusques. Cinquante sujets ont été
inclus dans cette étude prospective qui concernait les patients
ayant présenté récemment un tableau d’infection des voies res-
piratoires, et dont la surdité brusque n’était pas antérieure à plus
de 10 jours. Les patients étaient divisés en deux groupes : le pre-
mier recevait de l’acyclovir par voie orale (600 mg par jour en
3fois pendant 7 jours) associé à une corticothérapie orale
(1 mg/kg de prednisone pendant 4 jours suivi d’une diminution
progressive). Vingt-quatre patients ont été inclus dans ce groupe.
Dans le second groupe (18 patients), seul le traitement corticoïde
était prescrit.
L’amélioration auditive a été constatée chez 24 patients au
total (57,1 %). L’amélioration des seuils était significativement
meilleure dans le groupe des patients auquel était adjoint le trai-
tement antiviral (20/24 patients, soit 83,3 % avec un p de 0,008).
Les auteurs concluent à l’intérêt de l’acyclovir associé aux cor-
ticoïdes dans le traitement des surdités brusques.
Commentaire : le rôle de l’infection virale dans l’étiologie des
surdités brusques est évoqué de longue date et semble avoir été
critiqué récemment par l’équipe de J.R. Garcia Berrocal et al.
de Madrid, Espagne (Role of viral and mycoplasma pneumoniae
infection in idiopathic sudden hearing loss. Otolaryngologica
2000 ; 120 : 835-9). En outre, la voie d’administration orale n’a
pas la réputation d’être la plus efficace dans le traitement des
méningo-radiculo-névrites herpétiques.
●
Une équipe finlandaise d’Helsinki (A. Pitkaranta et al.) a étu-
dié la prévalence de l’herpès virus 6 humain dans les larmes de
sujets présentant une paralysie faciale périphérique dite “a fri-
gore”. Vingt patients malades ont été testés et comparés à 20 cas
contrôles sains. L’herpès virus 6 était recherché par PCR dans les
larmes de chaque côté. Le virus a été isolé chez 7 des 20 patients
présentant une paralysie faciale et chez 1 des 20 contrôles (test de
Fisher, p = 0,044). Les auteurs concluent à la forte prévalence de
l’herpès virus 6 dans les paralysies faciales périphériques. Son
rôle dans la pathogénie de cette affection reste à déterminer.
●
Plusieurs communications provenant de différents centres
américains, dont celles de W.H. Slattery III (Ear House Institute,
Los Angeles) et de J. Maw (San Jose, Californie), ont présenté
l’intérêt des prothèses auditives implantées dans l’oreille
moyenne (par le procédé du Vibrant Soundbrige®ou d’autres
techniques). Le nombre de patients reste faible mais les résultats
semblent intéressants pour les surdités de perception d’intensité
modérée. Il n’y a pas de dégradation du seuil en conduction
osseuse. Cependant, le recul reste très limité...
●
L’ablation d’un implant cochléaire en cas d’infection post-
opératoire immédiate ou tardive est une question controversée.
K. Yu (San Francisco) a rassemblé l’expérience de deux centres
d’implantation, réunissant 108 patients adultes et enfants sur une
période de neuf ans. Sept patients ont développé une infection,
dont un dans un contexte de cholestéatome. Dans tous les cas, une
incision limitée, permettant un drainage chirurgical, accompagnée
d’une antibiothérapie adaptée a permis de traiter avec succès cette
situation, sans retirer l’implant qui est resté fonctionnel.
●
Les surdités de perception liées à des désordres immunitaires
ont été bien décrites dans la littérature depuis Carmodi (1978),
Carlson et, particulièrement, Mac Cabe (Annals of Otorhinola-
ryngology, 1979). Valdez et al. (Boston) ont détaillé une série de
11 patients, présentant une surdité de perception associée à une
colique ulcéreuse ou à une maladie de Crohn. Les lésions étaient
ACTUALITÉ
Rapport du Congrès ORL de Washington
●
J.P. Marie*
5
La Lettre d’Oto-rhino-laryngologie et de chirurgie cervico-faciale - no261 - mars 2001
*Service d’ORL et chirurgie cervico-faciale, CHU de Rouen, hôpital Charles-
Nicolle, boulevard Gambetta, 76031 Rouen Cedex.

bilatérales le plus souvent, et associées à des vertiges dans trois
cas. L’intensité de la perte allait de 30 dB à 80 dB avec une courbe
parfois horizontale, parfois en pente de ski. Parmi ces patients,
5avaient aussi une maladie auto-immune de terminologie connue,
un avait une polychondrite, un une cholangiopathie sclérosante,
un autre une maladie de Wegener, un autre encore une dermato-
myosite et le dernier une glomérulosclérose. Tous les patients
ont été traités par des corticoïdes et parfois des immunosuppres-
seurs, mais aucune amélioration auditive n’a été obtenue par
aucun de ces traitements.
Le concept de surdité auto-immune est bien connu quoique dis-
cuté. L’étiologie des lésions inflammatoires de l’intestin n’est
pas clairement établie. Dans la colite de Crohn, il y a quelques
cas de surdité de perception décrits depuis Levitan (1972), puis
Saumers et Arker (1982). Dans la présente étude, le traitement
par corticoïdes ou immunosuppresseurs n’a pas modifié l’évolu-
tion de la surdité de perception.
Pour les oto-rhino-laryngologistes, il faut retenir qu’une surdité
de perception peut être la première manifestation d’un désordre
général, comme par exemple une maladie inflammatoire du tube
digestif. On doit considérer cela comme une part du diagnostic
différentiel des pathologies touchant seulement l’oreille interne.
●
Troublefield et al. (Newark, New Jersey and New York) ont
gagné le prix du meilleur poster pour un travail portant sur
l’ototoxicité de la méfloquine.
La quinine a été beaucoup utilisée pour différentes indications,
en particulier pour traiter les troubles du rythme et la prévention
du paludisme. Le développement d’un paludisme chloroquino-
résistant a conduit à utiliser la méfloquine (Lariam®). Les symp-
tômes de la toxicité de la quinine associent acouphènes, nausées,
bouffées de chaleur, maux de tête et, fréquemment, surdité de
perception. Des surdités de perception associées à la chloroquine
ont été rapportées chez des patients présentant des dommages
préexistants, une sensibilité particulière à la quinine ou un sur-
dosage. Il n’était pas fait mention dans la littérature (ou sur le
paquet d’emballage) d’une ototoxicité de la méfloquine. Trois
cas d’ototoxicité permanente chez des patients traités avec une
dose prophylactique de méfloquine étaient présentés.
En conclusion, Lariam®peut causer une surdité de perception
irréversible ou une vestibulopathie lorsqu’il est utilisé à dose thé-
rapeutique chez des patients sans pathologie préexistante de
l’oreille. Il ne s’agit pas forcément, à l’inverse d’une opinion
répandue, d’une ototoxicité réversible à l’arrêt du traitement.
●
J. Siegel (Chicago) a comparé deux groupes de 40 enfants
atteints d’otites séromuqueuses ayant bénéficié :
–soit, au fauteuil, d’une myringotomie au laser suivie d’une
insertion de tubes (Laser Office Ventilation of Ears with Inser-
tion of Tubes : LOVE IT) ;
–soit, sous anesthésie générale, d’une myringotomie et de la
pose d’aérateurs transtympaniques.
Le geste ambulatoire est précédé dans ce cas d’une application
d’un anesthésique local. La satisfaction des patients et de leur
famille, le temps de réalisation et l’absence de complications plai-
dent en faveur de la technique ambulatoire. Cependant, cette
méthode ne pouvait être réalisée chez des enfants âgés de 3 à
6ans car l’immobilisation est plus difficile à obtenir.
OTONEUROCHIRURGIE
Deux communications ont développé la stratégie utilisée face au
schwannome vestibulaire dans la neurofibromatose de type II
(NF2).
●
P. Chang (Cambridge, Grande-Bretagne) a présenté une étude
rétrospective d’un centre de référence tertiaire portant sur
29 patients en 15 ans. Un total de 48 schwannomes vestibulaires
ont été traités. Les options thérapeutiques sont : l’abstention-
surveillance, l’excision microchirurgicale et la radiochirurgie sté-
réotaxique. Cinq schwannomes vestibulaires ont été traités par
une méthode de radiochirurgie stéréotaxique : tous ont augmenté
de taille. Vingt-cinq lésions ont fait l’objet d’une simple sur-
veillance pendant une période moyenne de 4,27 ans. Dans 11 cas,
le neurinome n’a pas progressé en taille et l’audition est restée
stable. Dans 8 autres cas, une progression tumorale a été notée.
Dans 14 cas, une chirurgie a été réalisée : dix fois par voie trans-
labyrinthique et quatre fois par voie rétrosigmoïde. Dans ces cas,
la résection tumorale a été totale et la fonction faciale conservée
(grade 1 à 3 dans 64 % des cas).
Pour cette équipe, un diagnostic précoceoffre des avantages pour
les patients, leur famille et la communauté. Le diagnostic de petit
neurinome avec audition utile est possible. Parmi les modalités
de traitement, la chirurgie offre les meilleures possibilités de
contrôle. La préservation auditive est optimisée par le diagnos-
tic précoce chez les patients atteints de NF2 ; ainsi, le diagnos-
tic précoce de la NF2 reste le facteur le plus important pour la
meilleure prise en charge de ces lésions, en attendant la thérapie
génique qui est un des espoirs des temps à venir.
●
W.H. Slattery III et al. (Ear House Institute, Los Angeles),
coordonne une étude multicentrique sur la NF2. Dix-sept centres
y participent, dispersés dans le monde entier. Cinq cent quarante
cas de schwannome vestibulaire ont été identifiés, dont 121 nou-
veaux cas entre octobre 1993 et décembre 1999. Pour être inclus,
le schwannome ne doit pas avoir été traité depuis 5 ans.
La perte auditive était présente isolément dans 31 % des cas, asso-
ciée à d’autres signes dans 20 % des cas. Les lésions cutanées
étaient présentes dans 79 % des cas, les méningiomes dans 64,7 %
et les tumeurs à un autre endroit du névraxe dans 57 %.
Il s’agit d’une étude de cohorte dont les conclusions seront pré-
sentées ultérieurement.
●
Lors d’un cours particulièrement brillant, E. Garcia-Ibanez
(Barcelone, Espagne) a présenté son expérience de la voie sus-
pétreuse, et ses résultats.
Pour lui, les indications sont : la neurectomie vestibulaire, l’exé-
rèse des neurinomes du VIII quand l’audition peut être conser-
vée (et si leur taille n’excède pas 20 mm dans leur plus grande
longueur), les lésions du VII, les granulomes à cholestérine de
l’apex pétreux, la décompression du porus.
Le monitoring du VII et du VIII est maintenant systématique pour
cet auteur. Le repérage du conduit auditif interne (CAI) est faci-
lité par la découverte du canal semi-circulaire supérieur et du nerf
pétreux superficiel. Le CAI se projette en regard de la bissectrice
de l’angle formé par ces deux structures.
Les complications postopératoires sont rares et, quand il s’agit
de section du nerf vestibulaire, les résultats sur les vertiges sont
ACTUALITÉ
6
La Lettre d’Oto-rhino-laryngologie et de chirurgie cervico-faciale - no261 - mars 2001
.../...

ACTUALITÉ
8
La Lettre d’Oto-rhino-laryngologie et de chirurgie cervico-faciale - no261 - mars 2001
excellents (99 % de disparition des vertiges...), l’audition est alté-
rée dans seulement 7,5 % des cas ; il n’y a pas de paralysie faciale.
Dans les neurinomes du VIII, l’audition est préservée dans les
deux tiers des cas, avec une fonction faciale classée de I à II selon
la classification de House-Brackman, dans 93,2 % des cas, et
classée III dans 5,3 % des cas.
Cette voie d’abord est donc très fiable dans les mains de cet auteur
qui en a une grande expérience.
●
À travers l’étude rétrospective d’une série de 500 patients
opérés de neurinome de l’acoustique entre 1980 et 1999,
R.J. Wiet (Evanston, Illinois) a montré que les facteurs les plus
déterminants sur la fonction faciale résiduelle et la préservation
auditive sont : la taille de la tumeur, l’expérience du chirurgien
et, à un moindre degré, l’âge du patient. Dans cette série, les
résultats en termes de fonction faciale sont les mêmes quelles
que soient les voies d’abord (fosse cérébrale moyenne, rétro-
sigmoïde, translabyrinthique). En termes de préservation audi-
tive, il n’y avait pas de différence entre la voie de la fosse céré-
brale moyenne et la voie rétrosigmoïde. En termes de fonction
faciale et de préservation auditive, les résultats étaient meilleurs,
à taille, voie d’abord et âge identiques, lors des cinq dernières
années, mettant ainsi l’accent sur le facteur clé qu’est l’expé-
rience des opérateurs.
LARYNGOLOGIE
Les pneumopathies de déglutition sont la conséquence de fausses
routes, présentes dans un grand nombre de pathologies, en par-
ticulier neurologiques (accidents vasculaires cérébraux, maladie
de Parkinson) par le biais du déficit sensitivomoteur pharyngo-
laryngé fréquemment présent dans ces pathologies. Deux tests
permettent classiquement de quantifier ces fausses routes : c’est
l’examen vidéo endoscopique de la déglutition et l’enregistre-
ment de la déglutition barytée. M. Setzen et al. (Manhasset,
New York) ont détaillé leur technique d’analyse de la sensibilité
laryngée dans le but de prédire les troubles de la déglutition. Ce
test est réalisé grâce à l’envoi d’un bolus d’air sous pression par
le canal opérateur d’un fibroscope, et permet de tester la sensi-
bilité de différentes zones du pharyngolarynx. La sensibilité est
conservée si un réflexe d’adduction laryngée est observé. Le
défaut de sensibilité pharyngolaryngée était fortement corrélé à
la présence de fausses routes observées par les moyens classiques
lors de l’analyse de la déglutition. Ce test permet donc, en
l’absence d’ingestion alimentaire, de prédire les patients à risque
de pneumopathies.
●
G.S. Goding Jr. (Minnesota) a présenté, lors d’un cours, sa
conception du traitement des paralysies laryngées unilatérales.
Il utilise et fait la promotion de l’anastomose entre l’anse de
l’hypoglosse et le tronc du récurrent intralaryngé, selon une tech-
nique décrite par Frazier en 1926, puis par Crumley en 1986. Il
s’agit d’une réinnervation non sélective des muscles laryngés qui
ne permet pas la récupération de la mobilité, mais la restitution
d’un volume cordal et d’une stabilité aryténoïdienne. Cette tech-
nique ne peut être réalisée que si l’extrémité du récurrent est en
bon état et que les branches de l’hypoglosse sont présentes. Elle
impose une anesthésie générale et elle est un peu plus longue à
réaliser qu’une thyroplastie, mais elle nécessite moins d’exper-
tise. La récupération est acquise en 6 à 9 mois, ce qui est long,
mais elle est en général bonne.
●
M. Shindo et T. Woo (New York) ont développé leur algo-
rithme de prise en charge des paralysies laryngées. Le traitement
chirurgical n’est réalisé qu’après un délai de 6 à 9 mois suivant
leur survenue, après échec de la rééducation orthophonique, et
lorsqu’il n’y a pas d’activité électrique résiduelle. La médialisa-
tion cordale peut être effectuée par voie endoscopique (collagène,
graisse, Téflon®), par voie externe (thyroplastie plus ou moins
complétée d’une adduction aryténoïdienne). L’adduction aryté-
noïdienne est indiquée lorsqu’il existe un important hiatus au
niveau de la partie postérieure du plan glottique, particulièrement
en cas d’atteinte du X. Elle donne de médiocres résultats en cas
de dénervation ancienne et n’est pas réalisable en cas d’ankylose
crico-aryténoïdienne.
Deux procédés de réinnervation sont possibles : la technique du
pédicule neuromusculaire (décrite par Tucker), actuellement peu
utilisée, et l’anastomose de l’anse du XII au récurrent selon
Crumley. La thyroplastie est la technique la plus utilisée par ces
auteurs.
●
T. Murry (Pittsburgh) et G.E. Woodson (Gainesville) ont déve-
loppé les différentes possibilités d’utilisation de la toxine botu-
lique dans les pathologies vocales : dans la dysphonie spasmo-
dique, comme cela est maintenant très classique, mais aussi
dans d’autres désordres vocaux, parmi lesquels le granulome sur
les cordes vocales, l’hyperadduction cordale, le mouvement para-
doxal des cordes vocales (syndrome de dysfonction des cordes
vocales, selon la terminologie utilisée en France).
●
L’équipe de J.A. Koufman (Winston Salem) a rappelé l’inté-
rêt diagnostique et pronostique de l’électromyographie laryn-
gée dans les immobilités laryngées. De 1995 à 1999, 415 exa-
mens ont été réalisés. Les étiologies des paralysies laryngées
étaient, dans 37 % des cas, une chirurgie cervicale, dans 24 %
des cas, la conséquence d’une intubation et, dans 19 % des cas,
une origine virale. L’enregistrement électromyographique est
le fruit d’une collaboration entre ORL et neurologues. L’acti-
vité électrophysiologique est enregistrée au niveau du thyro-
aryténoïdien et du crico-thyroïdien. Les anomalies de tracés ren-
contrées sont essentiellement les diagnostics de recrutement, les
anomalies de la forme des potentiels (polyphasiques en cas de
réinnervation), les anomalies de l’activité spontanée (potentiel
de fibrillation).
Dans 80 % des cas, les résultats étaient anormaux. D’après les
auteurs, l’examen a eu un impact clinique dans 63 % des cas :
définition du timing et du type de chirurgie dans 40 % des cas,
diagnostic différentiel avec une ankylose crico-aryténoïdienne
dans 12 % des cas. Les signes de dénervation ont imposé la réa-
lisation d’une imagerie.
En conclusion, pour les auteurs, l’électromyographie laryngée
est un examen utile au diagnostic des paralysies laryngées.
Ànoter que, dans certains cas, malgré l’absence de récupéra-
tion de la mobilité laryngée, l’électromyographie peut s’avérer
normale.
●
J.H. Liu (département d’ORL pédiatrique de Cincinnati, Ohio)
prélève la graisse à l’aide d’un microdébrideur qui permet de
.../...

9
La Lettre d’Oto-rhino-laryngologie et de chirurgie cervico-faciale - no261 - mars 2001
faciliter son morcellement. Cela est une alternative intéressante
à la liposuccion, et bien entendu aux techniques chirurgicales.
Les avantages en sont une petite incision et la rapidité du geste.
En outre, la graisse est coupée en tout petits morceaux qui sont
immédiatement utilisables pour l’injection de graisse, dans la
corde vocale par exemple.
PÉDIATRIE
●
P. Monnier (Lausanne, Suisse), P. Walner et R. Cotton (Cin-
cinnati, Ohio) ont rapporté leur expérience du traitement des
sténoses sous-glottiques de l’enfant.
Trente-huit et 31 cas de résections crico-trachéales ont été pré-
sentés respectivement par l’équipe de Cotton et par P. Monnier,
avec des succès impressionnants (5 enfants restent trachéoto-
misés pour Walner et 1 seul pour Monnier). Le principe est de
réséquer toute la zone pathologique et d’étendre la résection à
un anneau trachéal au-dessous. Le cricoïde est éventuellement
aménagé à la fraise diamantée. Une plastie d’élargissement anté-
rieur est réalisée par P. Monnier. Cette intervention doit être
effectuée après cicatrisation des lésions. Les indications, rap-
pelées par Cotton, sont les sténoses sous-glottiques de grades
III et IV, quand elles sont situées à distance des cordes vocales.
Mais la laryngoplastie en un temps reste le traitement standard
pour les grades II et bon nombre de lésions de grade III. Pour
Monnier, la résection crico-trachéale peut être utilisée dans les
sténoses congénitales. Dans certains cas, l’hélium peut facili-
ter l’anesthésie.
●
Une enquête de satisfaction a été réalisée par J.H. Liu et al. de
l’équipe de Robin T. Cotton du département d’ORL pédiatrique
de Cincinnati, Ohio, concernant les suites des amygdalectomies
ambulatoires.
Les parents de 453 enfants ayant subi une amygdalectomie ou une
adéno-amygdalectomie, ont été contactés par téléphone trois
semaines après la chirurgie. Ils étaient interrogés sur les compli-
cations ou l’inconfort occasionnés par le traitement. Deux cent
cinquante-neuf familles (47 %) ont répondu à cette enquête. La
plupart des parents étaient satisfaits de cette procédure ambula-
toire. Cependant, 112 familles ont eu recours à un soignant après
avoir quitté l’hôpital (parfois pour des saignements, des douleurs
ou de la dysphagie). Seuls 34 des 112 parents ont été vus par un
médecin (différent de celui ayant procédé à l’intervention). Deux
cent quarante-neuf des 259 parents pensent que ce qui était impor-
tant était de pouvoir joindre une infirmière spécialisée en oto-
rhino-laryngologie.
En conclusion, la satisfaction des parents lors de la chirurgie
ambulatoire pour amygdalectomie est très grande. Dans cette
étude (effectuée aux États-Unis), un simple appel téléphonique
à une infirmière spécialisée paraît un moyen de surveillance post-
opératoire sûr et économique.
CHIRURGIE RECONSTRUCTIVE
●
La reconstruction du nez, partielle ou totale (rhinopoïèse) a
fait l’objet d’un cours de synthèse par T.A. Cook (Portland,
Oregon) et S.S. Park (Charlottesville).
La reconstruction du nez est une situation relativement fréquente
compte tenu de l’accroissement des cancers de la peau, de la face
et du nez, et de la sécurité apportée par la technique de Mohs
(résection à la demande, en fonction de l’analyse des marges
d’exérèse).
Quelques principes généraux doivent être appliqués pour la
reconstruction du nez. En premier lieu, le nez doit être recouvert
par un tissu de voisinage, cependant bien délimité du reste de la
face. C’est la peau du front qui procure le meilleur tissu à la fois
quant à sa coloration et son épaisseur. Actuellement, l’expansion
préopératoire n’est plus utilisée par ces auteurs. Dans les rares
cas où il est nécessaire d’utiliser des lambeaux microvasculari-
sés pour reconstruire le tiers moyen de la face et du nez, la peau
des lambeaux est réséquée et remplacée par de la peau du front.
Ces lambeaux microvascularisés sont de plus en plus utilisés pour
apporter le doublement muqueux de la reconstruction.
Deuxièmement, le nez est constitué de trois couches : une couche
interne, éventuellement muqueuse, une architecture, et une sur-
face. Toutes ces couches doivent être reconstruites simultané-
ment. Le dernier principe est qu’un support doit être apporté à la
reconstruction des ailes et des valves nasales. La persistance d’une
perforation centrale du septum n’est pas un problème. Pour
reconstruire le plan interne, différents tissus peuvent être utilisés
dont les greffes de peau, de muqueuse, l’élévation de lambeaux
muqueux et septaux. Plus récemment, ont été utilisés des lam-
beaux de cornets inférieurs à pédicule antérieur, qui ont un inté-
rêt puisqu’ils peuvent atteindre à peu près toutes les parties du
tiers inférieur du nez. En outre, les lambeaux de rotation interne
de la peau dorsale du nez résiduel sont très intéressants pour la
reconstruction des côtés et du tiers moyen. Pour la construction
totale du nez, les lambeaux microvascularisés permettent d’appor-
ter ce support interne.
L’architecture du nez peut être reconstruite de deux façons. Il est
préférable d’utiliser une structure solide pour les deux tiers supé-
rieurs et une autre flexible pour le tiers inférieur. Les matériaux
étrangers n’ont aucune place dans cette chirurgie. L’homogreffe
de cartilage costal irradié est utilisée par ces auteurs. La partie basse
est reconstruite par du cartilage issu, par exemple, de la conque.
Quant au revêtement cutané, il doit répondre aux règles des
unités et sous-unités esthétiques. Lorsque le défect cutané ne
concerne pas une unité entière, la résection doit s’étendre
jusqu’aux limites de cette unité esthétique. Un des meilleurs lam-
beaux est le lambeau frontal médian. Quant au lambeau frontal
paramédian, il doit être pédiculé sur une artère supra-orbitaire.
Bien que le pédicule du lambeau soit paramédian, le lambeau
lui-même doit être placé précisément sur la ligne médiane pour
créer une cicatrice verticale. Le pédicule ne doit pas dépasser
une largeur de 1 cm, sa forme doit être préparée à l’avance aux
dimensions de la reconstruction. Le lambeau doit être élevé en
sous-cutané mais le pédicule du lambeau doit inclure le muscle,
l’artère et la galéa. Le pédicule est laissé en place pendant trois
semaines et peut être sectionné après cette date et placé à la
racine du nez. C’est l’utilisation de ces grands principes qui per-
met d’obtenir les meilleurs résultats pour la reconstruction des
pertes de substances nasales. Les résultats présentés par ces
auteurs en témoignent.

ACTUALITÉ
10
La Lettre d’Oto-rhino-laryngologie et de chirurgie cervico-faciale - no261 - mars 2001
RONCHOPATHIES
●
L’influence de l’anatomie pharyngée et nasale sur le syndrome
des apnées du sommeil a été étudiée par Dreaher et al. (Munich,
Allemagne) chez 150 patients qui présentaient un ronflement.
Ces patients ont subi une polysomnographie pendant deux nuits et
les données anthropomorphiques des patients accessibles à l’exa-
men clinique et fibroscopique, ont été mises en corrélation avec le
nombre d’apnées. Trente-six patients présentaient 50 apnées par
nuit ou plus. Ceux-là avaient un palais plus large (non significa-
tif), et une plus grosse luette (non significative), une déviation sep-
tale plus prononcée (non significative), de plus petites amygdales
(non significatives) et une hyperplasie de la base de la langue
(presque significative : p = 0,06). Ainsi, parmi les paramètres ana-
lysés, seule l’hyperplasie de la base de langue semble avoir une
petite valeur pour prédire l’existence d’apnées obstructives du som-
meil. Cependant, les auteurs critiquent eux-mêmes leurs modali-
tés d’évaluation puisqu’il s’agit de la détermination de scores
d’anomalies nasopharyngées. Quoi qu’il en soit, les critères nasaux
et pharyngés anatomiques semblent avoir une valeur prédictive
limitée du syndrome des apnées obstructives du sommeil.
●
La même équipe (de La Chaux et al., Munich, Allemagne) a
étudié la valeur de l’échelle de sommeil d’Epworth dans le dia-
gnostic du syndrome des apnées du sommeil. Cent quatre-vingts
patients étaient étudiés et bénéficiaient d’une étude polysomno-
graphique. La somnolence était étudiée par l’échelle d’Epworth,
complétée par l’histoire clinique du patient.
Il n’y avait pas de corrélation significative entre le score
d’Epworth et l’index respiratoire mesuré. Ainsi, des renseigne-
ments anamnestiques sur la somnolence ne sont pas des para-
mètres utiles pour différencier les patients qui ronflent souvent,
des patients avec syndrome d’apnées du sommeil. L’échelle
d’Epworth n’est pas suffisante pour le diagnostic d’apnées du
sommeil, mais elle peut être utile pour l’évaluation de l’effica-
cité du traitement. Un examen du sommeil doit être réalisé chez
les patients consultant pour ronflement.
●
La distribution des fibres élastiques et de collagène dans le tissu
de la luette de patients ronfleurs ou souffrant d’apnées du sommeil
a été étudiée par Jeon et al. (Séoul, Corée du Sud). Comparée à celle
d’un groupe contrôle, la densité du collagène et des fibres élastiques
dans la muqueuse uvulaire était diminuée et la distribution de ces
fibres était inhomogène chez les ronfleurs et les apnéiques. Comme
le tissu conjonctif a une fonction de support dans l’organisme, cette
distribution inhomogène peut rendre les parois pharyngées plus sen-
sibles aux pressions négatives. Les auteurs suggèrent que cela pour-
rait être l’un des facteurs pathogéniques du développement du ron-
flement et de la pathologie d’apnées du sommeil. L’œdème accru
peut influer sur la densité des fibres collagènes et élastiques.
L’inflammation pourrait être un co-facteur dans le développement
des apnées du sommeil à travers la constitution d’un œdème.
DIVERS
Les complications hémorragiques des amygdalectomies ont été
étudiées par le Dr Bader (Amman, Jordanie) dans le cadre d’une
étude rétrospective. Chez 266 patients ont été analysées les com-
plications postopératoires en fonction des modalités d’hémostase,
par ligature ou par coagulation.
Seize patients sur les 133 (12,03 %) ayant bénéficié d’une tech-
nique de coagulation se sont plaints de saignements postopératoires
avec douleurs pharyngées, odynophagie, fièvre et dysphagie. Trois
des 133 patients (2,25 %), dont l’hémostase a été assurée par des
ligatures, ont présenté un saignement postopératoire avec moins
de douleurs et pas d’odynophagie ou de fièvre. En conclusion, pour
ces auteurs, la technique des ligatures est plus sûre et génère moins
de morbidité que l’hémostase par coagulation.
■
Abonnez-vous
Abonnez-vous
Abonnez-vous
Abonnez-vous
Abonnez-vous
Abonnez-vous
Abonnez-vous
Abonnez-vous
http://www.edimark.fr
☞24 revues indexées avec moteur
de recherche
☞un e-mail offert
☞l’actualité des grands congrès
Les articles publiés dans “La Lettre d’Oto-rhino-laryngologie et de chirurgie cervico-faciale” le sont sous la seule responsabilité de leurs auteurs.
Tous droits de traduction, d’adaptation et de reproduction par tous procédés réservés pour tous pays.
© janvier 1985-EDIMARK S.A. - Imprimé en France - DIFFERDANGE - 95100 Sannois - Dépôt légal : 1er trimestre 2001
1
/
5
100%