Dépistage et prise en charge de l`infection à Neisseria

Dépistage et prise en charge de l’infection à Neisseria gonorrhoeae : état des lieux et propositions
HAS / Service évaluation économique et santé publique / décembre 2010
1
r
Décembre 2010
RAPPORT D’ORIENTATIO
N
Dépistage et prise en charge de l’infection à
Neisseria gonorrhoeae : état des lieux et
propositions

Dépistage et prise en charge de l’infection à Neisseria gonorrhoeae : état des lieux et propositions
HAS / Service évaluation économique et santé publique / décembre 2010
2
Ce rapport d’orientation est téléchargeable sur
www.has-sante.fr
Haute Autorité de Santé
Service communication
2, avenue du Stade de France - F 93218 Saint-Denis La Plaine CEDEX
Tél. :+33 (0)1 55 93 70 00 - Fax :+33 (0)1 55 93 74 00
Ce document a été validé par le Collège de la Haute Autorité de Santé en décembre 2010.
©
Haute Autorité de Santé - 2010

Dépistage et prise en charge de l’infection à Neisseria gonorrhoeae : état des lieux et propositions
HAS / Service évaluation économique et santé publique / décembre 2010
3
Sommaire
Abréviations...........................................................................................................................5
Méthode de travail .................................................................................................................6
1 Méthode - rapport d’orientation...................................................................................6
1.1
Choix du thème de travail 6
1.2
Cadrage du sujet et choix du format 6
2 Gestion des conflits d’intérêts.....................................................................................8
3 Recherche documentaire.............................................................................................8
3.1
Recherche documentaire : méthodes 8
3.2
Recherche documentaire : résultats 8
Introduction............................................................................................................................9
1 Cadre général de l'évaluation ......................................................................................9
1.1
Origine de la saisine 9
1.2
Objectifs 9
2 Méthodologie ................................................................................................................10
3 Portée du document.....................................................................................................11
État des lieux de l’infection à
Neisseria
gonorrhoeae
.........................................................12
1 L'infection à
Neisseria gonorrhoeae
– histoire naturelle de la maladie....................12
1.1
Définition et physiopathologie de l’infection à Neisseria gonorrhoeae 12
1.2
Expression clinique de l’infection à Neisseria gonorrhoeae 12
1.3
Infection non traitée ou échec de traitement 14
1.4
Impact sur le risque de transmission de l'infection par le VIH 15
1.5
Histoire naturelle de la maladie : points clés 16
2 Epidémiologie de l’infection à Neisseria gonorrhoeae ..............................................17
2.1
Epidémiologie de l’infection à Neisseria gonorrhoeae en France 17
2.2
Épidémiologie de l'infection à Neisseria gonorrhoeae à l'étranger 28
2.3
Épidémiologie : points clés 33
3 Identification de Neisseria gonorrhoeae.....................................................................34
3.1
État des lieux des pratiques 34
3.2
La microscopie 35
3.3
La culture 36
3.4
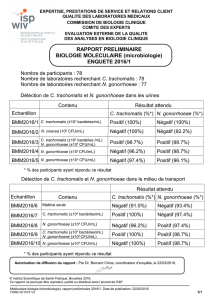
La biologie moléculaire 38
3.5
Les tests rapides immunologiques 53
3.6
Identification de Neisseria gonorrhoeae : conclusions 55
4 Traitement de l’infection à
Neisseria gonorrhoeae
....................................................59
4.1
Choix des molécules et résistances de l'infection à Neisseria gonorrhoeae 59
4.2
Prise en charge thérapeutique : recommandations françaises et internationales 62
4.3
Traitement : conclusions 67
5 Synthèse et propositions.............................................................................................69

Dépistage et prise en charge de l’infection à Neisseria gonorrhoeae : état des lieux et propositions
HAS / Service évaluation économique et santé publique / décembre 2010
4
Les stratégies de dépistage de l'infection à
Neisseria gonorrhoeae
.................................74
1 Recommandations existantes en matière de dépistage de l'infection à
Neisseria
gonorrhoeae
...........................................................................................................................74
1.1
Recommandations européennes 74
1.2
Recommandations du Royaume-Uni 74
1.3
Recommandations des États-Unis 76
1.4
Recommandations du Canada 77
1.5
Synthèse 78
2 Efficacité, acceptabilité et efficience des stratégies de dépistage des infections à
Neisseria gonorrhoeae
: revue de la littérature ...................................................................80
2.1
Stratégies particulières de dépistage de l’infection à Neisseria gonorrhoeae dans certaines
populations : analyse de l'efficacité et de l'efficience 81
2.2
Stratégies particulières de dépistage de l’infection à N. gonorrhoeae dans certaines structures d'offre
de soins et de dépistage : analyse de l'efficacité et de l'efficience 85
2.3
Stratégies particulières de dépistage de l’infection à N. gonorrhoeae par auto-test à domicile :
évaluation économique 96
2.4
Synthèse 99
3 Dépistage de l'infection à
Neisseria gonorrhoeae
en France : état des lieux...........100
3.1
Objectifs nationaux 100
3.2
La prévention primaire : une alternative au dépistage 101
3.3
État des lieux des pratiques de dépistage en France 105
4 Dépistage de l’infection à
Neisseria gonorrhoeae
en France : évaluation de la
pertinence et avis du groupe de travail................................................................................112
4.1
Evaluation de la pertinence du dépistage de l'infection à Neisseria gonorrhoeae 112
4.2
Dépistage de l’infection à Neisseria gonorrhoeae : avis du groupe de travail 116
5 Dépistage de l’infection à
Neisseria gonorrhoeae
en France : synthèse et propositions
118
Conclusions et propositions.................................................................................................119
Perspectives et pistes de recherche ....................................................................................124
Annexe 1. Recherche documentaire.....................................................................................125
Références bibliographiques................................................................................................129
Participants............................................................................................................................140

Dépistage et prise en charge de l’infection à Neisseria gonorrhoeae : état des lieux et propositions
HAS / Service évaluation économique et santé publique / décembre 2010
5
Abréviations
En vue de faciliter la lecture du texte, les abréviations et acronymes utilisés sont explicités ci-dessous (Tableau 0).
Tableau 0. Abréviations les plus courantes.
Abréviation Libellé
AFSSAPS
ANAES
C3G
CDAG
CDC
CEESP
CIDDIST
CNR
CPEF
CSHPF
DGS
HSH
INPES
InVS
IST
NABM
OMS
Rénago
RésIST
USTI
TAAN
VIH
Agence française de sécurité sanitaire des produits de santé
Agence nationale d'accréditation et d'évaluation en santé
Céphalosporines orales de 3
e
génération
Consultation de dépistage anonyme et gratuit
Centers for Disease Control and Prevention
Commission d'évaluation économique et de santé publique
Centre d'information, de dépistage et de diagnostic des infections
sexuellement transmissibles
Centre national de référence
Centre de planification et d'éducation familiale
Conseil supérieur d'hygiène publique de France
Direction générale de la santé
Hommes ayant des rapports sexuels avec des hommes
Institut national de prévention et d'éducation pour la santé
Institut de veille sanitaire
Infection sexuellement transmissible
Nomenclature des actes de biologie médicale
Organisation mondiale de la santé
Réseau national des gonocoques
Réseau de cliniciens exerçant dans les CIDDIST
International union against sexually transmitted infections
Technique d'amplification des acides nucléiques
Virus de l'immunodéficience humaine
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
 117
117
 118
118
 119
119
 120
120
 121
121
 122
122
 123
123
 124
124
 125
125
 126
126
 127
127
 128
128
 129
129
 130
130
 131
131
 132
132
 133
133
 134
134
 135
135
 136
136
 137
137
 138
138
 139
139
 140
140
 141
141
 142
142
 143
143
 144
144
1
/
144
100%