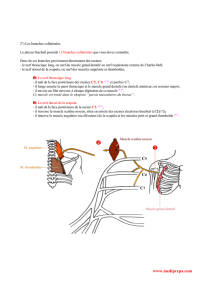
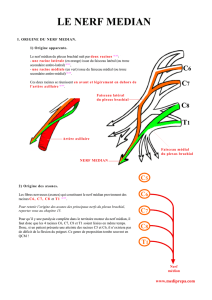
neurotisation entre le nerf accessoire et le nerf supra

1
UNIVERSITE DE NANTES
FACULTE DE MEDECINE
MAITRISE EN SCIENCES BIOLOGIQUES ET MEDICALES
M.S.B.M
MEMOIRE POUR LE CERTIFICAT D’ANATOMIE, D’IMAGERIE ET DE MORPHOGENESE
2000-2001
UNIVERSITE DE NANTES
NEUROTISATION ENTRE LE NERF
ACCESSOIRE ET LE NERF SUPRA-
SCAPULAIRE
Par
BALCON Julie
LABORATOIRE D’ANATOMIE DE LA FACULTE DE MEDECINE DE
NANTES
Président du jury : Pr. J. LEBORGNE
Vice-Président : Pr. J.M. ROGEZ
Enseignants :
• Pr. O. ARMSTRONG
• Pr. C. BEAUVILLAIN
• Dr. F. CAILLON
• Pr. P. COSTIOU
• Pr. D. CROCHET
• Pr. A. DE KERSAINT-GILLY
• Pr. B. DUPAS
• Pr. D. DUVEAU
• Pr. Y. HELOURY
• Pr. P.A. LEHUR
• Pr. J.P. MOISAN
• Pr. N. PASSUTI
• Pr. R. ROBERT
• Pr. D. RODAT

2
NEUROTISATION
ENTRE
LE NERF ACCESSOIRE
ET
LE NERF SUPRASCAPULAIRE
A la suite de traumatismes, de lésions du plexus brachial, les patients
doivent faire face à l’incapacité permanente d’utiliser leur membre paralysé ou à
une récupération très lente, très longue.
Pendant très longtemps, le pronostic de ces patients était pessimiste en
raison d’une attitude passive d’attente et de nombreux patients étaient
finalement amputés. Cependant, les patients demandent rarement à être amputés
même si leur membre est totalement paralysé et anesthésié. Ils le cognent alors
fréquemment dans les chambranles de portes et sa seule fonction se résume à
servir de « presse-papier ». C’est pourquoi, redonner ne serait-ce qu’un tout
petit peu d’abduction à ces gens-là change considérablement leur vie.
La chirurgie dont le but est de restaurer le plexus brachial endommagé
a commencé au début du XX
ème
siècle mais une attitude pessimiste régnait dans
les années soixante suite à des résultats insatisfaisants. Depuis ces dernières
dizaines d’années, les chirurgiens ont essayé d’améliorer les résultats des
reconstructions du plexus brachial chez des patients présentant des paralysies
post-traumatiques. L’avènement de la microchirurgie, une meilleure
compréhension de la nature de ces préjudices et un gain d’expérience au fil des
années sont à l’origine d’une amélioration des résultats depuis ces deux
dernières dizaines d’années. Plusieurs techniques sont envisagées conjointement
(neurotisation, greffe de nerf, arthrodèse, ténodèse, transfert de muscle libre
vascularisé…) pour la reconstruction du plexus brachial. La neurotisation du
nerf accessoire sur le nerf supra-scapulaire en est une d’entre elles. Elle permet
de redonner de l’abduction étant donné que le nerf supra-scapulaire innerve les
muscles supra-épineux et infra-épineux.
Bien que les grandes lignes de la prise en charge des lésions du plexus
brachial aient été établies, les débats au sujet de la stratégie de reconstruction et
au sujet des résultats acceptables existent toujours.

3
1- NOTIONS A PROPOS DU SUJET
1.1- LES TRAUMATISMES DU PLEXUS BRACHIAL
Les paralysies du plexus brachial de l’adulte représentent des préjudices
très lourds. Dans la majorité des cas, ce sont des dommages post-traumatiques,
habituellement causés par des accidents violents comme les accidents de la route
et tout particulièrement les accidents de moto et de motocyclette. Outre les
lésions du plexus brachial, ces patients présentent de multiples lésions mettant
parfois leur vie en jeu (fractures, lésions intra-thoraciques,…) et beaucoup
d’entre eux se sont même retrouvés dans le coma.
L’impact socio-économique de ces paralysies est important parce que
de tels préjudices se produisent le plus souvent chez des sujets jeunes (dans de
nombreuses études, la moyenne d’âge des patients est comprise entre 20 et 30
ans).
A la suite du dommage, les patients doivent faire face soit à l’incapacité
permanente d’utiliser le membre paralysé soit à une récupération très lente, très
longue et incomplète.
Il existe différents degrés d’atteinte du plexus brachial. En fonction de
la sévérité de l’atteinte, un score (score arbitraire introduit par Julia
K.TERZIS)est établi lors de l’exploration chirurgicale du plexus brachial lésé, il
représente la sommation des différents score de gravité de chaque racine :
(dans l’ordre décroissant de gravité)
0 : avulsion
1 : rupture/avulsion
2 : rupture
3 : rupture/traction
4 : traction
5 : normal
Le score total de sévérité pour un plexus brachial normal, non lésé est de 25.
Plus le score de sévérité est bas, plus l’atteinte est importante.
Dans la majorité des lésions du plexus brachial post-traumatiques, le score est
faible (dans l’étude de J. K. T. , il était en moyenne de 5). En effet, les patients
ont très souvent une avulsion d’au moins une racine et dans la plupart des cas de
plusieurs voire de toutes les racines ( de C5 à T1). Les racines cervicales C5 et
C6 sont très fréquemment endommagées
: avulsées de la moelle spinale, ou

4
rompues, ou encore étirées…De plus, ces patients présentent d’autres lésions
notamment des lésions de la région sous-clavière.
Dans la plupart des atteintes sévères du plexus brachial, des lésions des
vaisseaux sub-claviers coexistent. L’ischémie résultante du membre aggrave la
lésion du tissu nerveux.
Jusqu’à ces deux dernières dizaines d’années, le pronostic des
traumatismes dévastateurs du plexus brachial de l’adulte était mauvais,
pessimiste en raison de résultats insatisfaisants et la majorité des patients étaient
finalement amputés. En 1961, YEOMAN et SEDDON recommandaient même
une amputation précoce et la mise en place d’une prothèse appropriée. Certains
auteurs recommandent toujours une amputation afin de soulager les syndromes
douloureux post-traumatiques. La nouvelle façon d’agir, par contraste, consiste
en une intervention chirurgicale précoce et très évoluée :
microneuroanastomoses chirurgicales directes ou utilisant des greffons nerveux
d’interposition vascularisés ou non, neurolyses, réparation de
nerfs,…L’amputation ne doit plus être pratiquée pour soulager la douleur
précoce post-traumatique car c’est habituellement une douleur de
déafférentation, d’origine centrale et ainsi non soulagée par l’amputation
périphérique. De plus, les patients demandent rarement à être amputés même si
leur membre est totalement paralysé et anesthésié.
Depuis ces dernières années, les chirurgiens essaient d’améliorer les
reconstructions du plexus brachial qui consistent à redonner de façon la plus
complète possible de la force et des mouvements d’abduction du bras, de flexion
de l’épaule, de flexion-extension de l’avant-bras, et les mouvements
fonctionnels de la main. Pour cela, plusieurs techniques chirurgicales sont
utilisées conjointement : neurotisation, arthrodèse, ténodèse, transfert de muscle
libre vascularisé, etc. La procédure chirurgicale inclut premièrement une analyse
précise de l’étendue des lésions (cf. score vu précédemment). La neurolyse est
réalisée quand les nerfs périphériques sont en continuité et que des signes de
fibrose sont présents. Selon l’importance de la fibrose, le but chirurgical est
d’enlever ou de déplacer la fibrose autour des faisceaux nerveux. S’il n’y a
aucun faisceau indemne, la résection du segment nerveux endommagé et une
greffe de nerf sont réalisées. Les autres indications pour les greffes de nerfs sont
les ruptures de racines ou de troncs nerveux. Les greffons sont obtenus à partir
du nerf sural, des nerfs sensitifs de l’avant-bras, des nerfs sensitifs de la région
claviculaire et du nerf ulnaire vascularisé dans certains cas. Dans les cas de
traumatismes sévères avec avulsions de racines, la neurotisation peut être
effectuée utilisant des nerfs non lésés du plexus cervical, des nerfs crâniens, ou
des nerfs intercostaux. Le concept thérapeutique vise à rétablir un contrôle actif
de l’épaule, une flexion active du coude et la restauration d’une simple prise,

5
d’un serrement de la « pince de préhension ». De plus, la microchirurgie du
plexus brachial atténue la douleur et restaure la sensibilité nociceptive ainsi que
le réflexe de retrait à la douleur : elle restaure donc « l’instinct de protection »
(protective sensation). Le patient est ainsi capable de connaître la position de
son membre dans l’espace et d’éviter les chocs, les blessures, les traumatismes,
et n’importe quelle information afférente, même protectrice, bloque de façon
spectaculaire les voies afférentes nociceptives. La diminution de la douleur
permet aux patients de se focaliser sur la rééducation fonctionnelle de leur
membre et d’améliorer la dextérité.
1.2- DEFINITION DE LA NEUROTISATION
Dans les neurotisations ou « anastomoses nerveuses », un nerf sain (non
lésé) mais « moins important » est transféré dans le but de réinnerver un
territoire sensitif ou moteur plus important qui a perdu son innervation à la suite
d’une lésion irréversible de ses nerfs.
Dans les traumatismes du plexus brachial, les nerfs en dehors du plexus
(transfert nerveux extraplexuel) comme le nerf accessoire (sa branche externe),
les rameaux du plexus cervical, les nerfs intercostaux ou les nerfs appartenant au
plexus brachial et qui maintiennent la continuité avec la moelle spinale sont
transférés aux racines, faisceaux, troncs ou nerfs du plexus brachial que le
chirurgien souhaite réinnerver.
Cette méthode est particulièrement indiquée dans les avulsions de
racines qui se produisent fréquemment après un traumatisme par traction du
plexus brachial.
Neurotisation est à peu près équivalent à réinnervation. Elle se produit
quand des fibres nerveuses en croissance atteignent une cible périphérique
dénervée et rétablissent une connexion entre les neurones et les organes moteurs
ou sensitifs périphériques.
Neurotisation dans le sens chirurgical strict implique un transfert de
nerf ou un enjambement de nerfs. Un nerf sain ( le donneur) est séparé de son
territoire, il est ensuite raccordé directement ou par l'intermédiaire d'un greffon
nerveux d'interposition à la portion distale saine, située en aval de la lésion d’un
nerf non fonctionnel ou est directement implanté dans le muscle dénervé ou la
peau désensibilisée. Les bourgeons nerveux vont croître à partir du nerf transféré
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
1
/
55
100%